DIE ZAHNÄRZTLICH-PROTHETISCHE REHABILITATION BEI UNGÜNSTIGEN ANATOMISCHEN VORAUSSETZUNGEN
EINE FALLDARSTELLUNG DER VERSORGUNG MIT ZAHNERSATZ BEI TOTALRESEKTION DER MAXILLA
Die Versorgung großer intraoraler Defekte stellt den zahnärztlichen Prothetiker mitunter vor große Probleme. Dies gilt vor allem für die Patienten mit einem Zustand nach Totalresektion des Gaumens.
Aus der Resektion des Gaumens resultiert ein erheblicher Verlust an Hartund Weichgewebe, der die Befestigung eines funktionell und ästhetisch befriedigenden Zahnersatzes sehr oft sehr schwierig macht. In diesen Fällen ist eine implantatprothetische Versorgung die Therapie der Wahl. Die Inkorporation ennosaler Implantate setzt jedoch ein entsprechendes Knochenangebot voraus, welches im vorliegenden Fall nur eingeschränkt gegeben war. Der vorliegende Fall beschreibt die Planung und Umsetzung der Neuversorgung der Maxilla nach vollständiger Tumorresektion und Versorgung mit zwei Zygomaimplantaten.
Die chirurgische Behandlung und die Inkorporation der Implantate wurde komplett von der Abteilung VIIb (Leiter: Prof. Dr. Dr. K. O. Henkel) unseres Hauses durchgeführt, auf diese Behandlung wird im Einzelnen in diesem Artikel nicht eingegangen. Gemäß der im BwKrhs Hamburg seit vielen Jahren erfolgreich praktizierten Aufgabenteilung erfolgte dann die prothetische Behandlung im Fachzahnärztlichen Zentrum. Basierend auf der Ausgangssituation stellte die zweigeteilte Obturatorprothese die Therapie der Wahl dar.
Große intraorale Defekte können wie im vorliegenden Fall die Folge einer bösartigen Tumorerkrankung sein, sie können aber auch aus Schuss-/ Splitterverletzungen resultieren. Die in dem Artikel beschriebenen Aspekte sind daher auch aus einsatzmedizinischer Sicht interessant und können eine Anregung für die Versorgung ähnlich gelagerter Fälle geben.
Die prothetische Versorgung eines Patienten nach Oberkiefertotalresektion stellte eine Herausforderung für das gesamte behandlerische Team dar. In der Literatur sind kaum standardisierte Behandlungsprotokolle vorhanden bzw. zwingen die anatomischen Bedingungen den Behandler von den Protokollen abzuweichen bzw. sie auf die Gegebenheiten des Patienten anzupassen. Allem voraus geht eine genaue Therapieplanung, die sowohl die individuelle Defektsituation des Patienten berücksichtig, wie auch seine Vorstellungen und Bedürfnisse.
Patienten mit ausgeprägten Defekten des harten und weichen Gaumens nach resektiver Tumortherapie stellen auf Grund der anatomischen Gegebenheiten und der entstandenen Prothesenlagermorphologie eine hohe Anforderung an die prothetische Planung und Behandlung dar (Nothdurft 2008). Die Behandlung der Patienten bedarf einer intensiven Planung. Insgesamt fehlen zum Thema der Defektprothetik detaillierte Behandlungs-protokolle und Leitlinien, da die anatomischen Bedingungen von Fall zu Fall variieren (Kiener 2004). Okay hat versucht eine prothetische und chirurgische Klassifikation zu entwickeln, die auf anatomischen und funktionellen Gesichtspunkten basiert. Hierbei gibt es drei Defektklassen, von lokalen Defekten bis totalen Defekten und drei Versorgungswege (Geweberekonstruktion, Obturatorprothetik und Gewebe-/ Knochenrekonstruktion in Form freier Lappen). Ziel aller Klassen ist eine implantatgetragene Versorgung um eine spätere Tumornachsorge zu gewährleisten (Boyes, Varley 2007).
Ziel der Behandlung
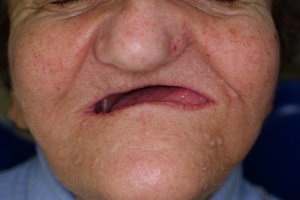
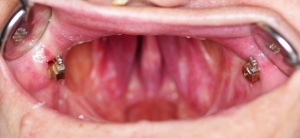
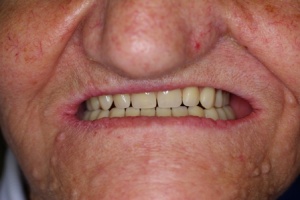
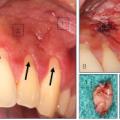
Ziel einer obturatorprothetischen Versorgung sollte es sein, die Ästhetik sowie die Kau-, Sprach- und Schluckfunktion wiederherzustellen (Parr, Gardner 2003). Primär prothetisches Ziel ist es die Bedürfnisse des Patienten in Bezug auf die Funktion und Ästhetik zu berücksichtigen, dies gewährleistet die soziale Integration des Patienten und trägt zu einer erheblichen Steigerung der Lebensqualität bei (Paffrath 2008). Schon rein äußerlich führen die intraoralen Defekte oft zu einem eingeschränkten Erscheinungsbild (Abb. 1).
Bei zahnlosen Defektpatienten bzw. beim Zustand nach Totalresektion stellt sich häufig die Frage der Retentionsmöglichkeit auf Grund athrophierter Alveolarfortsätze und perforierender Defekte zur Nasenhaupt- und Kieferhöhle (Parel 2001). Der Einsatz von Implantaten, hier speziell den Zygomaimplantaten revolutionierte die Defektprothetik und trägt erheblich zum Erfolg der Versorgung bei (Boyes, Varley 2007). Idealerweise soll bei ausgedehnten Maxillaresektionen durch die Insertion von dentalen Implantaten und von Zygomaimplantaten eine quadranguläre Abstützung des Zahnersatzes angestrebt werden (Landes 2005). Mit Hilfe des Zygomaim-plantates ist es heute möglich gut sitzende prothetische Rehabilitationen ohne komplexe Rekonstruktionschirurgie zu ermöglichen (Boyes, Varley 2007).
Eine Ursache für Misserfolge bei der Versorgung mit Zygomaimplantaten stellt die Strahlentherapie dar, sie hat eine klare Auswirkung auf die Regenerationsfähigkeit des Knochens und führt häufig zum Verlust des Implantates (Schmidt 2004).
Die erfolgreiche prothetische Versorgung einer Totalresektion der Maxilla sollte folgende Gesichtspunkte erfüllen:
- Teilung der oralen und nasalen Räume (Abdichtung -> Sprachbildung; Nahrungsaufnahme, speziell das Trinken)
- Wiederherstellung der Gesichtskonturen
- Verbesserung der Kaufunktion und Sprache
- Unterstützung der Lippen
- Herstellung einer Okklusion
- Kontrolle des Speichelflusses (Chang 2004)
Fallpräsentation
Im Folgenden wird anhand der Behandlung einer Patientin mit Zustand nach Oberkiefertotalresektion nach gescheiterter plastischer Deckung ein individuelles Behandlungskonzept zur Wiederherstellung der Patientin vorgestellt. Durch die Verwendung einer zweigeteilten Prothese werden die Komplikationen bewältigt, die eine Hauttransplantation und Bestrahlung mit sich bringen. Diese führen zum Verlust der Elastizität der Mucosa und der oralen Weichgewebe. Daraus folgt eine eingeschränkte Mundöffnung. Bei zweigeteilten Prothesen ist jedes Teil für sich kleiner und schmaler, somit können diese effektiver platziert und Retentionen im Weichgewebe erzielt werden (Mitchell 1989).
Patientenanamnese
Nach der vollständigen Abheilung des OP– Gebietes erfolgte die erstmalige Vorstellung der 69-jährigen Patientin im Februar 2009 zur Planung einer implantatgetragenen Obturatorprothese in unserer Abteilung. Ausgehend von der Diagnose eines sarkomatoiden Karzinoms des Oberkiefers wurde die Patientin im September 2007 erstmalig in der MKG–Chirurgie des Bundeswehrkrankenhauses Hamburg vorstellig. Im Oktober 2007 erfolgte die Resektion des Oberkiefers mit Anteilen beider Jochbeinmassive und der Kieferhöhlenwände. Postoperativ wurde eine vorhandene Prothese durch die Chirurgen mit Hilfe von Drähten an der Crista zygomatico alveolaris eingegliedert.
In der Folge wurde keine Bestrahlung durchgeführt, da diese von der Patientin abgelehnt wurde. Im März 2008 wurden in den vorhandenen Restknochen zwei Zygomaimplantate von Noble Biocare inseriert. Nach erfolgreicher Einheilung der Implantate wurde im September 2008 der Versuch gestartet den Oberkieferdefekt chirurgisch mittels eines Fibulatransplantates zu decken. Der Rekonstruktionsversuch schlug jedoch fehl, so dass im Februar 2009 die Freilegung der Zygomaimplantate erfolgte und die Patientin sich mit dem Wunsch einer adäquaten prothetischen Versorgung bei uns im Fachzahnärztlichen Zentrum des Bundeswehrkrankenhauses Hamburg vorstellte.
Das Hauptanliegen der Patientin bestand in der Wiederherstellung der sozialen Integrität. Ihr Wunsch war es, die Nahrungsaufnahme zu verbessern, um von der Sondenkost weg zu kommen, eine Verbesserung der Artikulation zu erreichen und schließlich ein ansprechendes Gesichtsprofil zu erhalten.
Therapie
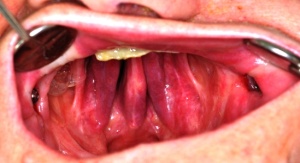
Das Ziel unserer Therapie war es die Anliegen der Patientin weitestgehend zu berücksichtigen, einen vollständigen Verschluss des Defektes zu erzielen und dabei ein ansprechendes prothetisches Ergebnis zu erreichen, so dass alle wichtigen oralen Funktionen wieder hergestellt sind. Der Behandlungsplan zielte ausschließlich auf eine definitive Versorgung ab. Weitere chirurgische und strahlentherapeutische Maßnahmen waren nicht geplant. Die anatomische Ausgangslage ließ die Eingliederung einer Interimsversorgung nicht zu, da keinerlei Retentionen vorhanden waren. Die schwierige Ausgangslage mit zwei gesetzten Zygomaimplantate und keinerlei Retentionen im Defektbereich (Abb. 2) erforderte eine genaue Planung des Therapiezieles. Die eingeschränkte Beweglichkeit des Weichgewebes und die schlechten Retentionsmöglichkeiten, veranlassten uns eine zweigeteilte Obturatorprothese im Oberkiefer und eine konventionelle Totalprothese im Unterkiefer zu planen.
Allein die Abformung der Ausgangslage, stellte das Behandlerteam vor eine Herausforderung. Konfektionierte Abformlöffel konnten im OK nicht in Situ gebracht werden, da keinerlei Widerlager vorhanden waren. Das stete Risiko der Aspiration und der Atemnot durch verlagertes Abformmaterial erschwerte die Situationsabformung immens. Mit Hilfe individualisierter Löffel und schnell abbindender Silikone konnte ein akzeptables Ergebnis erzielt werden. Im Hinblick auf die Belastbarkeit der Patientin wurden die einzelnen Behandlungsschritte in den Sitzungen so kurz wie möglich gehalten.
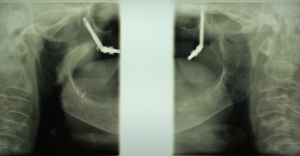
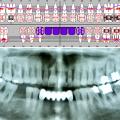
Auf Basis der Situationsmodelle wurde Laborseitig ein individueller Löffel für die Funktionsabformung im UK und die Abformung der Implantatposition mit Hilfe von Abformpfosten für die offene Abformung im OK hergestellt. Die divergierende Einschubrichtung der Zygomaimplantate (Abb. 3) erforderte es, statt wie gewohnt mit Impregum die Abformpfosten mit Pattern Resin am Indiv-Löffel zu fixieren (Abb. 4). Somit war es möglich die Abformpfosten einzeln zu entfernen und außerhalb des Patientenmundes wieder zu reponieren.
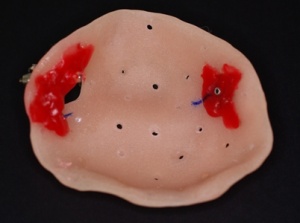
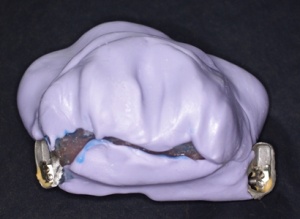
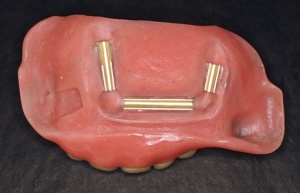
In der Folge wurde für den OK eine Obturatorbasis aus NEM mit angegossener Matrize eines SG–Geschiebes hergestellt. Mit Hilfe dieser Basis war es nun möglich eine genaue Defektabformung zu erzielen. Dazu wurden auf den Zygomaimplantaten die laborseitig hergestellten individuellen GoldAdaptZygoma Abutments (Abb. 5) mit der angegossenen Patrize des SG–Geschiebes montiert, anschließend die oben beschriebene Obturatorbasis mit Silikonabformmasse in Situ gebracht und die Funktionsabformung durchgeführt (Abb. 6). Mit der so gewonnenen Defektabformung war es nun möglich den Obturator fertig zu stellen.
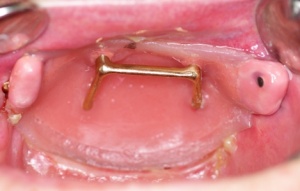
Als Halteelement für die Obturatorprothese wurde in den Obturator ein Steg eingearbeitet, so dass der endgültige Obturator aus folgenden Komponeten besteht: eine weichbleibende Basis und ein in Kunststoff gefasster Steg der der eigentlichen Obturatorprothese Halt verleihen soll. (Abb. 7). Über die Schritte der Registrierung und Wachseinprobe, jeweils mit in Situ gebrachtem Obturator, konnte die eigentliche Obturatorprothese fertig gestellt werden. Die Prothese wurde nach dem Prinzip einer Steg – Gelenkprothese hergestellt und auf dem integrierten Steg des Obturators befestigt. (Abb. 8).
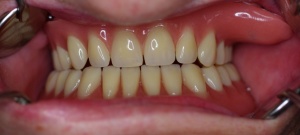
Das Handling der gesamten prothetischen Konstruktion forderte der Patientin eine intensive Trainingsphase ab. So wurde nachträglich noch eine Modifikation der Druckknöpfe des SG Geschiebes vorgenommen, da die Patientin nicht in der Lage war die kleinen Knöpfe optimal zu betätigen. Mit Hilfe der Silanisierung wurden die Druckknöpfe mit Kunststoff vergrößert um eine bessere Druckfläche zu erzielen. Nach der vollständigen Inkorporation kommt die Patientin gut mit der Versorgung zu recht und ist in der Lage wieder ohne Sondenkost auszukommen. Neben der deutlichen funktionellen Verbesserung konnte auch eine Verbesserung des äußeren Erscheinungsbildes erzielt werden (Abb. 9, Abb. 10).
Die Patientin befindet sich in einem Recallprogramm um eine Verlaufskontrolle zu ermöglichen. Ein Jahr nach der Versorgung sind keine röntgenologischen Veränderungen an den Zygomaimplantaten zu erkennen, der Oburator dichtet gut ab und die Patientin ist mit der Arbeit sehr zufrieden. In der weiteren Verlaufskontrolle war nach 1,5 Jahren eine Unterfütterung der Obturatorbasis erforderlich geworden, da die Patientin zunehmend über Artikulationsprobleme und Abdichtungsschwierigkeiten berichtete. Wie schon bei der Defektabformung wurde auch die Unterfütterung mit Hilfe einer Silikonabformmasse durchgeführt. Laborseitig wurde die Basis mit weichbleibenden Silikon und festem Kunststoff unterfüttert, anschließend war die Patientin wieder sehr zufrieden mit der Versorgung und konnte wieder richtig Essen und Sprechen. Die Patientin bleibt weiter in einem engmaschigen Recall.
Diskussion
Die Behandlung von Patienten mit ausgeprägten Defekten des Oberkiefers nach Tumortherapie gestaltet sich äußerst schwierig und bedarf einer ganz individuellen Behandlungsplanung. Die unterschiedlichen Defektformen nach resektiver Tumortherapie lassen evidenzbasierte, eindeutige Behandlungsrichtlinien fehlen (Nothdurft 2008). Dennoch dürfen bei aller Schwierigkeit der Behandlung die Bedürfnisse des Patienten und dessen Wünsche nicht aus den Augen verloren gehen. Gerade nach solch tiefgreifenden operativen Eingriffen besteht der Wunsch die soziale Integrität wiederherzustellen. Bei ausgeprägten Defektsituationen bzw. Totalresektionen ist dies oft eine Gradwanderung für den Behandler, denn nicht immer lassen sich die Wünsche des Patienten mit den technischen und anatomischen Gegebenheiten in Einklang bringen.
Hier ist eine gute Patientenführung und Kommunikation gefragt. Erstes Ziel des Behandlers sollte es sein, die Lebensqualität des Patienten massiv zu verbessern, dass heißt die Kaufunktion und Ästhetik weitestgehend wieder her zu stellen. Bei der Behandlungsplanung sollten alle Möglichkeiten mit dem Patienten besprochen werden und auch Probleme thematisiert werden. Im vorliegenden Fall war es auf Grund der anatomischen Gegebenheiten nicht möglich eine Interimsversorgung einzugliedern, da keinerlei Retentionen vorhanden waren, die eine Interimsversorgung hätten aufnehmen können.
Die zu Beginn der Tumortherapie eingebrachten Drahtschlingen waren zu Beginn der prothetischen Behandlung bereits entfernt, da chirurgischer Seits ein anderes Vorgehen geplant war. Um eine stabile Defektversorgung zu erzielen bedarf es einer Möglichkeit Retentionen zu schaffen, hier haben sich die Implantate einen festen Platz in der Behandlung von Defekten verschafft. Im vorliegenden Fall bestand nur die Möglichkeit über Zygomaim-plantate eine ausreichende Retention zu erzielen.
Untersuchungen aus den letzten Jahren zeigen, dass Zygomaimplantate ein probates Mittel sind, um Defektprothesen erfolgreich zu stabilisieren (Kienel 2007, Landes 2005, Parel 2001). Idealerweise sollte eine quadranguläre Abstützung angestrebt werden (Landes 2005), die chirurgische Ausgangslage ließ jedoch nur die Implantation von zwei Zygomaimplantaten zu, so dass auch eine Abstützung auf der Schleimhaut im Defektbereich erfolgen musste, um die Implantate nicht zu überlasten und eine ausreichende Prothesen – Obturatorstabilität zu erreichen. In der Verlaufskontrolle erweisen sich die Zygomaimplantate als sehr stabil, ein Grund hierfür liegt auch in der günstigeren Regenerationsfähigkeit des Knochens, da seitens der Patientin auf eine Strahlentherapie verzichtet wurde. Patienten die einer Strahlentherapie unterzogen wurden, zeigten deutlich höhere Mißerfolgsraten.
Als besonders schwierig stellte sich die Abformung des Defektbereiches zu Beginn der Behandlung heraus. Nur unter der Verwendung von Heavy Body Silikonabformmassen war es möglich den Defekt abzuformen. Die Materialeigenschaft des Heavy Body Silikons verhindert ein abfließen in komplexe und empfindliche Bereiche wie Nasenhöhle und Rachen. Eine nicht ganz unerhebliche Bedeutung bei der Wahl der Abformmassen hat hier auch das Air-Way-Management. Leicht fließende Abformmassen bergen das Risiko des Erstickens für den Patienten mit ausgedehnten Defekten in Nasen – Rachenraum.
Im vorliegenden Fall war es für die Abformung der Implantatposition sogar völlig unmöglich mit herkömmlichen Abformmassen ein vernünftiges Ergebnis zu erzielen, da die Einschubrichtung der Implantate der Art divergierten, dass nur eine zweiteilige Abformung möglich war. Hierzu wurde abweichend von den standardisierten Abformmassen (Polyäther) ein individueller Löffel und Pattern Resin (PMMA Kunststoff) verwendet. Ähnlich einer direkten Stiftmodellation konnten so die Abformpfosten fixiert werden (Abb. 4). Das hier gezeigte Vorgehen macht deutlich, dass bei der Versorgung von ausgedehnten Defekten oft von den bekannten Protokollen für prothetische Versorgungen abgewichen werden muss, um ein adäquates Ergebnis zu erzielen.
Die vorliegenden Weichgewebs- und Defektsituationen sind maßgebend für die Wahl der prothetischen Versorgung. In erster Linie geht es um die Versorgung mit einer Ein-Stück oder Zwei-Stück-Prothese. Die zweigeteilte Prothese lässt sich effektiver platzieren da jedes Teil für sich kleiner ist, so dass sich weniger Komplikationen bei der Eingliederung ergeben (Mitchell 1998). Der hier beschriebene Fall macht die Vorteile einer zwei geteilten Obturatorprothese deutlich. So sind beide Teile, Obturator und Prothese für sich sehr klein und filigran gehalten um der aus der OP resultierenden mangelnden Elastizität der Mucosa Rechnung zu tragen. Der dichte Abschluss des Obturators zum Defektbereich erlaubt es diesen auch mehrere Tage in Situ zu belassen ohne massive Hygieneprobleme zu bekommen.
Des weiteren lassen sich die Riegelmechanismen in der Obturatorbasis integrieren, so dass dem Patienten ein leichteres Herausnehmen ermöglicht wird als bei Einstückprothesen. Die eigentliche Prothese ist so gestaltet, dass sie die Halteelemente und Riegel des Obturators verdeckt und somit vor Umwelteinflüssen schützt. Der Patient hat die Möglichkeit die Prothese heraus zu nehmen und zu reinigen ohne dabei den Obturator in seiner Position zu verändern. Dies bringt dem Patienten einen klaren Zugewinn an Lebensqualität da der Defekt nicht täglich freigelegt wird bzw. die Irritationen am Defekt verringert werden. Zwar ist das Handling der beiden Prothesenteile mit etwas mehr Training verbunden, der Patient lernt aber den Komfort der zweiteiligen Obturatorprothese schnell zu schätzen.
Zusammenfassung
Bei großen intraoralen Defekten stellt ein implantatgetragener Zahnersatz auf Zygomaimplantaten eine mögliche Behandlungsoption dar. Aufgrund der reduzierten Zugänglichkeit, der oft bestehenden Pfeilerdivergenz und der in diesen Fällen verstärkt bestehenden Gefahr der Aspiration sollte diese Behandlung jedoch in der Hand des erfahrenen Prothetikers bleiben. Beachtet werden sollte zudem, das das Handling dieses Zahnersatzes für den Patienten nicht ganz einfach ist und eine gewisse manuelle Geschicklichkeit erfordert. Gleichwohl ermöglicht dieser Zahnersatz eine gute prothetische und ästhetische Rehabilitation bei dem Vorliegen entsprechender Defekte.
Literatur bei den Verfassern.
Datum: 13.09.2011
Quelle: Wehrmedizin und Wehrpharmazie 2011/2