Die Weltgesundheitsorganisation (WHO) und die Bundesregierung haben sich zum Ziel gesetzt, Hepatitis C bis zum Jahr 2030 zu eliminieren. 1, 2 In Deutschland sind schätzungsweise 0,3 % der Allgemeinbevölkerung chronisch mit dem Hepatitis-C-Virus (HCV) infiziert, das entspricht etwa 189.000 Menschen. 3, 4 Das Ziel der Elimination kann nur erreicht werden, wenn die Diagnoserate erhöht wird und Betroffene einer Therapie zugeführt werden. Um das Ziel zu erreichen, brauchen wir unter anderem die Bundeswehr. Wie könnte die Beteiligung aussehen?
Hepatitis-Screening in der allgemeinen Gesundheitsuntersuchung – Auf die Bundeswehr übertragbar?
Die meisten Hepatitis-C-Patient*innen sind asymptomatisch und haben vermeintlich keinen Anlass für eine HCV-Testung, da die Transaminasen in der Regel überhaupt nicht oder nur mäßig erhöht sind. Um das Eliminationsziel zu erreichen, war es deshalb eine lange Forderung der Fachgesellschaften, ein Screening auf virale Hepatitiden einzuführen. Seit dem 01. Oktober 2021 können niedergelassene Ärzt*innen bei Versicherten das Screening auf eine HCV- und/oder HBV-Infektion im Rahmen der Gesundheitsuntersuchung (GU, vormals Check-up 35) einmalig abrechnen.5 Benötigt wird eine Serumprobe, die das Labor auf Antikörper gegen Hepatitis B und C prüft. Bei einem positiven Befund erfolgt die Bestätigungsdiagnostik aus der gleichen Probe, die dann auf HBV-DNA bzw. HCV-RNA untersucht wird. Bei einer positiven PCR auf Hepatitis C besteht eine Therapieindikation mit dem Ziel der Heilung. Dieses Ziel kann mit den heute zur Verfügung stehenden Medikamenten fast frei von Nebenwirkungen mit sehr hoher Wahrscheinlichkeit (SVR12-Rate über 95 %) erzielt werden.
Der Anspruch auf ein Screening gemäß der Gesundheitsuntersuchung sollte nach dem Äquivalenzprinzip der gesundheitlichen Versorgung auch für Angehörige der Bundeswehr gelten und regelhaft durchgeführt bzw. angeboten werden. 6
Blut-zu-Blut-Übertragung der Hepatitis C
Die Hepatitis C wird primär über den Blutweg übertragen. Als frühere Non-A/Non-B-Hepatitis wurde das Virus jedoch erst 1989 identifiziert und war lange eine Ausschlussdiagnose ungeklärter Transaminasenerhöhung. Aufgrund der späten Entdeckung des Hepatitis-C-Viruses wurde das Blutscreening bei Transfusionen erst 1992 eingeführt, sodass der Erhalt von Blutprodukten vor dieser Zeit eine Testindikation darstellt. Ähnliches gilt für medizinische Behandlungen vor dieser Zeit, die etwa unter fragwürdigen hygienischen Bedingungen ohne durchgehendes Einmalmaterial im Hygienemanagement durchgeführt wurden, wie es bei Auslandseinsätzen oder Verwundungen vorstellbar ist. Auch eine Infektion durch gemeinsamen Gebrauch von Spritzenbestecken oder Röhrchen bei nasalem Konsum von Substanzen (etwa Kokain) kann zur Übertragung von Hepatitis C führen.
In der Übertragungswahrscheinlichkeit ist Hepatitis C nicht mit Hepatitis B gleichzusetzen. Die Übertragungswahrscheinlichkeit dieser drei Viruserkrankungen kann in etwa mit 100 (HBV) : 10 (HCV) : 1 (HIV) abgeschätzt werden.7 Damit ist Hepatitis B im Vergleich zu HIV 100 Mal so leicht übertragbar. Im Falle von Hepatitis B kann man sich durch eine vollständige Impfung vor der Infektion schützen. Dies sollte bei allen Soldat*innen durch eine Kombinationsimpfung gegen Hepatitis A und B erfolgen. Bei der HCV besteht die Möglichkeit der Impfung (auch in Zukunft) nicht, da es sich – vergleichbar mit HIV – um ein RNS-Virus handelt. Doch auch alle Patienten mit Hepatitis C sollten gegen Hepatitis A und B geimpft sein.
Vor einer Ansteckung mit Hepatitis C schützen!
Die Dinge der persönlichen Hygiene (Nagelscheren, Zahnbürsten, Rasierbestecke, Verbandmaterial etc.), die möglicherweise mit HCV kontaminiert sein könnten, sollten strikt nur personengebunden allein gebraucht werden. Hepatitis C ist auf Oberflächen wenig stabil, findet sich aber als Infektion von Familienangehörigen in gemeinsamen Haushalten mit Hepatitis-C-positiven Personen häufiger. Bei heterosexuellem Sexualkontakt in diskordanter (ein Partner ist positiv auf HCV) stabiler Partnerschaft ist die Übertragungswahrscheinlichkeit von Hepatitis C gering (etwa 0,07 % pro Beziehungsjahr).8, 9 Dagegen besteht das höchste sexuelle Übertragungsrisiko für Männer, die Sex mit Männern (MSM) haben.10 Ein Risiko besteht auch bei Inanspruchnahme des Gesundheitssystems in Ländern mit hoher Inzidenz. Deshalb sollte vorurteilsfrei nach Auslandseinsätzen die Möglichkeit einer Testung auf HIV und HCV angesprochen und angeboten werden.
Das Symptombild einer Hepatitis-C-Erkrankung
Nur ca. 25 % aller HCV-Infektionen eliminieren spontan. Ein deutlicher Transaminasenanstieg nach Infektion ist prognostisch eher ein gutes Zeichen dafür. Die Chronifizierung einer HCV-Infektion ist jedoch fast regelhaft und ca. 50 bis 85 % der Infektionen verlaufen chronisch.11 Eine Hepatitis C gilt als chronisch, wenn klinisch und laborchemisch keine akute (ikterische) Hepatitis und anamnestisch und laborchemisch kein Risiko für eine Übertragung des Virus bzw. keine Evidenz für eine Serokonversion in den letzten sechs Monaten vorliegt. In diesen Fällen kann eine antivirale Therapie nach S3-Leitlinie umgehend begonnen werden.10 Jede festgestellte chronische Hepatitis C sollte heute mit dem Anspruch auf Heilung behandelt werden. Die Infektion an sich bleibt jedoch zunächst meist unbemerkt, da sie ohne Symptomatik verläuft und selten diagnostiziert wird. Unspezifische Müdigkeit, psychische Veränderungen, Lustlosigkeit, Depression, Konzentrationsstörung, latente gastrointestinale Beschwerden mit Völlegefühl oder Übelkeit werden genannt, aber selten mit einer HCV-Infektion in Verbindung gebracht. So können zwischen Infektion und Entwicklung von Spätfolgen jedoch oft viele Jahre vergehen – diese Spätfolgen können dann aber auch sehr drastisch sein: Fibrose, (dekompensierte) Zirrhose, Notwendigkeit einer Lebertransplantation oder auch Leberkrebs.11
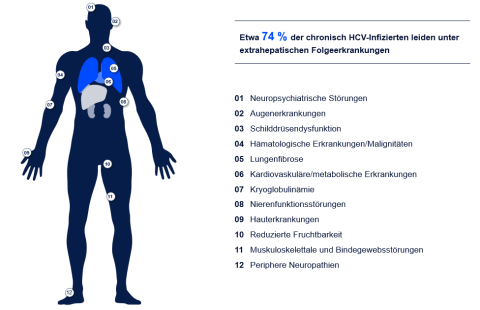
Extrahepatische Manifestationen: Krankheitszeichen außerhalb der Leber
Nicht nur an der Leber sind mit der Entwicklung von Leberfibrose, -zirrhose und dann evtl. einem Hepatozellulären Karzinom (HCC) die Gefahren einer Hepatitis C spürbar, sondern es gibt auch eine große Zahl extrahepatischer Manifestationen: Dazu zählen, wie in Abbildung 1 zu sehen, neuropsychiatrische Störungen, Augenerkrankungen, Schilddrüsendysfunktion, hämatologische Erkrankungen/Malignitäten, Lungenfibrose, kardiovaskuläre/metabolische Erkrankungen, Kryoglobulinämie, Nierenfunktionsstörungen, Hauterkrankungen, reduzierte Fruchtbarkeit, muskuloskelettale und Bindegewebsstörungen sowie periphere Neuropathien. Mehrere Studien konnten die geringere gesundheitsbezogene Lebensqualität unter der chronischen Erkrankung HCV zeigen.10 Das äußert sich z. B. in Depressionen, Schlafstörungen, bipolaren Störungen, sexuellen Funktionsstörungen, kognitiven Beeinträchtigungen – all dies, ohne dass die Diagnose „HCV-positiv“ gestellt wurde. Ist eine HCV bekannt, kommt für viele Betroffene eine Stigmatisierung hinzu, da sie nicht offen über die Infektion sprechen können. Viele befürchten mit Vorurteilen bezüglich Drogenkonsum, Promiskuität und einer möglichen Koinfektion mit HIV konfrontiert zu werden. Auch könnte man als Überträger des Virus in der persönlichen Umgebung angesehen werden. Die meisten Betroffenen ändern zwar ihre Lebensgewohnheiten, sprechen aber nicht darüber und leiden unter der chronischen Infektion. Die Angst vor Stigmatisierung kann ein relevanter Hinderungsgrund für Betroffene sein, sich einer Beratung und Testung bei dem Arzt oder der Ärztin zu stellen. Nicht alle wissen von den heute verfügbaren exzellenten Behandlungsmöglichkeiten und der Option, das Virus dauerhaft zu eliminieren, also geheilt zu werden. Ein aktives Ansprechen im Rahmen einer Routineuntersuchung ist hilfreich, wobei das Angebot zur HCV-Testung niederschwellig, vorurteilsfrei und als Routinetestung angeboten werden sollte.
Hepatitis C: gestern, heute, morgen
Mit der Entdeckung und Beschreibung des Replikonmodells u.a. durch den Deutschen Prof. Dr. Ralf Bartenschlager (Lasker Award 2016) war die Tür zur Entwicklung moderner antiviraler Konzepte aufgestoßen. Während ab 1986 mit Interferon und später durch die Kombination von Ribavirin mit verbesserten (pegylierten) Interferonen Heilungsraten von 30 bis 58 % je nach Genotyp erzielt wurden, brach mit der Neuzulassung der direkt antiviralen Substanzen ab Mai 2011 ein neues Zeitalter der Hepatitis-C-Therapie an.12 Eine Fülle von kaum zu überblickenden Neuzulassungen von Substanzen, z. T. mit oder ohne Ribavirin, in den Jahren danach ließen die Therapie je nach Genotyp und Vorbehandlung vorübergehend unübersichtlich und sehr teuer werden. In der Entwicklung neuer und effektiverer Medikamente wurde analog zu den Erfahrungen im HIV-Bereich auf Kombinationen gesetzt. Inzwischen ist eine Beruhigung eingetreten und mit der richtigen Auswahl aus drei zugelassenen Medikamenten (Epclusa, Maviret oder Zepatier) können heute nahezu alle Patient*innen fast frei von Nebenwirkungen in acht bis zwölf Wochen mit einer oralen Therapie so behandelt werden, dass die Hepatitis C mit über 95 % Wahrscheinlichkeit eliminiert wird. 6 Dies gilt auch bei Niereninsuffizienz und anderen Begleiterkrankungen. Die heute meist pangenotypisch einsetzbaren Medikamente lassen die Bestimmung des Genotyps in den Hintergrund treten. Für die wenigen Therapieversager mit den modernen Therapiekombinationen steht mit SOF/VEL/VOX (Vosevi) zudem eine „Rescue“- Therapie in einer Tablette zur Verfügung. Damit kann und sollte heute praktisch jede*r Patient*in von der Hepatitis C befreit werden. Der Antikörper (anti-HCV) bleibt auch nach Heilung lebenslang positiv. Es besteht allerdings nach ausgeheilter Infektion oder Behandlung keine Immunität, d. h. eine Reinfektion ist möglich.
Die Entdeckung des Hepatitis-C-Viruses bis zu den einfachen und schnellen Therapien ist eine der ganz großen Errungenschaften der modernen Medizin und zu Recht 2020 mit der Verleihung des Medizinnobelpreises an die Virologengruppe um die Entdeckung der Hepatitis C geehrt worden.13 Es bleibt die Herausforderung, betroffene Patient*innen, die oft nichts von ihrer Infektion wissen, zu diagnostizieren und schnell einer Behandlung zuzuführen. Dies ist auch auf die Bundeswehr übertragbar. Die frühe Vermeidung von Folgeerkrankungen zur Erhaltung der Wehrfähigkeit in der Truppe ist ebenso wie die Abwendung von Spätfolgen im Zeitraum nach aktiver Wehrtätigkeit ein genuines Interesse über die individualmedizinische Betrachtung jedes Einzelnen hinaus. Für die Zukunft kann und sollte bereits über eine Hepatitis-C-Testung bei der Musterung nachgedacht werden. Denn welche bessere Möglichkeit gibt es für ein breitflächiges Screening und eine Behandlung der Hepatitis C? Mit Hilfe der Bundeswehr kann so das Ziel der Hepatitis-C-Elimination bis zum Jahr 2030 ein deutliches Stück näher rücken.
Quellen:
1 World Health Organization. Global Hepatitis Report, 2017.
2 Bundesministerium für Gesundheit, Bundesministerium für wirtschaftliche Zusammenarbeit und Entwicklung (2016). Bis 2030 – Strategie zur Eindämmung von HIV, Hepatitis B und C und anderen sexuell übertragbaren Infektionen.
3 Polaris Observatory HCV Collaborators: Lancet Gastroenterol Hepatol. 2022;7(5):396-415.
4 Poethko-Muller C et al. Bundesgesundheitsblatt, Gesundheitsforschung, Gesundheitsschutz. 2013;56(5-6):707-15.
5 Mitteilung Kassenärztliche Bundesvereinigung: Praxisnachrichten vom 12.08.2021.
6 vfa. Die forschenden Pharma-Unternehmen. Im Internet unter: https://www.vfa.de/de/arzneimittel-forschung/woran-wir-forschen/hepatitis-c-heilung-neue-medikamente-verbessern-chancen.html. Letzter Abruf: 10.08.2022
7 Dtsch Arztebl 2005; 102(33): A-2234 / B-1884 / C-1784
8 Tohme RA, Holmberg SD. Is sexual contact a major mode of hepatitis C virus transmission? Hepatology 2010; 52: 1497–1505
9 Terrault, Norah A et al. “Sexual transmission of hepatitis C virus among monogamous heterosexual couples: the HCV partners study.” Hepatology (Baltimore, Md.) vol. 57,3 (2013): 881-9. doi:10.1002/hep.26164
10 Sarrazin C et al. Z Gastroenterol 2020;58:1107-1131.
11 Meyer E et al. Zur Situation bei wichtigen Infektionskrankheiten in Deutschland –Virushepatitis C im Jahr 2020. EpidBull 2021;28:3 -19 | DOI 10.25646/8790
12 Peiffer, KH., Zeuzem, S. Behandlung von Hepatitis-C-Infektionen im Zeitalter direkt wirkender antiviraler Medikamente (DAAs). Bundesgesundheitsbl 65, 246–253 (2022). https://doi.org/10.1007/s00103-021-03481-z
13 The Nobel Assembly at Karolinska Institutet (2020). The Nobel Prize in Physiology or Medicine 2020. Pressemitteilung vom 05.10.2020. Online unter: https://www.nobelprize.org/uploads/2020/10/press-medicine2020.pdf (Letzter Aufruf: 10.08.2022).
Wehrmedizin und Wehrpharmazie 3/2022
Dr. Ansgar Rieke
Chefarzt Innere Medizin
Nephrologie – Infektiologie
Gemeinschaftsklinikum Mittelrhein gGmb
Akademisches Lehrkrankenhaus der Universitätsmedizin der Johannes Gutenberg-Universität Mainz
Koblenzer Straße 115-155, 56073 Koblenz
E-Mail: ansgar.rieke@gk.de
www.gk.de