Die palliativmedizinische Versorgung schwerstverwundeter und -sterbender Soldaten in den frontnahen Sanitätseinrichtungen der Wehrmacht im Zweiten Weltkrieg
Aus dem Zentrum für Militärgeschichte und Sozialwissenschaften der Bundeswehr (ZMSBw), Potsdam (Kommandeur: Kapitän zur See Dr. Jörg Hillmann)
Hintergrund: Ein bisher in der Geschichte der Wehrmedizin kaum beachtetes Thema betrifft die palliative Versorgung unheilbar verwundeter (und kranker) Soldaten. Im Zweiten Weltkrieg verfügten die Militärärzte der Wehrmacht zwar über geeignete Medikamente – das medizinische Wissen über deren Anwendung bei Sterbenden und über Konzepte von deren Betreuung, die über eine Pharmakotherapie hinaus-gehen, scheint jedoch uneinheitlich und abhängig vom Hintergrund des einzelnen Arztes gewesen zu sein. Kenntnisse über die planerischen und fachlichen Vorgaben und deren etwaige Umsetzung in den frontnahen Sanitätseinrichtungen besitzen wir kaum. Der vorliegende Beitrag ist als Vorstudie für ein weitergehendes Forschungsprojekt zu verstehen, das sich mit der Palliativmedizin im Sanitätsdienst der Wehrmacht beschäftigt.
Methoden: Der Artikel basiert methodisch auf der Sichtung und Analyse der verfügbaren zeitgenössischen wehrmedizinischen Fachliteratur und militärmedizinischer Vorschriften der Wehrmacht im Hinblick auf Handlungsanweisungen für die Betreuung Sterbender.
Ergebnisse: Die persönliche Motivation des einzelnen in der frontnahen Versorgung eingesetzten Arztes, sich um Sterbende zu kümmern, war sicher inhomogen. Die Versorgung der Sterbenden erfolgte aufgrund von Erfahrung und Expertenmeinung und nicht planmäßig. Die Expertenmeinung bestand im Wesentlichen im Appell an die Ethik des Arztes, sich Sterbender überhaupt anzunehmen. Handlungsanweisungen der Wehrmachts(sanitäts)führung hierzu fehlten.
Schlussfolgerungen: Es ist davon auszugehen, dass die pal-lia-tive Symptomkontrolle Sterbender unzureichend war und dass diese Menschen aus heutiger Sicht palliativmedizinisch unterversorgt waren. Um dies näher zu verifizieren, sind allerdings ergänzende umfangreiche Quellenstudien erforderlich.
In einem weiteren Schritt stellt sich die Frage, inwiefern in gegenwärtigen wehrmedizinischen Konzepten, zum Beispiel der Bundeswehr, die palliative Versorgung von im Gefecht Verwundeten überhaupt thematisiert und im Idealfall reguliert wird.
Schlüsselwörter: Palliativmedizin, Sanitätsdienst, Wehrmacht, Triage, Hoffnungslose, 2. Weltkrieg
Palliative care for severely wounded and dying soldiers at frontline Wehrmacht medical treatment facilities during World War II
Summary: Background: Palliative care for incurably wounded (and sick) soldiers is a topic that has received little notice in the history of military medicine. Although military physicians in the Wehrmacht had suitable medicines at their disposal in World War II, their medical knowledge about how to use them for dying patients and concepts for how to care for them beyond administering a pharmacotherapy seem to have been patchy and to have depended on their individual backgrounds. We hardly know anything about plans and professional guidelines and about how they were possibly implemented at frontline medical treatment facilities. The present article is to be seen as a preliminary study for a project in which further research will be done on palliative care in the Medical Service of the Wehrmacht.
Methods: In terms of methods, the article is based on the examination and analysis of contemporary literature and regulations on military medicine of the Wehrmacht for action to be taken in the care of dying patients.
Results: The personal motivation of the physicians who were employed to care for dying patients at a frontline medical treatment facility was probably inhomogeneous. The care they administered to dying patients was based on experience and expert opinions and not on plans. The expert opinions were basically appeals to the ethics of the physicians aimed at getting them to attend to dying patients at all. The Wehrmacht (Medical Service) command did not issue any pertinent instructions.
Conclusions: It can be assumed that the palliative control of dying patients’ symptoms was insufficient and that, from today’s perspective, these people were not administered adequate palliative care. To verify this more closely, additional extensive basic research must be done.
In a further step, research must be conducted into the question of the degree to which current military medicine concepts, e.g., of the Bundeswehr, address palliative care for combat casualties, if they do so at all, and into the regulations that ideally apply.
Key words: Palliative care, Medical Service, Wehrmacht, triage, hopeless casualties, World War II
Hintergrund
Verwundung und Tod im Gefecht waren und sind mit großem individuellem Leiden verbunden. Die Militärärzte der Wehrmacht verfügten – zumindest theoretisch – über geeignete pharmakologische Mittel, das Leid der „Hoffnungslosen“ zu lindern, also derjenigen, denen unter den gegebenen Bedingungen keine Überlebenschance eingeräumt wurde und die nicht mit dem Ziel der Wiederherstellung ihrer Gesundheit behandelt werden konnten. Ihr Schicksal war es, auf den Tod zu warten. Die Umsetzung des , auch diesem – nicht unerheblich großen – Personenkreis ärztliche Hilfe zukommen zu lassen, hing in der Realität jedoch von vielerlei Faktoren ab, allen voran der individuellen Erkenntnis des Arztes, ob eine solche Behandlung als notwendig erachtet wurde. Entscheidend waren auch die Verfügbarkeit der Pharmaka und die Kenntnisse von deren Anwendung bei Sterbenden sowie über Konzepte von deren Betreuung. Es stellt sich zum einen die Frage, ob es seitens der Führung des Sanitätsdienstes überhaupt planerische und fachliche Vorgaben für den Umgang mit schwerstverwundeten, nicht mehr heilbaren Soldaten gab. War dies der Fall, wäre darüber hinaus zu fragen, inwieweit diese Vorgaben in den Behandlungseinrichtungen, insbesondere den frontnahen Sanitätseinrichtungen, umgesetzt wurden; bei fehlenden Planungen ist hingegen die Frage nach dem eigeninitiativen Handeln der dort tätigen Sanitätsoffiziere und anderer mit der Versorgung dieser Soldaten befassten Personengruppen zu stellen. In der Geschichtsschreibung zur Wehrmedizin wurde diesem Themenkomplex bislang kaum Beachtung geschenkt, wie auch die palliative Versorgung von Soldaten der Bundeswehr im Einsatz ein wichtiges Desiderat darstellt.
Durch diesen Sachverhalt motiviert, wird derzeit ein Forschungsprojekt zur Palliativmedizin im Sanitätsdienst der Wehrmacht vorbereitet, das im Bereich der Sonderforschung des Sanitätsdienstes der Bundeswehr beantragt ist. Der vorliegende Beitrag versteht sich als Vorstudie zu diesem Projekt, anhand derer zum einen die Forschungsproblematik dargestellt und zum anderen der methodische Ansatz geschärft werden soll.
Methoden
Für diesen Artikel wurden zunächst die relevanten sanitätsdienstlich-militärmedizinischen Vorschriften, wie die Kriegssanitätsvorschrift des Heeres [14], die dazugehörigen Merkblätter [27] und Richtlinien [25], und eine einschlägige Auswahl der verfügbaren zeitgenössischen medizinischen Fachliteratur gesichtet und analysiert: Erwähnt seien hier exemplarisch zum einen für den Bereich der Zeitschriften das „Zentralblatt für Chirurgie“ [37] und „Der Deutsche Militärarzt“ [5]; ferner die kriegschirurgischen Lehrbücher von Franz [7], Haberland [8], Käfer [11], Orator [22], Spatz [32], Schörcher [30], Schum [31], Borchard/Schmieden [3], Starlinger [33, 34], Westhues [36], Zillmer [38], Zimmer [39] und andere mehr. Die dem Arzt damals zur Verfügung stehende Fachliteratur einerseits und offizielle fachliche Vorgaben im Sanitätsdienst der Wehrmacht andererseits wurden auf Handlungsanweisungen für den Fall der Betreuung Sterbender hin untersucht. Besonderes Augenmerk wurde hierbei auf die Unterscheidung zwischen dem ethisch-moralischen Appell und konkreter fachlicher Hilfestellung gelegt.
Ergebnisse
Werden Soldaten im Gefecht derart schwer verwundet, dass sie schließlich den Verletzungen erliegen, dann erleiden sie entgegen einer weit verbreiteten Vorstellung oft keinen unmittelbaren, sofortigen Tod im Moment des Traumas. Vielmehr ist dies ein möglicherweise langsamer, von Symptomen wie Schmerz, Atemnot und Angst geprägter Prozess. Dies galt auch in den Kampfhandlungen der Wehrmacht während des Zweiten Weltkrieges.
Von insgesamt etwa 18,2 Millionen Angehörigen der Wehrmacht (einschließlich etwa 900.000 Angehörigen der Waffen--SS) und weiterer paramilitärischer Organisationen kamen, so die wegweisende Studie von Rüdiger Overmans, ungefähr 5,3 Millionen ums Leben. Allein in den letzten zehn Monaten von Juli 1944 bis zum Kriegsende waren die tödlichen Verluste dabei etwa so hoch wie während der gesamten Kriegszeit zuvor [23].
Im Gegensatz zum Ersten Weltkrieg existiert für den Zweiten Weltkrieg kein Kriegssanitätsbericht und aufgrund der Quellenlage wird es wohl auch nicht möglich sein, einen solchen zu erstellen, weshalb sich zu den Verwundetenzahlen keine verlässlichen Angaben machen lassen. Sie liegen jedoch sicher um ein vielfaches höher als die Zahlen der Todesopfer. Die Zahl derer, die im Sterbeprozess unter der Betreuung von Angehörigen des Sanitätsdienstes standen, lässt sich also nur erahnen, war aber ohne Zweifel erheblich.
Triage – entscheiden, wer leben darf

In der Wehrmacht wurden Verwundete mit sogenannten Verwundeten-Begleitzetteln versehen (vergleiche Abbildung 1). Auf diesen wurden die wichtigsten medizinischen Fakten (wie beispielsweise die Verletzungsart, verabreichte Medikamente, die Uhrzeit des Abbindens von Gliedmaßen) festgehalten und das Triage-Ergebnis in Form einer Einstufung in eine Transportpriorität für jeden gut sichtbar gemacht. Zwei rote Streifen links und rechts an den Rändern der Karte bedeuteten „nicht transportfähig“, einer „transportfähig“ und die Entfernung beider roter Ränder an einer Perforation führte zur Kennzeichnung als „marschfähig“ [15].
Heute erfolgt im Rahmen der Sichtung eine Einordnung hoffnungslos Verletzter direkt in eine Kategorie, die sie auch als solche definiert und die palliative Behandlung als Konsequenz explizit nennt. So einigte sich die 6. Sichtungs-Konsensus-Konferenz am Bundesamt für Bevölkerungsschutz und Katastrophenhilfe letztmalig im November 2015 auf fünf Triagekategorien [24]:
I (rot): Vital bedroht, Sofortbehandlung erforderlich,
II (gelb): Schwer verletzt/erkrankt, dringliche Behandlung notwendig,
III (grün): Leicht verletzt/erkrankt, nicht-dringliche Behandlung und
IV (blau): Ohne Überlebenschance, palliative Versorgung.
Zuletzt existiert noch eine Kategorie EX (schwarz) für Tote.
Die heutige Triage orientiert sich also an der Behandlungs- und nicht an der Transportpriorität. Letztere ergibt sich aus der Gesamtheit der vorliegenden Situation.
Der Truppenverbandplatz
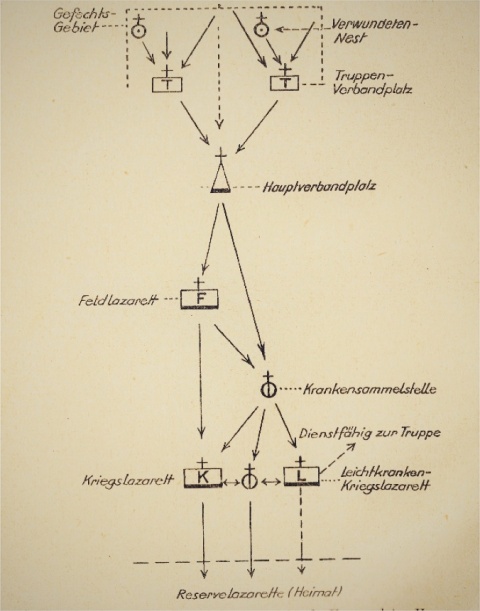
Erster Ort einer ärztlichen Sichtung war im Zweiten Weltkrieg der Truppenverbandplatz (zur Rettungskette vergleiche das Schema der Verwundetenversorgung in Abbildung 2). Dieser wurde vom Truppenarzt des kämpfenden Bataillons betrieben und war außerhalb der Reichweite der feindlichen Infanterie zu errichten; manchmal wurden mehrere Truppenverbandplätze zu einem Regimentsverbandplatz (mit dann mehreren Truppenärzten) zusammengefasst. Am Truppenverbandplatz war die Aufgabe des einen und dort einzigen Arztes, die von der Front zurückströmenden bzw. antransportierten, möglicherweise zuvor in Verwundetennestern von Sanitätern bereits erstversorgten Verwundeten einer ersten ärztlichen Untersuchung zu unterziehen und lediglich die allernotwendigsten ärztlichen Maßnahmen durchzuführen [16, 20]. So heißt es in einem zeitgenössischen kriegschirurgischen Leitfaden des Jahres 1941:
„Auf dem Truppenverbandplatz kommt chirurgisches Arbeiten im engeren Sinne nicht in Frage“ [26].
„Es ist selbstverständlich, daß man Sterbende nicht zurücktransportiert. Auch vorn an der Front bereiten Kameraden den Gefallenen ein würdiges Soldatengrab!“ [4]
Diese Einlassung ist freilich für die ausreichende Versorgung dieser Patientengruppe ebenso wenig hilfreich wie der an anderer Stelle gegebene Ratschlag:
„Durch kurze Weisung wird er [der Truppenarzt] dafür sorgen, daß der Anblick anderen Verwundeten nach Möglichkeit entzogen wird.“ [10]
Der Hauptverbandplatz
Die nächste Station der Verwundeten auf ihrem Weg in Richtung definitiver Versorgung war der Hauptverbandplatz, die erste autonom von einer Sanitätskompanie aufgestellte Einrichtung [17]. Die Sanitätsoffiziere wurden bei Auslastung des Hauptverbandplatzes nicht selten von Zahn- und Tierärzten unterstützt, die im Operationssaal assistieren mussten. So war es möglich, aus einer Operationsgruppe pro Hauptverbandplatz zwei zu schaffen und die OP-Kapazität zu verdoppeln. Am Hauptverbandplatz wurde erstmals kalkuliert operativ versorgt, jedoch keinesfalls jede anfallende Verwundung, sondern nur ausgesuchte Traumata, die einer sofortigen Intervention vor einem Weitertransport bedurften. Hierzu gehören beispielsweise die Entlastung eines Pneumothorax, Mundboden-, Kiefer- oder Halsschüsse, welche die Atemwege verlegten, das Stillen von Blutungen, Frühamputationen, offene Gelenkverletzungen und Schussfrakturen.
Die Triage war und ist ein dynamischer Prozess, der auf der Zeitachse der Verwundetenversorgung am gleichen Patienten immer wieder durchgeführt werden muss. So auch am Hauptverbandplatz, dem Ort, der zwar chirurgische Fähigkeiten vorhielt, deren Kapazität dem anfallenden Bedarf jedoch oft nicht gerecht werden konnte. Somit mussten gerade hier Sterbende versorgt werden. „Sterbende bleiben im Allgemeinen auf dem Hauptverbandplatz“, so lautete die Vorschrift [25]. Demgemäß war beim Aufbau des Hauptverbandplatzes auch ein Ort für die Unterbringung der „Sterbenden“ [31] vorgesehen. Dies belegt auch ein Hinweis in einem zeitgenössischen kriegschirurgischen Fachbuch:
„Hoffnungslose und offensichtlich Sterbende werden abgesondert gelagert, für Schmerzlinderung wird gesorgt und nicht befördert.“ [20]
Beispiel: Bauchschüsse
Als Beispiel für die Dramatik, die hinter der Entscheidung stand, einen Patienten aus Gründen der besonderen Lage im konservativen ärztlichen Sinn „aufgeben“ zu müssen, sind Soldaten mit Bauchschüssen besonders gut geeignet: Laut einschlägiger Literatur waren 15 - 25 % aller Verwundungen im Gefecht Bauchschüsse, wovon 40 - 50 % bereits auf dem Schlachtfeld tödlich verliefen [26]. Bei Verletzung intraabdomineller Strukturen seien solche Patienten nur durch eine frühzeitige Operation (nach max. 6 - 12 Stunden) zu retten gewesen, die Letalität der Operation an sich betrug bis zu 50 %. Der Patient mit seiner fragilen intestinalen Naht musste nach dem operativen Eingriff wegen der gefürchteten Nahtinsuffizienzen bis zu mehreren Wochen ruhen, es galt ein absolutes Transportverbot. Und schließlich galt aus taktischer Sicht zu bedenken, dass eine Operation eines Bauchschusses eine OP-Gruppe mindestens 2 Stunden band. Auf der Hand lag folgende Maßgabe:
„Bei knapper Zeit durch großen Verwundetenandrang operiert man grundsätzlich nur die aussichtsreichsten Fälle.“ [10]
Es ist also unschwer nachzuvollziehen, dass Patienten mit Bauchschuss nur unter günstigsten Bedingungen nach Friedensstandard versorgt werden konnten. Waren die sanitätsdienstlichen Möglichkeiten durch ein hohes Verwundetenaufkommen begrenzt, so waren Patienten mit Bauchschüssen als „hoffnungslos“ einzustufen. Sie waren also dem Tode geweiht und brauchten fortan eine besondere Art von ärztlicher (und pflegerischer, seelsorgerischer etc.) Zuwendung. Sie waren, um es mit heutigen Worten zu sagen, palliativ zu versorgen. Und das nicht nur etwa durch eine einmalige Schmerzmittelgabe, sondern auf unbestimmte Zeit, in der sich der Gesundheitszustand verschlechterte, Schmerzen zunahmen, Fieber auftrat, Übelkeit, Erbrechen, seelische Not den Patienten peinigten. Heinrich Schum schrieb in seiner 1935 erschienenen „Einführung in die Wehrchirurgie“ und dokumentiert damit die Auffassung noch vor dem Zweiten Weltkrieg:
„[Es scheint] menschlicher, den Unglücklichen [Verwundeten mit Bauchschuss, Anm. d. Autoren] ihre letzten Tage und Stundenin den Grenzen des Möglichen zu erleichtern, da die Hoffnung auf Erhaltung des Lebens auch bei strengstem Regime äußerst gering ist. […].“ [31]
Palliation – Leid vom Sterbenden abwenden
Palliative Versorgung meint, dort wo Heilung nicht möglich ist, mit unterschiedlichen ärztlichen und nichtärztlichen Mitteln dem Patienten Leid zu ersparen und – in letzter Konsequenz – ein friedliches Sterben zu ermöglichen. Aus ärztlicher Sicht geht es hierbei im Wesentlichen um die sogenannte Symptomkontrolle, das heißt darum, körperliche und seelische Beschwerden symptomatisch zu beherrschen. Die häufigsten und zentralen Symptome sind hierbei Schmerz, Unruhe und Angst, möglicherweise aber auch Luftnot und Übelkeit, um nur die wichtigsten zu nennen. Die Verpflichtung, den sterbenden Soldaten dementsprechend beizustehen, wurde auch in den 1930er Jahren gesehen:
„[…] es ist Menschenpflicht ihnen [den sterbenden Patienten, Anm. d. Autoren] die letzten Stunden mit allen erreichbaren Mitteln zu erleichtern.“ [31]

„Auch die Verteilung von Rauchwaren wirkt meist wie ein Wunder auf die körperlichen und seelischen Leiden der Verwundeten.“ [31]
Pharmakologisch steht bei der Kontrolle der eben genannten Symptome heute wie damals eine Wirkstoffgruppe im Zentrum: die Opiate. Diese wirken hervorragend analgetisch, nehmen Luftnot, wirken gegen Unruhe und Angst. Sie lassen sich oral verabreichen, aber auch intravenös und subkutan, sofern eine orale Gabe nicht mehr möglich ist. Beste Voraussetzungen also für den Einsatz in der Palliativmedizin. Dies wurde auch im Zweiten Weltkrieg erkannt, wie die folgenden Textstellen belegen. So schreibt Hans Käfer in seiner „Feldchirurgie“:
„[…] die Schwerstverletzten, für die jede chirurgische Hilfe mit Sicherheit aussichtslos ist und für die das Schicksal den Soldatentod in kürzester Zeit bestimmt hat. Für sie allein ist das Morphium gütiger Helfer.“ [12]
Und der Chirurg Viktor Orator beschreibt das Vorgehen im 1942 erschienenen „Leitfaden der Feldchirurgie im Bewegungskrieg“ stichwortartig:
„Die offensichtlich unrettbaren Moribunden. Sie werden möglichst ruhig gelagert. Schmerzlinderung und pflegerische Betreuung. Morphin.“ [22]
In der Wehrmacht standen dem Sanitätsoffizier an Truppenverbandplatz und Hauptverbandplatz Ampullen mit Morphin (Morphium hydrochloricum) zu 20 mg zur Verfügung (vergleiche Abbildung 3), darüber hinaus Oxycodon (Eukodal®) in überschaubarer Menge und analgosedierende Scopolamin--Eukodal®-Ephedrin(Ephetonin®)-Gemische (sogenanntes „SEE“). SEE war besonders beliebt als Kurznarkotikum bei chirurgischen Eingriffen und existierte in zwei verschiedenen Stärken [1]:
Stärke I (schwach): Scopolamin 0,0005 + Eukodal® 0,01 + Ephetonin® 0,025;
Stärke II (stark): Scopolamin 0,001 + Eukodal® 0,02 + Ephetonin® 0,05.
Nach den „Richtlinien für die Versorgung Verwundeter in den vorderen Sanitätseinrichtungen“ [25] sollte der Truppenarzt „mit Morphium […] nicht sparsam sein.“
Fasst man die Packordnung des Materials eines Truppenverbandplatzes bezüglich der vorgehaltenen stark wirksamen (und parenteral zu verabreichenden) Analgetika zusammen, so kommt man auf eine Basisausstattung von 202 Ampullen Morphin à 20 mg, 50 Ampullen Oxycodon à 10 mg und 30 Ampullen Oxycodon à 5 mg, ferner 10 Ampullen „SEE I“ und 10 Ampullen „SEE II“. Dies ist, insbesondere was das Morphium angeht, eine auf den ersten Blick stattliche Menge. Betrachtet man aber Szenarien, die von lang andauernden Gefechten, einem hohen Anfall von Verwundeten und einer schlechten Versorgungslage ausgehen, so ist zu vermuten, dass diese Mengen nicht so reichlich waren, wie es prima Vista den Anschein hat. Der Arzt eines Truppenverbandplatzes hatte sein Bataillon zu versorgen, die Stärke eines Bataillons betrug ca. 800 Mann. Und selbstverständlich waren die Opiate keinesfalls nur für die Sterbenden reserviert, im Gegenteil: Jeder Verwundete sollte ausreichend analgesiert die erste ärztliche Hilfe verlassen.
Angst vor Überdosierung als Hemmnis?
„Und schließlich soll und darf der Arzt zwar nicht Euthanasie treiben […]. Aber auch dem Sterbenden jeden Schmerz zu ersparen und den Tod zum schwerelosen Hinübergleiten zu gestalten, entspricht höchster ärztlicher Ethik.“ [33]
Dieses Zitat von 1944 gilt heute so wie damals. Sterbehilfe zu leisten, bedeutet im palliativmedizinischen Sinn ausdrücklich nicht, den Patienten bewusst zu töten. Euthanasie, ein aus offensichtlichen historischen Gründen ohnehin zu vermeidender Begriff, und Palliativmedizin haben miteinander nichts zu tun. Die deutschen Palliativmediziner schließen eine sogenannte aktive Sterbehilfe ganz bewusst aus, helfen aber dennoch dabei, zu sterben – es ist erklärtes Ziel, um ein Bild zu verwenden, den Weg bis zum Tod zu ebnen, Qualen zu lindern, dabei zu helfen, dass der Sterbende möglichst angstfrei loslassen und sterben kann. Die heutige Palliativmedizin leistet also „Sterbehilfe“ im Sinne von Sterbebegleitung [19].
Damals galt wie heute, dass Symptomkontrolle Vorrang vor der Verlängerung des physischen Lebens hat. Man nimmt also unter Umständen in Kauf, dass der Patient durch Maßnahmen der Symptomkontrolle möglicherweise schneller verstirbt. Klassisches Beispiel hierfür ist die Dosissteigerung von Morphinen unter Inkaufnahme der Unterdrückung des Atemantriebs. Dies ist keinesfalls Ziel, sondern Nebenwirkung der symptomkon-trollierenden Maßnahme, die man aber unter Abwägung des möglichen Schadens zum resultierenden Wohlbefinden des Patienten hinnimmt. In diesem Kontext ergeben sich aber auch heute unseres Erachtens immer wieder die größten Hemmschwellen für den palliativ unerfahrenen Arzt, Symptome ausreichend zu kontrollieren.
Moralischer Appell versus Praxisnähe
„Um […] keine Zeit für das Freimachen bedeckter Körperteile zu verlieren, injiziere ich u. U. das Medikament subkutan in die Stirn oder Backe.“ [8]
Dieser Ratschlag aus dem militärmedizinischen Alltag des Zweiten Weltkrieges stellt in seiner Praxisnähe eine Ausnahme unter den gefundenen Textpassagen dar. Die Mehrzahl der gesichteten Handlungsanweisungen appelliert an die ärztliche Moral des Sanitätsoffiziers, sich auch um Sterbende zu kümmern, bzw. diese Quellen nennen zwar Morphium als Mittel der Wahl bei der Behandlung dieser häufigen Patientengruppe, konkrete Hilfestellungen für die tatsächliche Symptomkontrolle bei den an ihren Verwundungen Versterbenden fehlen jedoch.
Der Hinweis „Mit der Verabreichung von Morphium sei man grundsätzlich nicht zurückhaltend […]. Daß man die hoffnungslos Unrettbaren nur in tiefem Morphium-Skopolamin--Rausch so schonend wie möglich hinüberdämmern läßt, ist selbstverständliches Gebot unserer Ethik.“ [31] ist aus palliativmedizinischer Sicht grundsätzlich zu unterstützen. Was für den hierbei unerfahrenen Arzt aber fehlt (und eben diese fanden sich meist weit vorne in der truppenärztlichen Versorgung), waren konkretere Anweisungen bezüglich der Verabreichung der Medikamente. Worauf muss man achten? Wie viel, wohin appliziert, wie oft wovon nachgeben? Kann es zu Nebenwirkungen kommen und wie beherrsche ich diese? Der erfahrene Praktiker weiß, dass Morphium zu ausgesprochen starker Übelkeit führen kann und in der Regel führt. Dieses Wissen ist wichtig, um dieser Nebenwirkung kalkuliert begegnen zu können. Der Hinweis ausreichend Morphium zu geben, ist zwar grundsätzlich sinnvoll, greift in der Praxis aber nicht weit genug.

„Euthanasie zu treiben ist auch im Felde ein Fehler, weil man immer wieder überrascht ist, wie selbst Sterbende sich erholen können, die man rettungslos verloren hielt […]. Aber der Arzt soll das Sterben leichter machen, darf den manchmal harten Todeskampf dämpfen und so schwere Not lindern. Feste Dosierungen von Alkaloiden verbieten sich und [es] muß die Medikation dem Einzelfalle stets wieder aufs neue angepaßt werden. Ein solcher Standpunkt wird dem Arzte vom Schwerverletzten, der mit seinem Leben abgeschlossen hat und nicht mehr leiden will, gelegentlich recht übel genommen; ja selbst ‘Feigling‘ mußte sich der Arzt nennen lassen. Der Arzt muß trotzdem auf dem richtigen Standpunkt verharren, daß es seine unbedingte Pflicht ist, um Leben zu kämpfen, solange noch ein Spürchen davon vorhanden ist, daß es nicht seiner Sendung entspricht, bewußt mit Mitteln zu töten, die ihm zu Heilzwecken in die Hand gegeben wurden […].“ [34]
Starlinger beschreibt also eine Einstellung bezüglich der „aktiven Sterbehilfe“, die auch heute bedingungslos geteilt wird. An der Definition dessen, was als „rettungslos“ zu sehen war, dürften die verschiedenen betroffenen Sanitätsoffiziere jedoch unterschiedlicher Auffassung gewesen sein, und gerade jungen Ärzten wurde hierdurch vermittelt, sie könnten durch entschiedene Identifikation hoffnungsloser Fälle und großzügige Symptomkontrolle gegen ältestes ärztliches Ethos verstoßen und praktisch zum Mörder werden.
Auch spiegeln seine Ratschläge zum „psychischen“ Umgang mit den Verwundeten den Geist der Zeit wider, wenn er Empfehlungen gibt, wie man dem Patienten die Konfrontation mit der Realität erspart. Bemerkenswerterweise begreift er die Fähigkeit, den Patienten zu belügen, als genuinen Teil der ärztlichen Kunst:
„Es ist nicht leicht, die gute und zuversichtliche Stimmung in einem Krankenzimmer aufrecht zu erhalten, wenn Tag und Nacht Kameraden auf dem Nachbarlager sterben; es soll daher nach Möglichkeit in jedem Lazarett ein Sterbezimmer eingerichtet werden; und Fragen nach dem Verbleib des aus dem Verbandraume nicht mehr zurückkehrenden Nachbars sind leicht mit dem unvermuteterweise möglich gewordenen Abschub im Flugzeug zu beantworten, die man begreiflicherweise gerade den Schwerstverletzen zugute kommen lassen wollte. Der Arzt muss auch im Felde lügen können, aber nicht minder geschickt, als in der Heimat […].“ [34]
Heute würde man, aus dem ethischen Blickwinkel betrachtet, zumindest diskutieren, in wie weit dem Patienten hierdurch die Möglichkeit genommen wird, sich mit seiner Situation auseinanderzusetzen, und dass er so letztlich seiner Mündigkeit und Patientenautonomie beraubt wird.
Palliative Versorgung Verwundeter damals und heute
Der Autor, der sich nach bisheriger Kenntnis am ausgiebigsten mit der Thematik befasst hat, der Berliner Polizeiarzt Heinrich Schum, bezieht sich in seiner Publikation auf seine Erfahrungen im Ersten Weltkrieg. Auch findet sich der Begriff der „palliativen Notoperation“ zur Eindämmung quälender Symptome – ganz im Sinne unserer heutigen Definition – bemerkenswerterweise in einem Kapitel über Bauchverletzungen von Victor Schmieden in seinem oben bereits erwähnten Werk von 1917 [29]. Später vermisst man nicht nur den Begriff, sondern auch den Gedanken, chirurgische Eingriffe nicht nur aus kurativer Indikation durchzuführen, sondern um Leid zu lindern, auch wenn die Gesamtprognose infaust ist. Die Erkenntnis der Notwendigkeit, sich diesen Patienten ohne Überlebenschance zu widmen, war also im Zweiten Weltkrieg, 20 Jahre später, nicht neu. Die Qualität der fachlichen Auseinandersetzung war damit jedoch keinesfalls besser. Eher das Gegenteil scheint der Fall zu sein, die Problematik wurde trotz der Erfahrungen des Ersten Weltkrieges kaum thematisiert. Auch die Gründe hierfür sind noch unklar und bestenfalls spekulativ.
Schlussfolgerungen
Es hat sich – dies ist ein Ergebnis dieser Vorstudie – bei den Literatur- und Vorschriftenanalysen gezeigt, dass diese zur historischen Aufarbeitung des Themas keineswegs ausreichend sind, sondern dass vielmehr eine Verifikation und eine eingehende Betrachtung anhand ergänzender Quellen notwendig werden: Es handelt sich dabei beispielsweise um Ego-Dokumente, wie Autobiografien, Tagebücher, Berichte und Briefe von Personen, die in die ärztliche Betreuung, die Pflege und die seelsorgerische Fürsorge der Schwerstverletzten und Sterbenden eingebunden waren. Hinweise und Ausführungen zur Thematik können sich ferner in ungedruckten amtlichen Quellen finden, wie etwa in Protokollen, Tätigkeits- und Erfahrungsberichten im Bestand RH 12 - 23 (Heeressanitätsinspektion/Chef des Wehrmachtsanitätswesens) des Bundesarchivs – Militärarchiv oder anderen Archivbeständen, die noch näher zu spezifizieren sind.
Darüber hinaus, dies als weiteres Ergebnis dieser Untersuchung, hat sich die Frage geradezu aufgedrängt, wie es heute, mehr als 70 Jahre nach dem Ende des Zweiten Weltkrieges und vor dem Hintergrund eines in der bundesrepublikanischen Gesellschaft im positiven Sinne stark gewandelten und fortent-wickelten Bewusstseins im palliativen Umgang mit sterbenden Menschen, um die Auseinandersetzung der Militärmedizin mit dem Thema bestellt ist?
Symptomkontrolle bei Sterbenden, also palliative Therapie, ist notwendiger Teil der Versorgung schwerstverwundeter Soldaten. Dies beginnt bei der Betreuung noch im Gefecht und setzt sich bis in die Versorgung in der Heimat fort. Auch in der Bundeswehr der Gegenwart fehlen verlässliche Handlungsanweisungen für den Umgang mit denjenigen, die nicht gerettet werden können. Der Rettungsmediziner, der noch am Ort des Geschehens triagieren und die unheilbar Verwundeten behandeln muss, hat hierfür keine Anleitung.
Dieses Thema berührt einen, auch gesellschaftspolitisch betrachtet, sensiblen Punkt – dass Soldaten im Gefecht, in den Einsätzen auch sterben können. Dessen ungeachtet ist es jedoch dringend geboten, entsprechende Kenntnisse zu vermitteln und Handlungsanleitungen zur Verfügung zu stellen. Begründet ist dies nicht nur aus Sorge um die anvertrauten Patienten bzw. Soldaten, sondern auch in der Fürsorge für die betroffenen Sanitätsoffiziere und Angehörigen der Gesundheitsfachberufe, die solchen Extremsituationen nicht unvorbereitet gegenüberstehen sollten.
Die Bearbeitung dieser weiterführenden Fragestellungen soll im Rahmen eines Forschungsprojektes erfolgen, das sich derzeit in der Beantragung befindet.
Literatur:
- Arzneiheft für Heer und Luftwaffe (H.Dv. 183/L.Dv. 52/1). Berlin: 1939
- Bofinger H: Sanitäts-Schule für den Unterricht und Selbstunterricht in Erster Hilfe […]. München – Berlin: J. F. Lehmanns 1937
- Borchard A, Schmieden V (Hrsg.): Lehrbuch der Kriegschirurgie. Leipzig: J. A. Barth 1917 (1. Auflage), 1937 (3. Auflage)
- Coenen H: Grundsätze der Transportfähigkeit, der Transport und die Unterbringung der Verwundeten. In: Borchard A, Schmieden V (Hrsg.): Lehrbuch der Kriegschirurgie. Leipzig: J. A. Barth 1917 (1. Auflage); 338 - 343, 1937 (3. Auflage); 288 - 291
- Der Deutsche Militärarzt. Zeitschrift für die gesamte Wehrmedizin. Berlin: Springer 1936 - 1944
- Dubs J: Die Feldchirurgie im schweizerischen Gefechts-Sanitätsdienst. Ein Leitfaden für Sanitätsoffiziere und Sanitätsoffiziers-Aspiranten. Zürich – Leipzig: Morgartenverlag 1939
- Franz C: Lehrbuch der Kriegschirurgie. Berlin: Springer 1944
- Haberland H: Die dringliche Kriegschirurgie. München – Berlin: Lehmanns 1941
- Handloser S (Hrsg.): Innere Wehrmedizin. Dresden – Leipzig: Theodor Steinkopff 1944
- Heinemann-Grüder C: Beurteilung der Kriegsverletzungen und ihre erste Behandlung. In: Käfer H (Hrsg.): Feldchirurgie. Leitfaden für den Sanitätsoffizier der Wehrmacht. 10. u. 11. Aufl. Dresden – Leipzig: Theodor Steinkopff 1944; 93 - 147
- Käfer H (Hrsg.): Feldchirurgie. Leitfaden für den Sanitätsoffizier der Wehrmacht. 10. u. 11. Aufl. Dresden – Leipzig: Theodor Steinkopff 1944
- Käfer H: Transport und Transportfähigkeit der Kriegsverletzten. In: Käfer H (Hrsg.): Feldchirurgie. Leitfaden für den Sanitätsoffizier der Wehrmacht. 10. u. 11. Aufl. Dresden – Leipzig: Theodor Steinkopff 1944; 28 - 38
- Knebel R, Willecke W: Arzneiverordnungen für den Truppenarzt. Leipzig: S. Hirzel 1944
- Kriegssanitätsvorschrift (Heer) I. Teil (H.Dv. 21). Berlin: E. S. Mittler und Sohn 1938
- Kriegssanitätsvorschrift (Heer) I. Teil (H.Dv. 21). Berlin: E. S. Mittler und Sohn 1938, Punkte 72 und 73
- Kriegssanitätsvorschrift (Heer) I. Teil (H.Dv. 21). Berlin: E. S. Mittler und Sohn 1938, Punkt 71
- Kriegssanitätsvorschrift (Heer) I. Teil (H.Dv. 21). Berlin: E. S. Mittler und Sohn 1938, Punkt 88
- Laun R: Vademekum des Truppenarztes. Erste Hilfe. München – Berlin: Lehmanns 1944 (= Taschenbücher des Truppenarztes, 3)
- Leitlinienprogramm Onkologie der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e. V. (AWMF), Deutschen Krebsgesellschaft e. V. (DKG) und Deutschen Krebshilfe (DKH) (Hrsg.): S3-Leitlinie Palliativmedizin für Patienten mit einer nicht heilbaren Krebserkrankung. Langversion 1.1, AWMF-Registernummer: 128/001OL, 2015
- Moritsch P: Verwundetentransport. In: Zimmer A (Hrsg.): Wehrmedizin. Kriegserfahrungen 1939 - 1943. Wien: Franz Deuticke 1944 (= Kriegschirurgie, 1); 10 - 33
- Münchener Medizinische Wochenschrift. München – Berlin: Lehmanns 1932 - 1944
- Orator V: Leitfaden der Feldchirurgie im Bewegungskrieg. Leipzig: J. A. Barth 1942 (= Grundlinien zum Chirurgie-Studium, 5)
- Overmans R: Deutsche militärische Verluste im Zweiten Weltkrieg. [Zugleich phil. Diss. Freiburg/Br. 1996 ] 3. Aufl. München – Wien: Oldenbourg 2004 (= Beiträge zur Militärgeschichte, 46).
- Protokoll der 6. Sichtungs-Konsensus-Konferenz vom 23. und 24.11.2015. Ahrweiler: Bundesamt für Bevölkerungsschutz und Katastrophenhilfe 2015
- Richtlinien für die Versorgung Verwundeter in den vorderen Sanitäts-Einrichtungen (Merkbl. 53d/63/Lw. Merkblatt 109). Berlin: 1943
- Rohde C: Kriegschirurgie. In: Spatz H (Hrsg.): Kriegschirurgischer Ratgeber. München – Berlin: J. F. Lehmanns 1941; 43 - 57
- Sammelheft Merkblätter für den Sanitätsdienst (H.Dv. 209/M.Dv. Nr. 284/L.Dv. 800). Berlin: 1940
- Schleich C: Die Selbstnarkose der Verwundeten. Ein humanitärer Vorschlag. Berlin: Springer 1906
- Schmieden V: Bauch. In: Borchard A, Schmieden V (Hrsg.): Lehrbuch der Kriegschirurgie. Leipzig: J. A. Barth 1917 (1. Auflage); 700 - 773, 1937 (3. Auflage); 555 - 621
- Schörcher F: Septische Chirurgie und Feld-Chirurgie. Leipzig: -Georg Thieme 1944
- Schum H: Einführung in die Wehrchirurgie. Ein Leitfaden für Studierende und Ärzte. Stuttgart: Enke 1935 (= Wehrmedizin, 1)
- Spatz H (Hrsg.): Kriegschirurgischer Ratgeber. München – Berlin: J. F. Lehmanns 1941
- Starlinger F: Der Schmerz und seine Bekämpfung im Rahmen der Wehrchirurgie. In: Zimmer A (Hrsg.): Wehrmedizin. Kriegserfahrungen 1939 - 1943. Wien: Franz Deuticke 1944 (= Kriegschirurgie, 1); 121 - 131
- Starlinger F: Fehler und Gefahren der Feldchirurgie. Berlin – Wien: Urban und Schwarzenberg 1943
- Unterrichtsbuch für Sanitätsunteroffiziere und -mannschaften (H.Dv. 59/M.Dv. Nr. 275/L.Dv. 59). Berlin: E. S. Mittler und Sohn 1939
- Westhues H: Fortschrittliche Lagerung und Behandlung Schwerverwundeter. Berlin: Springer 1944
- Zentralblatt für Chirurgie. Leipzig: J. A. Barth 1936 - 1944
- Zillmer W (Hrsg.): Kriegschirurgie im Reservelazarett. Erfahrungen aus ostpreußischen Reservelazaretten. Dresden – Leipzig: Theodor Steinkopff 1943
- Zimmer A (Hrsg.): Wehrmedizin. Kriegserfahrungen 1939 - 1943. Wien: Franz Deuticke 1944 (= Kriegschirurgie, 1)
Zitierweise:
Schiel S, Vollmuth R: Die palliativmedizinische Versorgung schwerstverwundeter und sterbender Soldaten in den frontnahen Sanitätseinrichtungen der Wehrmacht im Zweiten Weltkrieg. Wehrmedizinische Monatsschrift 2017; 61(12): 292 - 299.
Citation:
Schiel S, Vollmuth R: Palliative care for severely wounded and dying soldiers at frontline Wehrmacht medical treatment facilities during World War II. Wehrmedizinische Monatsschrift 2017; 61(12): 292 - 299.
Für die Verfasser:
Oberstabsarzt d. R. Dr. med. Sebastian Schiel
Facharzt für Allgemeinmedizin, Palliativmedizin, Psychotherapie
Falkenburgstraße 19
97250 ErlabrunnE-Mail: sebastianschiel@t-online.de
Datum: 01.12.2017
Quelle: Sebastian Schiel, Ralf Vollmuth