LUFTNOT UND LUNGENINFILTRAT IM AUSLANDSEINSATZ - IMMER EINE INFEKTION?
Aus der Abteilung Innere Medizin (Abteilungsleiter: Oberstarzt Dr. Udo Schumann) des Bundeswehrkrankenhauses Westerstede (Chefarzt: Oberstarzt Dr. Christoph Rubbert)
In den Auslandseinsätzen der Bundeswehr werden vielfach Einheimische behandelt, auch in Afghanistan sowohl im Feldlazarett in Masar-e-Sharif als auch bei Mitfahrten im umliegenden Patrouillengebiet.
Häufig stellen sich im Fachgebiet Innere Medizin Patienten mit uns aus der Heimat wohlbekannten Krankheiten vor. Manchmal werden sogar Befunde von Spezialisten aus Kabul, Pakistan und Indien vorgelegt und nach einer unabhängigen Meinung gefragt. Daneben können aber auch Krankheiten erkannt werden, die in Deutschland in der Form selten sind oder gar nicht vorkommen. Die dargestellten Infektionskrankheiten sind übertragbar und können daher auch deutsche Soldaten betreffen. Aus der speziellen Sicht der Infektions- und Lungenmedizin soll hier ein kleiner Einblick in die typische Symptomatologie sowie Diagnostik- und Therapiemöglichkeiten gegeben werden.
In Auslandseinsätzen der Bundeswehr muss man sich als Arzt aus mehreren Gründen auf ein anderes Spektrum von Krankheiten einstellen. Oft werden Einheimische behandelt werden, bei denen die Prävalenzen der Erkrankungen meist völlig anders zusammengesetzt sind. So kommen neben den bei uns häufigen Volkskrankheiten wie Diabetes mellitus, arterielle Hypertonie und gastroösophageale Refluxkrankheit auch zwei andere wesentliche Bereiche hinzu. Einerseits Infektionskrankheiten, die häufig trotz eines bereits durchgeführten Behandlungsversuches weiterhin Beschwerden verursachen und andererseits chronische Erkankungen, die bisher nicht ausreichend diagnostisch erfasst wurden. Ein weiterer Grund ist, dass auch die eigenen Soldaten an Krankheiten leiden können, die zuhause nicht vorkommen oder zumindest nicht zu erwarten sind. Um insbesondere für unsere Soldaten eine Versorgung nach bestem medizinischen Standard aufrechterhalten zu können, werden hier Symptome und zugrundeliegende Erkrankungen dargestellt.
Die Lunge als Organ, das immunologisch einen großen Kontakt mit der Umwelt hat, ist oft im Mittelpunkt von Infektionskrankheiten. Als Atmungsorgan ist sie darüberhinaus mit als ernster eingestuften Symptomen verknüpft.
Ein wesentliches Leitsymptom von Infektionskrankheiten ist Fieber. Lungenkrankheiten machen sich darüber hinaus mit den Symptomen Luftnot, Husten, Auswurf und teilweise mit thorakalen, oft atemabhängigen Schmerzen bemerkbar. Diese Leitsymptome können jedoch auch von anderen Krankheiten anderer Organsysteme verursacht werden.
Zunächst sollte bei nicht sofort einzuordnendem Fieber eine Basisuntersuchung erfolgen, die genaue Anamnese, körperliche Untersuchung, Labor und Urinstatus einschließt. Eine Röntgenaufnahme des Thorax kann den Verdacht auf eine Lungenkrankheit dann bestätigen, wenn eine Veränderung zu sehen ist. Obstruktive Ventilationsstörungen mit ihren Exacerbationen lassen sich oft nur durch eine Lungenfunktion (Spirometrie) diagnostizieren, falls sie nicht anamnestisch schon angegeben werden. Ein Ruhe-EKG kann helfen, kardiale Ursachen der Beschwerden einzugrenzen.
In einem Malaria-Endemiegebiet ist außerdem unbedingt an einen zügigen Malariaausschluss zu denken. Bei antibiotisch nicht vorbehandelten Patienten ergibt die Blutkultur bei der bakteriellen Endokarditis und dem Typhus meist einen Keimnachweis. Eine Stuhluntersuchung auf Parasiten hilft eine Amöben- oder Lamblieninfektion zu entdecken, die oft nur erhöhte Temperaturen oder unspezifische Abdominalbeschwerden verursachen.
Pneumonie
Ein 28-jähriger deutscher Soldat erkrankte mit Fieber, zunehmender Abgeschlagenheit und Husten. Er befand sich als Einsatz-Kameramann wiederholt außerhalb des Lagers und in den umliegenden Dörfern. Eine bereits begonnene Antibiotikatherapie brachte keine Besserung. Eine Röntgen-Thorax-Aufnahme zeigte kein eindeutiges Infiltrat, im Labor fand sich keine Leukozytose, jedoch eine Erhöhung der Transaminasen GOT und GPT im Sinne einer Begleithepatitis.
Die Pneumonie ist auch bei jüngeren und ansonsten gesunden Menschen eine nicht selten anzutreffende Erkrankung. Sie geht fast immer mit einem radiologisch sichtbaren Infiltrat der Lunge einher. Die Klinik besteht überwiegend aus den Symptomen Fieber und Husten. Oft besteht ein gelblich bis grünlich verfärbter Auswurf. Wenn zusätzlich die Laborparameter noch eine erhebliche Entzündungsreaktion zeigen, kann die Diagnose einer Pneumonie schnell gestellt werden. Das C-reaktive Protein (CRP) ist auch im Auslandseinsatz gut verfügbar, die Blutsenkungsgeschwindigkeit (BSG) ist daher in den meisten Fällen entbehrlich. Als neuerer Entzündungsparameter hat sich das Procalcitonin (PCT) bewährt, es reagiert insbesondere bei bakteriellen Entzündungen, andere erregerbedingte Entzündungen haben nur geringen Einfluss. Bei anderen entzündlichen Prozessen, insbesondere autoimmunologischen verändert sich dieser Parameter gar nicht.
Die Abschätzung der Schwere der Pneumonie erfolgt mit Scores (insbesondere CURB bzw. vereinfacht als CRB-65-Index, die Akronyme stehen für confusion, respiratory rate, blood pressure, Alter = 65 Jahre; s.a. Tabelle 1), die insbesondere im Heimatland bei der Festlegung helfen sollen, ob die Lungenentzündung ambulant oder stationär behandelt werden sollte.
Im Auslandseinsatz wird die Pneumonie eines Soldaten zunächst stationär anbehandelt werden, da eine volle Arbeitsfähigkeit in dieser Situation ohnehin nicht bestehen dürfte. Besondere Aufmerksamkeit verlangt die Behandlung sicherlich bei Vorliegen schon eines Parameters, der eine schwerere Krankheit mit erhöhter Letalität vermuten lässt. Auch die für schwerere Verläufe sprechenden radiologischen Kriterien wie eine 50%ige Zunahme des Infiltrats innerhalb von 48 h nach Aufnahme (wenn im Einzelfall so engmaschige Untersuchungen überhaupt durchgeführt werden) oder multilobäre/bilaterale Infiltrate sollten besondere Beachtung finden.
Therapeutisch sei auf die Leitlinie Pneumonie (Update 2009) der Paul-Ehrlich-Gesellschaft und Deutschen Gesellschaft für Pneumologie verwiesen. Eine ambulante völlig unkomplizerte Pneumonie kann beispielsweise mit Amoxicillin 3x 1000 mg/d für ca. 5-7 Tage gut behandelt werden; bei ohnehin stationärer Behandlung sollten schon allein wegen der höheren zur Wirkung kommenden Dosierung initial i.v.-Antibiotika wie Amoxicillin/ Clavulansäure 3x 2,2 g zur Anwendung kommen. Bei schwerer Pneumonie wird zusätzlich mit einem Makrolid behandelt, alternativ auch mit Levofloxacin, hierdurch wird u.a. schwer verlaufenden Pneumonien durch sogenannte atypische Erreger Rechnung getragen.
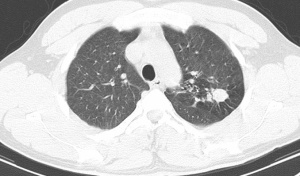
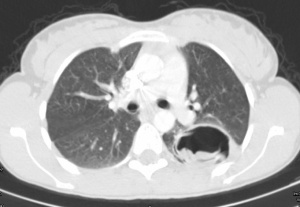
Als Besonderheit ist an das Q-Fieber zu denken, das sich überwiegend mit Pneumonien und Hepatitiden manifestiert. Die Übertragung des Erregers Coxiella burnetii geschieht vor allem durch Zecken insbesondere auf Schafe und Ziegen. Die Q-Fieber-Pneumonie wird auch in den Auslandsstandorten der Bundeswehr gesehen, das Synonym Balkan- Grippe spricht für sich. Die Übertragung erfolgt meist durch Inhalieren von mit getrocknetem Faeces kontaminiertem Staub, insofern war in der oben geschilderten Fallvignette des jungen Soldaten daran gedacht worden. Dies hat sich bei ihm jedoch nicht bestätigt, ein Infiltrat konnte im Verlauf sicher ausgeschlossen werden. Sicherlich wird wie in dem geschilderten Fall bei dieser Symptomkonstellation häufig eine virale Erkrankung oder gewöhnliche Pneumonie vorliegen, eine serologische Untersuchung sollte aber bei der oben genannten Konstellation zweimal (im Abstand von 10-14 Tagen) durchgeführt werden. Das Röntgenbild bei Q-Fieber-Pneumonie entspricht oft einer atypischen Pneumonie mit eher gering ausgeprägtem Infiltrat (s. Abb. 3), zusätzlich besteht oft eine Hepatitis und eine pleurale Reizung mit Husten und atemabhängigen Throaxschmerzen.
Die empfohlenen Antiinfektiva bei Q-Fieber- Pneumonie sind Tetracycline (z.B. Doxycyclin 2 × 100mg), Alternativen sind die neueren Makrolide sowie Fluorchinolone.
Eine weitere Besonderheit ist die Legionellen- Pneumonie. Aus den Daten des Kompetenz- Netzwerkes CAPNETZ für ambulant erworbene Pneumonien wissen wir heute, dass diese klinisch nicht signifikant anders verlaufen als andere Pneumonien. Die Diagnosestellung wird erleichtert mit Hilfe des Legionellen-Antigentests im Urin, der bei Verfügbarkeit im Rahmen der Diagnostik bei nachgewiesener Pneumonie empfohlen wird. Therapeutisch sind Levofloxacin oder auch die neueren Makrolide gut geeignet, im übrigen kann bei leitliniengerechter Behandlung der Pneumonie von einer ausreichenden Mitbehandlung ausgegangen werden.
Tuberkulose
Ein ca. 30-jähriger Dorfbewohner in Afghanistan beklagte zunehmenden Gewichtsverlust in den letzten Monaten, er sei seit Monaten auch nicht mehr arbeitsfähig, vorher sei er immer gesund gewesen. Husten oder Luftnot bestünden nicht. Bei der körperlichen Untersuchung wurde ein diskreter Oberbauchschmerz angegeben, es bestand eine erhöhte Temperatur von 37,7 °C. Der Patient wurde zur weiteren Untersuchung ins Feldlager einbestellt.
Die Tuberkulose hat in vielen Ländern eine hohe Prävalenz, in Deutschland werden nur noch ca. 2000 Fälle/Jahr neu diagnostiziert. Initial kommt es bei der Infektion zu einer Auseinandersetzung des Erregers, Mycobacterium tuberculosis-Komplex, mit der Lunge. Es ist bei der Tuberkulose deutlich zwischen Infektion und Erkrankung zu unterscheiden. Die Krankheit ist hoch kontagiös (ansteckend). Ein Kontakt von mindestens vier Stunden mit einem hustenden Tuberkulosekranken wird als ausreichend angesehen, um sich anzustecken. Aus eigener Erfahrung wird jedoch darauf hingewiesen, dass es sich hierbei um Anhaltswerte für die epidemiologische Betrachtung handelt. Im Einzelfall ist der einmalige kurzzeitige enge Kontakt mit einem stark hustenden Patienten schon als Übertragungsursache gesehen worden. Eine Bronchoskopie stellt schon in der Heimat und erst recht im Ausland eine weitere Infektionsquelle dar.
Klinisch stehen meist Husten mit Auswurf und Fieber oder subfebrile Temperaturen im Vordergrund. Die gebotene Klinik kann sich jedoch sehr unterschiedlich darstellen, da die Erkrankung unerkannt und unbehandelt oft einen allmählich progredienten Verlauf einnimmt.
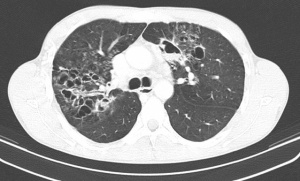
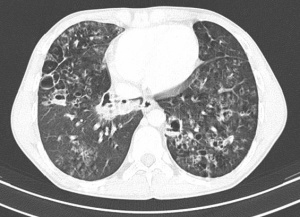
Somit ist im Verlauf der Krankheit die Spannbreite der klinischen Darstellungen groß. Bei therapieresistenten Infiltraten, insbesondere der Lungenoberlappen, ist an die Tuberkulose zu denken. Die Abb. 4 zeigt eine Tuberkulose bei guter immunologischer Abwehrlage des Patienten und ließe beispielsweise auch an eine Raumforderung denken. Daneben sind alle Bilder von „normalen“ Pneumonien denkbar. Der chronische Verlauf mit Ausbildung von Veränderungen, die sich durch den andauernden Entzündungsprozess entwickeln wie Lungengerüstumbau, narbige Verziehungen und Entstehen von Kavernen lassen oft mehr oder weniger sicher eine Tuberkulose bereits radiologisch erkennen. Der Patient aus der Fallvignette zeigte CT-radiologisch das in Abb. 5 gezeigte Bild einer Miliartuberkulose, das schon fast an eine Lungengerüstkrankheit erinnert. Zusätzlich bestand bei diesem Patienten das Bild einer Abdominaltuberkulose mit Aszites.
Zur Differenzialdiagnose kann der Quantiferon- Test eingesetzt werden. Ist er positiv, hat eine Infektion mit Tuberkulose in aller Regel stattgefunden. Eine Aussage zur Erkrankung kann mit diesem Test jedoch nicht gemacht werden. So ist eine durchgemachte Infektion ohne Erkrankung ebenso denkbar wie eine zurückliegende Erkrankung, die längst ausgeheilt ist. Der erste Fall wird international als latente tuberkulöse Infektion bezeichnet (LTBI), auch wenn hier eine Infektion sicher stattgefunden hat und die Latenz sich eigentlich auf die Frage bezieht, ob dieser Patient jemals erkrankt. Ob eine Erkrankung eintritt, ist abhängig von der Immunlage.
Neben unbekannten und nicht zu analysierenden Faktoren spielen hierbei eine Langzeit-Steroidtherapie, Einnahme von Immunsuppressiva, Diabetes mellitus, Alkoholkrankheit, Silikose, Malnutrition und vorangegangene Tumorerkrankungen die größte Rolle. Liegen diese Faktoren nicht vor, kommt es nur in 20% der Fälle in den nächsten zwei Jahren zum Übergang in eine Erkrankung, bei noch größerer Latenz fast nur noch, wenn der Patient im Verlauf eine der oben genannten Veränderungen der Immunlage entwickelt. Nach persönlicher Meinung wird der Anteil der Erkrankenden mit 20% oft noch fälschlich überschätzt. Die neueren Daten zeigen nämlich, dass die Erkrankenden überwiegend zur Gruppe derjenigen gehören, die einen engen, über längere Zeit bestehenden Kontakt mit einem Erkrankten hatten. Gehört ein Patient nicht zu dieser Subgruppe hat er ein deutlich niedrigeres Erkrankungsrisiko.
Bei positivem oder, falls bekannt, bei positiv gewordenem Quantiferon-Test (sog. Konverter) sollte eine fachärztliche Untersuchung durchgeführt werden. Besteht klinisch und radiologisch kein Verdacht auf eine Tuberkulose- Erkrankung ist eine Chemoprophylaxe (zumeist Isoniazid über 9 Monate) in Erwägung zu ziehen. Diese ist nur in relativ wenigen Fällen eindeutig indiziert. Die Indikationsstellung sollte deshalb den infektiologisch tätigen Fachärzten vorbehalten bleiben. Ansprechpartner für die Bundeswehr sind die Fachärztlichen Untersuchungsstellen für Innere Medizin. Bei klinischem oder radiologischem Verdacht auf eine pulmonale oder gar extrapulmonale Tuberkulose sollte die Diagnose gesichert oder ausgeschlossen werden. Hierzu ist es am einfachsten Sputum oder bronchoskopisch gewonnenes Bronchialsekret auf säurefeste Stäbchen zu untersuchen. Ist diese Untersuchung positiv, ist eine Tuberkulose wahrscheinlich.
Das Material muss aber weiter untersucht werden, um das Vorliegen anderer Mykobakterien auszuschließen, die oft Umweltkeime darstellen. Außerdem sollte möglichst bei jedem in Deutschland behandelten Fall eine Resistenzbestimmung erfolgen. In einzelnen Fällen sind weitere Untersuchungen wie Lymphknotenpunktionen, transbronchiale oder transthorakale Lungenbiopsien erforderlich. Im Falle eines deutschen Soldaten im Auslandseinsatz wäre im Regelfall eine erweiterte Diagnostik und Therapieeinleitung nach Repatriierung ins Heimatland sinnvoll.
Trotz sich verschärfender Resistenzlage mit Aufkommen sogenannter XDR (extremely drug resistant)-Tuberkulosen ist die Krankheit mit den zur Verfügung stehenden antituberkulösen Medikamente sehr gut behandelbar. Geeignete Behandlungseinrichtungen sind insbesondere die Abteilungen für Innere Medizin aller Bundeswehrkrankenhäuser, die über adäquate Isolierungsmöglichkeiten sowie lungenärztliche und infektiologische Fachexpertise verfügen. Zur Vorbeugung sei an den Gebrauch des Mundschutzes für gefährdete Personen erinnert. Gefährdet sind alle, die engen Kontakt mit Schwerkranken oder stark hustenden Patienten haben. Bei einem Abstand zum Patienten von mehreren Metern oder bei der reinen Begrüßung und kurzem Gespräch mit offensichtlich nicht respiratorisch Erkrankten besteht keine erhöhte Infektionsgefährdung. Für alle an der Bronchoskopie Beteiligten gilt schon im Heimatland eine „Mundschutzpflicht“.
Echinokokkose
Eine ca. 30-jährige afghanische Patientin stellte sich im Feldlazarett mit Oberbauchschmerzen vor. Sonographisch zeigten sich Leberzysten. Bei der CT-Untersuchung des Abdomens fielen auch die in Abb. 6 zu sehenden Lungenveränderungen auf.
Die Echinokokkose ist eine durch den Hundebandwurm, Echinococcus granulosus, übertragene Erkrankung, die zur Ausbildung von Zysten beim Menschen führt. Überwiegend kommen Leberzysten vor. Diese zeigen sich klinisch durch Oberbauchschmerzen. Sonographisch und CT-radiologisch lassen sich in aller Regel die Zysten darstellen und oft von angeborenen (dysontogenetischen) Zysten unterscheiden. Abb. 6 zeigt eine typische Zyste mit einer oder mehreren Brutkapseln im Inneren, teils bestehen auch multiple kommunizierende Zysten. Ergänzend wird die Serologie empfohlen, die eine Sensitiviät von ca. 80% besitzt (mit seronegativen Fällen ist also durchaus zu rechnen). Gelegentlich wird die Serologie auch nach Behandlungsbeginn positiv. Ein Titerverlauf als Therapiekontrolle hilft wenig, da in vielen Fällen die Serologie auch nach ausreichender Behandlung positiv bleibt.
Therapeutisch lässt sich in den meisten Fällen durch Gabe von Albendazol (Eskazole ®) eine Inaktivierung der Zysten erreichen, dies läßt sich am besten an Hand von radiologischen Kriterien abschätzen. Insbesondere Lungenzysten, aber auch Leberzysten lassen sich medikamentös gut behandeln. Außerdem stehen interventionelle Verfahren zur Verfügung (PAIR-Therapie, chirurgische Entfernung). Die Krankheit ist in Deutschland selten, zur Behandlung sollte deshalb fachlicher Rat in jedem Falle eingeholt werden. Für die Bundeswehr ist hierfür besonders die Ambulanz des Bernhard-Nocht-Instititutes für Tropenmedizin in Hamburg geeignet, alternativ die mit Tropenmedizinern besetzten Fachärztlichen Untersuchungsstellen.
Zur Vorbeugung sollte enger Kontakt mit einheimischen Hunden gemieden werden. Im Einzelfall sollte auch auf sorgfältiges Abwaschen von Gemüse und anderen Nahrungsmitteln geachtet werden.
Lungengerüsterkrankungen
Ein 19-jähriger Afghane stellte sich mit der Vorgeschichte eines seit vielen Jahren bestehenden Asthma bronchiales vor. Er verspüre schon seit Jahren immer wieder Luftnot, oft im Rahmen von „Lungenentzündungen“. Er sei schon in Pakistan zur Untersuchung gewesen, dort war im Röntgen eine Zeichnungsvermehrung der Lunge aufgefallen. Bei der körperlichen Untersuchung war ein sehr schlanker Habitus auffallend.
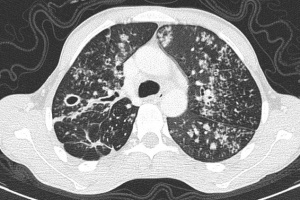
Eine CT-Untersuchung bei uns zeigte das Bild ausgedehnter Bronchiektasien (Abb. 7 und 8) und ergab sofort den lungenärztlichen Verdacht auf eine Cystische Fibrose (Synonym: Mukoviszidose). Die zusätzlich nachgewiesene Pankreasinsuffizienz (Elastase 1 im Stuhl erniedrigt) erhärtete den Verdacht. Ein üblicherweise zur Diagnostik eingesetzter Schweißtest ist nur in großen pädiatrischen Kliniken in Deutschland verfügbar und kann zudem falsch negativ ausfallen. Dieses allgemein der Pädiatrie zugerechnete Krankheitsbild ist in Deutschland nach der Hämochromatose die häufigste Erbkrankheit mit einer Häufigkeit von 1:2500 Geburten. Da verschiedene Gen-Mutationen für dieses Krankheitsbild verantwortlich sind, gibt es auch Fälle mit so geringer Klinik, dass das junge Erwachsenenalter unerkannt erreicht werden kann. Bei mageren und krank erscheinenden Jugendlichen, die meist nicht die hiesigen pädiatrischen Vorsorgeuntersuchungen durchlaufen haben, sollte auch hierzulande an diese Krankheit gedacht werden. Wiederholte Atemwegsinfekte, Luftnot und Husten sind typische pulmonale Symptome, das Ausmaß der pulmonalen Beeinträchtigung bei Diagnosestellung ist jedoch variabel. Die Behandlung in einem Land wie Afghanistan gestaltet sich schwierig. Eine deutliche symptomatische Besserung konnte in diesem Fall durch antiobstruktive inhalative Therapie und Substitution von Pankreasenzymen erreicht werden.
Differentialdiagnostisch zu den oben genannten Krankheiten muss an interstitielle Lungenerkrankungen gedacht werden (z.B. cryptogen- organisierende Pneumonie, Sarkoidose, exogen-allergische Alveolitis). Eine zuverlässige Diagnosestellung ist in den Fällen, die sich nicht prima vista zuordnen lassen mittels pneumologischer Diagnostik möglich, die eine Bodyplethysmographie sowie eine Bronchoskopie mit bronchalveolärer Lavage und transbronchialer Biopsie einschließen.
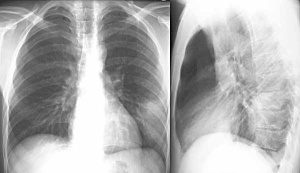
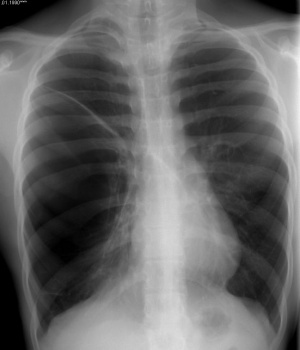
Ein letzter Fall mag demonstrieren, dass schon eine Röntgen-Thorax-Übersichtsaufnahme oftmals bei unklaren Fällen wesentlich weiterhilft. Ein Patient mit unklarer Dyspnoe wies das unten gezeigte Röntgenbild auf. Es läßt sich eine riesige Bulla erkennen, die weit mehr als die Hälfte des re. Thorax einnimmt.
Fazit
Mit den vorhandenen diagnostischen Möglichkeiten der Feldlazarette lassen sich im Auslandseinsatz meist auch bei uns seltene Erkrankungen zuverlässig diagnostizieren. Dieser Artikel soll Anregung geben, sich als Sanitätsoffizier auch weiterhin mit dieser Thematik zu beschäftigen. Dies schafft aus meiner Sicht auch zukünftig Vertrauen bei der durch harte Lebensbedingungen geschundenen Bevölkerung, unterstützt den ISAF-Gedanken „Hilfe und Zusammenarbeit“ und vertieft nicht zuletzt das Verständnis für Krankheiten, denen wir als Soldaten vor Ort auch ausgesetzt sind.
Ich danke Herrn OFA Dr. Bieker und Herrn OFA Dr. Koletzki für die Bereitstellung der Bilder sowie die kollegiale Zusammenarbeit im Einsatz. Herrn Prof. Dr. Jend und seinem Team verdanke ich neben der Abbildung 3 viele wertvolle radiologische Hinweise im Rahmen meiner pneumologischen Ausbildung. Ich verweise gerne auf die hervorragende Bildersammlung „Lunge im Netz“ (www.jend.de).
Datum: 16.05.2011
Quelle: Wehrmedizin und Wehrpharmazie 2011/1