AKTINOMYKOSE IM BEREICH VON PHARYNX UND LARYNX
Zusammenfassung:
Die zervikofaziale Aktinomykose ist eine weniger häufige Infektion und fast immer dentogenen Ursprungs. Sehr selten, meist im Gefolge einer Schleimhautverletzung, kann sich die Erkrankung als Raumforderung im Bereich von Pharynx und Larynx manifestieren.
In einer derartigen Situation, die weniger als 1% aller Fälle repräsentiert, gestaltet sich die differentialdiagnostische Abgrenzung zu einem Malignom des oberen Aerodigestivtraktes bisweilen schwierig. Ein 56-jähriger Patient stellte sich mit einer ausgedehnten, zentral nekrotischen, tumorverdächtigen Raumforderung im Bereich von Oropharynx, Hypopharynx und Larynx vor, die 6 Monate nach versehentlichem Verzehr einer Getreideähre aufgetreten war und sich letztendlich als zervikofaziale Aktinomykose erwies. Anhand des Fallbeispiels werden aktuelle Gesichtspunkte zur Diagnostik und Therapie der zervikofazialen Aktinomykose dargestellt.
Summary
Cervicofacial actinomycosis is an uncommon infection and in most cases odontogenic in origin. Pharyngeal and/or laryngeal lesions, usually occurring secondary to mucosal trauma are very rare and may mimick a malignant tumor. We report on a case of actinomycosis in a 56-years old male that simulated a neoplasm of the pharynx and larynx. The tumorous lesion was diagnosed 6 months after swallowing a barley ear by mistake. The clinical and pathological features and actual aspects for diagnosis and treatment of cervicofacial actinomycosis are discussed.
Einleitung
Bei der zervikofazialen Aktinomykose handelt es sich um eine chronische bakterielle Infektion, die meist auf direktem Wege z.B. über Schleimhautverletzungen resultiert. Als Erreger wird in der Regel Actinomyces israeli (gelegentlich auch Actinomyces naeslundi, odontolyticus, gerencseriae oder bovis) ein anaerobes, grampositives Bakterium, identifiziert. Aktinomyzeten gehören zur normalen Flora des Verdauungstraktes und des weiblichen Genitaltraktes. Vor allem im Bereich von Mundhöhle und Rachen besiedeln sie als Endosaprophyten Zahnfleischtaschen, dentale Plaques, kariöse Zähne und Tonsillenkrypten (12). Entsprechend handelt es sich bei der zervikofazialen Aktinomykose nahezu immer um eine endogene Infektion (12).
Häufig liegt eine Mischinfektion bei der Staphylococcus aureus, Pseudomonas aeruginosa, vergrünenden Streptokokken und Bakteroides spp. beteiligt sind, vor. Fast immer handelt es sich um eine direkte Keiminvasion die sich, typischerweise ohne anatomische Barrieren zu respektieren, ausbreitet. Betroffen sind oft immunsupprimierte Patienten (HIV, Diabetes, Alkoholismus u.a.). Allerdings können im Gefolge von Traumen oder chronischen Infektionen auch immunkompetente Individuen erkranken. Meist kommt es über einen Zeitraum von Wochen zu einer langsam zunehmenden, nur gering schmerzhaften, derben, Raumforderung, die eher an ein tumoröses Geschehen als an eine bakterielle Entzündung denken lässt. Gelegentlich werden Abszesse, Ulcerationen bzw. Fistelbildungen sowie eine Ausbreitung auf benachbarte Weichteil- und Knochenstrukturen beobachtet.
In der überwiegenden Mehrzahl der Fälle handelt es sich um eine dentogene Infektion, die als derbe Raumforderung in unmittelbarer Beziehung zum Unterkiefer imponiert. Bei einer derartigen Befundkonstellation, vor allem wenn anamnestisch ein zahnärztlicher Eingriff oder eine dentogene Verletzung angegeben werden, liegt die Differentialdiagnose einer Aktinomykose nahe. Anders verhält es sich bei Manifestionen der Erkrankung im Bereich des Pharynx und / oder Larynx, die als extrem selten einzuschätzen ist. Hierbei kann sich die differentialdiagnostische Abgrenzung gegenüber einer Tumorerkrankung schwierig gestalten. Letzteres wird anhand eines Fallbeispiels verdeutlicht.
Fallbeispiel
Ein 56-jähriger Patient (E. R.) wurde zum Ausschluss eines Oro-/Hypopharynxkarzinoms im Februar 2009 in der Abteilung HNO-Heilkunde / Kopf- und Halschirurgie des BwKrhs Ulm vorgestellt. Seit Dezember 2008 war eine schmerzlose langsam zunehmende Schwellung im Bereich der rechten Halsseite aufgetreten. Darüber hinaus berichtete er über leichte Schluckbeschwerden. Die weitere Anamnese war unauffällig, bis auf die Tatsache, dass der Patient im Juni 2008 versehentlich eine als Tellerdekoration gedachte Getreideähre verzehrt hatte. Damals waren durch den erstbehandelnden HNO-Arzt vier in den Zungengrund und die rechtsseitige Vallecula glossoepiglottica eingespießte Getreidegrannen in Lokalanästhesie entfernt worden. Darüber hinaus wurde ein Monat später wegen persistierender geringer Schluckbeschwerden eine Pharyngoskopie und Laryngoskopie in Vollnarkose durchgeführt. Hierbei fand sich allerdings kein Anhalt für einen weiteren Fremdkörper oder eine sonstige Erkrankung. Typische Risikofaktoren für eine Krebserkrankung des oberen Atmungs- und Verdauungstraktes, wie z.B. chronischer Alkohol- und Tabakabusus oder eine berufliche Schadstoffexposition (7, 8) wurden von dem Patienten verneint Bei der HNO-ärztlichen Durchuntersuchung fiel eine derbe, nicht verschiebliche Raumforderung im Bereich der rechten Halsseite auf. Die Laryngoskopie zeigte rechts eine ödematöse Schwellung und Rötung im Bereich des Zungengrundes, der Plica aryepiglottica und des Sinus piriformis.
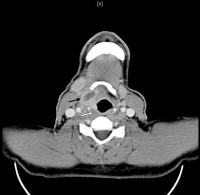
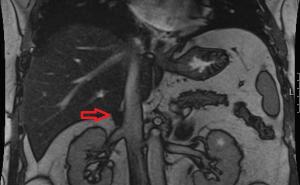
Im CT der Gesicht-/Halsregion (Abb.: 1) kam eine ca. 5 cm durchmessende, kontrastmittelaufnehmende, zentral nekrotische Raumforderung im Bereich des rechten Zungengrundes mit Infiltration der angrenzenden Halsweichteile, des Sinus piriformis und der oberen Larynxregion zur Darstellung. Ferner fiel ein pathologisch vergrößerter Lymphknoten im Bereich des Kieferwinkels rechts auf. Seitens des Radiologen wurde der dringende Verdacht auf ein Malignom im Hypopharynx- / Larynxbereich geäußert. Die zytologische Begutachtung einer daraufhin veranlassten Feinnadelbiopsie zeigte lediglich Äquivalente einer abszedierenden Entzündung.
Abb. 1: CT-Befund: Axiales CT mit KM des Halses, Schnittebene in Höhe des Zungenbeines: Rechtsseitig gelegene hypodense Raumforderung mit randständig 3 mm breiter, kontrastmittelaufnehmender Wand und unmittelbar an den dorsalen Rand des Zungenbeins heranreichend. (schwarzer Pfeil) Leichte Wandverdickung des rechten Oropharynx mit dezenter Einengung. (weißer Pfeil) Die Gefäßscheide der A. carotis interna und V. jungularis wird respektiert, ebenso muskuläre Strukturen.
Die Routinelaboruntersuchungen lieferte keine auffälligen Laborwerte. Insbesondere fand sich keine Leukozytose und der CRP-Wert lag im Normbereich, eine Befundkonstellation die nicht für eine abszedierende Entzündung sprach. Zur weiteren Abklärung der Verdachtsdiagnosen Aktinomykose bzw. Oro- /Hypopharynxkarzinom erfolgte eine Panendoskopie in Intubationsnarkose. Hierbei zeigte sich eine submuköse Raumforderung im Bereich des rechten Zungengrundes, die auf die Supraglottisregion und den rechten Sinus piriformis übergriff und von ödematöser, geröteter Schleimhaut bedeckt war. Es wurden mehrere tiefe Biopsien entnommen.
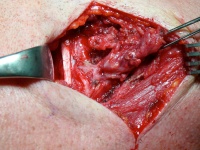
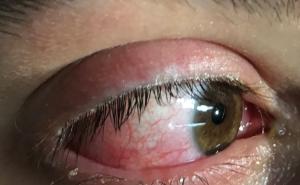
Die histologische Aufarbeitung ergab erneut keinen Hinweis auf eine Tumorerkrankung. Es zeigte sich lediglich eine chronische unspezifische Entzündungsreaktion, wie sie allerdings auch in der Umgebung eines Pharynxkarzinoms auftreten kann. Da die Dignität weiterhin unklar blieb und ein maligner Tumor nicht ausgeschlossen werden konnte, erfolgte eine Resektion über einen laterozervikalen Zugang. Intraoperativ kam eine diffus infiltrierende Raumforderung, die das Zungenbein z.T. umfasste und sich mit zapfenförmigen Ausläufern in Richtung Schildknorpel und Zungengrund und Sinus piriformis ausbreitete, zur Darstellung. Das indurierte, von gelblichen Granulationen durchsetzte, Gewebe wurde nun unter Schonung der angrenzenden funktionell relevanten Strukturen reseziert (Abb.: 2).
Abb.2: Intraoperativer Situs mit zentral nekrotischem, tumorösem Weichteilprozess im Bereich des rechten Zungengrundes.
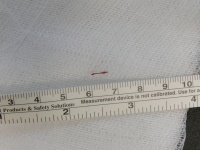
Im Verlauf der Präparation wurde eine zentral gelegene Abszesshöhle eröffnet die neben putridem Sekret eine Getreidegranne enthielt (Abb.: 3).
Abb. 3: Gerstengranne aus der Abszesshöhle
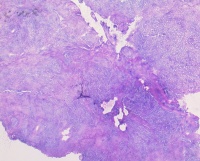
Die daraufhin veranlasste Schnellschnittuntersuchung zeigte eine diffuse granulomatöse Entzündung, vereinbar mit einer Aktinomykose. Dieser Befund wurde durch die definitive histologische Untersuchung, die actinomycesartige Bakterienkolonien im Abszessinhalt zeigte, bestätigt (Abb.: 4).
Abb.4: Histologischer Befund: Übersichtsaufnahme: Hochfloride Weichgewebsentzündung bei Aktinomykose. (Hämatoxylin-Eosin-Färbung, Orginalvergrößerung x12,5) Insel: Aktinomyces-Kolonie mit charakteristischer, strahlenförmiger Peripherie und zahlreichen neutrophilen Granulozyten. (Hämatoxylin-Eosin-Färbung, Orginalvergrößerung x400)
Eine weitere bakteriologische Abklärung ergab, dass es sich um Actinomyces israeli handelte. Der postoperative Verlauf war komplikationsfrei. Die bereits präoperativ begonnene Therapie mit Amoxycillin und Clavulansäure wurde über einen Zeitraum von 3 Wochen postoperativ weitergeführt. Der Patient ist mittlerweile seit ca. 10 Monaten beschwerde- und rezidivfrei.
Diskussion
Die Aktinomykose stellt insgesamt betrachtet eine seltene bakterielle Infektion dar. Die Anzahl der Neuerkrankungen in Europa pro Jahr liegt bei cirka 1 : 100.000. Aktinomykosen können sich in allen Altersgruppen manifestieren. Frauen erkranken bevorzugt im zweiten und dritten, Männer im dritten und vierten Lebensjahrzehnt. Dabei sind Männer insgesamt betrachtet 3mal häufiger betroffen als Frauen (16). Grundsätzlich muss davon ausgegangen werden, dass eine Schleimhautläsion als Eintrittspforte eine obligate Vorraussetzung für das Auftreten der Infektion darstellt. Hierbei kann es sich um ein Mikrotrauma z.B. durch scharfkantige oder spitze Fremdkörper in der Nahrung, wie vorliegenden Fall, zahnärztliche Manipulationen oder um ausgedehnte Traumen wie z.B. Faustschlagverletzungen handeln. Gerade letztere Tatsache könnte die erhöhte Prävalenz bei Männern erklären, die einem 3fach höheren Risiko für maxillofaziale Traumata ausgesetzt sind als Frauen.
Bei der zervikofazialen Form der Aktinomykose geht die Infektion fast immer von einer dentogenen Ursache, wie z.B. Karies, einem zahnärztlichen Eingriff oder einem Mittelgesichtstrauma aus. In diesen Fällen kommt es zu einer über Wochen oder Monate hinweg langsam an Größe zunehmenden, derben, kaum schmerzhaften Schwellung, die häufig direkten Kontakt zum Unterkiefer, zur Gl. submandibularis oder zur Gl. parotis hat (23). Im weiteren Verlauf kann es zu einer Fixation der über dem Entzündungsprozess gelegenen Haut kommen, die sich aufgrund der konsekutiven venösen Stauung violett verfärben kann. Unbehandelt können später Abszesse und kutane Fistelbildungen resultieren.
Bei einer derartigen Lokalisation und insbesondere bei passender Anamnese und typischem klinischen Befund, liegt der V. a. eine zervikofaziale Aktinomykose auf der Hand. Dennoch wird bei der Erstvorstellung der betroffenen Patienten nur in 10 % der Fälle die richtige Diagnose gestellt (12). Noch problematischer gestaltet sich die Situation bei atypischer Lokalisation der Erkrankung und insbesondere wenn tiefliegende Knochen- und Weichteilstrukturen befallen sind. In der Vergangenheit wurde immer wieder über ungewöhnliche und sehr seltene Manifestationen z.B. im Bereich von Schädelbasis, Nase, Nasennebenhöhlen, Nasopharynx, Ohr, Mundhöhle, Oropharynx, Hypopharynx, Larynx, Schilddrüse oder Trachea berichtet (2, 6, 9, 11, 13, 17, 21, 22, 24, 25).
In diesen Fällen imponiert die Aktinomykose initial meist als Tumorerkrankung (4, 5, 21, 26). Dies trifft vor allem bei einem Befall im Bereich von Oropharynx, Hypopharynx und /oder Larynx wie im geschilderten Fallbeispiel zu. Eine derbe, wenig schmerzhafte und langsam progrediente Raumforderung spricht eher für ein tumoröses Geschehen als für eine abszedierende Entzündung. Gerade bei derartigen Konstellationen kommt der Anamnese im Hinblick auf mögliche Differentialdiagnosen eine besondere Bedeutung zu. Dies wird auch durch den vorgestellten Fall verdeutlicht. Einerseits machte das untypische Risikoprofil des Patienten das Vorliegen eines Oro-/Hypopharynxkarzinoms wenig wahrscheinlich. Andererseits stellten die Schleimhautverletzungen durch eingespießte Fremdkörper im Bereich von Zungengrund und Kehlkopf einen wesentlichen Risikofaktor für das Auftreten einer Aktinomykose bei einem immunkompetenten Patienten dar.
Blutuntersuchungen, inklusive Differentialblutbild und CRP-Wert, liefern wie im vorliegenden Fall häufig keine Hinweise für ein entzündliches Geschehen (11, 19, 23). Auch die bildgebenden Verfahren ermöglichen keine spezifische Diagnose (12, 14). Im CT und MRT kommt meist eine schlecht begrenzte, kontrastmittelaufnehmende, zentral hypodense Raumforderung zur Darstellung. Einen ähnlichen Befund bieten die weitaus häufigeren fortgeschrittenen, zentral nekrotischen Plattenepithelkarzinome. Insbesondere wenn noch pathologische regionale Lymphknoten vorliegen wird daher aus radiologischer Sicht in erster Linie meist der Verdacht auf ein malignes Geschehen geäußert.
Einzelne Autoren empfehlen die Feinnadelbiopsie als wenig invasives und zuverlässiges Verfahren in der Diagnostik der zervikofacialen Aktinomykose (3, 15). Custal-Teixidor et al. berichteten über 15 Patienten bei denen alleine durch die FNAC die Diagnose gesichert wurde. Im vorliegenden Fallbeispiel erbrachte die FNAC keinen richtungsweisenden Befund. Obwohl klinisch der V. a. eine Aktinomykose geäußert wurde, konnte der Zytopathologe lediglich eine abszedierende Entzündung diagnostizieren. Wie bei anderen Krankheitsbildern dürfte auch bei der Aktinomykose die Treffsicherheit der FNAC in Abhängigkeit von der Punktionstechnik und der Erfahrung des Zytologen variieren.
Insgesamt betrachtet kann die FNAC nach unserer Einschätzung nur eingeschränkt für die definitive Diagnostik der zervikofazialen Aktinomykose empfohlen werden. Aussagekräftiger ist die histologische Untersuchung. Typischerweise findet sich ein zellreiches Granulationsgewebe mit Gewebseinschmelzungen und Bakterienkonglomeraten, sogenannten Actinomycesdrusen. In der Peripherie der Drusen finden sich charakteristischerweise strahlig ausgerichtete, eosinophile, kolbig aufgetriebene Keime. Diese typischen Befunde lassen sich allerdings nicht in allen Abschnitten des erkrankten Gewebes nachweisen.
Darüber hinaus lassen sich Actinomyces species in HE-gefärbten Schnittpräparaten nicht immer zuverlässig nachweisen. Um die Treffsicherheit zu erhöhen empfiehlt es sich daher einerseits aus unterschiedlichen Lokalisationen Probeexzisionen zu entnehmen. Andererseits sollten Spezialfärbungen (McCallen- Goodpasture, Gomori und Brown-Benn) und immunhistologische Untersuchungsverfahren eingesetzt werden (12). Molekularbiologische Methoden haben bisher keine praktische Bedeutung erlangt. Diagnostisch am aussagekräftigsten ist nach wie vor die gezielte bakteriologische Diagnostik, d. h. die Anzüchtung und exakte Identifizierung des Keims (18). Die Anzüchtung, die ca. 2 Wochen in Anspruch nimmt, kann allerdings schwierig sein, zumal die Proben häufig mit Keimen der Mundhöhleflora kontaminiert sind.
Problematisch wird das Vorgehen, wenn es sich um eine tief in den Halsweichteilen in der Nähe funktionell relevanter Strukturen gelegene Manifestation, z.B. im Bereich von Oropharynx, Hypopharynx und / oder Larynx handelt und durch die FNAC bzw. die endoskopische gestützte Probeexzision keine Sicherung der Diagnose gelingt. In derartigen Fällen, insbesondere wenn pathologisch vergrößerte Lymphknoten, wie sie für eine Aktinomykose untypisch sind, vorliegen kann zur Diagnosesicherung und ggf. Therapie eine chirurgische Exploration über einen transcervicalen Zugang indiziert sein. Dies gilt umso mehr, wenn die Raumforderung eine zentrale Nekrose, die differentialdiagnostisch als Abszedierung gewertet werden muss, aufweist. Im Vordergrund der Behandlung der zervikofazialen Aktinomykosen steht die Gabe von Antibiotika.
Als Therapeutikum der Wahl bei menschlichen Aktinomykosen hat sich die Kombination von Amoxicillin und Clavulansäure (Evidenzgrad III) über einen Zeitraum von bis zu 4 Wochen erwiesen (Schaar). Hierbei sollten beim Erwachsenen initial für 7 Tage 3 x 2g Amoxicillin plus 3 x 0.2g Clavulansäure i. v. und anschließend 3 x 875 mg Amoxycillin plus 3 x 125 mg Clavulansäure oral gegeben werden. Mit diesem Therapieschema kann die überwiegende Mehrzahl der zervikofazialen Aktinomykosen erfolgreich behandelt werden. Die in früheren Jahren empfohlene antibiotische Langzeittherapie über 3 – 12 Monate ist nach heutigen Erkenntnissen in der überwiegenden Mehrzahl der Fälle nicht erforderlich. In einer 2005 veröffentlichten Übersichtsarbeit (20) konnte gezeigt werden, dass 73 von 75 Patienten durch eine Antibiotikagabe von maximal 6 Wochen geheilt werden konnten. Als Alternative zu Amoxicillin plus Clavulansäure kommen Cefoxitin, Imipenem, Meropenem, Ampicillin plus Sulbactam und Piperacillin plus Tazobactam in Frage.
Bei Penicilliallergie können Makrolide oder Tetrazykline eingesetzt werden, die jedoch weitaus weniger effizient sind. Als adjuvante Therapie wurde darüber hinaus auf Grund der direkten bakteriziden Wirkung die hyperbare Sauerstofftherapie empfohlen (10). Eine alleinige chirurgische Therapie ist in aller Regel nicht kurativ. Allerdings ist neben der antibiotischen Behandlung nicht selten eine zusätzliche chirurgische Intervention erforderlich. Nekrotisch verändertes Knochen- und Weichteilgewebe sowie Fistelgänge sollten reseziert und Abszesshöhlen drainiert werden (12). Darüber hinaus kann es bei ungenügendem Ansprechen der Antibiotikatherapie erforderlich werden, die befallenen Gewebestrukturen im Gesunden zu entfernen. Falls anamnestisch eine Schleimhautverletzung durch Fremdkörper angegeben wurde, wie im vorliegenden Fall, empfiehlt es sich persistierende Fremkörper auszuschließen.
Fazit für die Praxis
Die zervikofaziale Aktinomykose kann sich in seltenen Fällen als Raumforderung im Bereich von Oropharynx, Larynx und / oder Hypopharynx manifestieren. Aufgrund des langsamen, infiltrativen und tumorösen Wachstums, den Befunden der bildgebenden Verfahren und der Tatsache, dass selbst bei abszedierenden Verlaufsformen die serologischen Entzündungsparameter meist unauffällig sind, kann die Erkrankung mit einem Malignom verwechselt werden. Vor allem wenn anamnestisch eine Schleimhautverletzung z. B. durch einen ingestierten Fremdkörper vorliegt und die Hauptrisikofaktoren für ein Plattenepithelkarzinom des oberen Aerodigestivtraktes fehlen, muss differentialdiagnostisch an eine Aktinomykose gedacht werden.
Die Diagnose wird durch den bakteriologischen und histologischen Nachweis von Aktinomyzeten gesichert. Die Therapie der Wahl stellt die Gabe von Antibiotika, vorzugsweise Amoxicillin plus Clavulansäure, dar. Bei einer Behandlungsdauer von 4-6 Wochen lassen sich damit mehr als 90 % aller Erkrankungen ausheilen. Bei Abszedierung, Fistelbildung und ausgedehnten Nekrosen kann eine zusätzliche chirurgische Therapie erforderlich werden.
Literatur bei den Verfassern
Datum: 12.04.2011
Quelle: Wehrmedizin und Wehrpharmazie 2011/1