Extramammärer Morbus Paget (EMMP) – eine Kasusitik
DER DERMATOLOGISCHE FALL
Bernhard Sorhage*
Zusammenfassung
Wir präsentieren den Fall eines 54-jährigen Mannes, der sich in der dermatologischen fachärztlichen Untersuchungsstelle des Bundeswehrzentralkrankenhauses Koblenz vorstellte. Er beklagte zunächst eine rötliche, gering schuppige 4 mm große Macula rechts parietal, die als aktinische Keratose diagnostiziert wurde und unter einer Lokaltherapie mit 3%igem Diclofenac in -Hyaluronsäuregel vollständig abheilte.
Bei bekannter Anamnese von Condylomata acuminata im Genitalbereich wurde ein HPV6 positives Papillom von der Peniswurzel in Lokalanaesthesie kürettiert. Die übrigen Viruspapillome wurden mit Podophyllotoxin--Tinktur weiter behandelt. Weiterhin zeigte der Patient am linksseitigen Skrotum eine bereits seit längerem bestehende wenig juckende leicht erhabene Rötung in der Größe einer Zwei-Euro-Münze, die unter lokaler Therapie mit Cortison nicht abheilte. Eine Gewebeprobe ergab histologisch einen extramammären Morbus Paget. Diese Diagnose konnte zusätzlich immunhistologisch gesichert werden.
Der Fall soll nochmals darauf hinweisen, dass sich unter dem makroskopischen Bild eines Ekzems auch Malignome verbergen können.
Schlüsselworte: Ekzem, Morbus Paget, Malignom, CK7, Tumormarker
Keywords: eczema, Paget´s disease of the breast, cancer, CK7, tumor marker
Einleitung
Bereits das bekannte Paget-Karzinom, auch bezeichnet als mammärer Morbus Paget, wird häufig als Ekzem der Brust fehlgedeutet. Betroffen von dieser Tumorerkrankung sind besonders Frauen. So wurde von uns bereits im Jahre 2011 in dieser Zeitschrift [6] der Fall einer damals 30-jährigen Frau mit dieser malignen Dermatose im Bereich der linken Mamille vorgestellt. Bei dieser Form der Erkrankung infiltrieren tiefer gelegene Karzinome der Milchdrüsenausführungsgänge die Epidermis, insbesondere die Mammilllenregion. Die Effloreszenzen ähneln dann oft einem Ekzem und werden fälschlicherweise mit lokalen Corticoiden behandelt. So wurde auch damals die Patientin mit der Diagnose „Dermatitis der Mamille“ in unsere dermatologische Sprechstunde überwiesen. Es soll nun ein 54-jähriger Patient mit einer weitaus selteneren Variante dieser Tumorerkrankung, dem extramammären Morbus Paget (EMMP), vorgestellt werden. Diese Form der Erkrankung geht in den Axillen bzw. im Genitalbereich von infiltrierenden Adenokarzinomzellen aus. Im Fall unseres Patienten konnte die maligne -Hauterkrankung am linksseitigen Skrotum objektiviert werden.
Anamnese und Hautbefund
Der 54-jährige Patient klagte bei Vorstellung in der dermatologischen fachärztlichen Untersuchungsstelle des Bundeswehrzentralkrankenhauses (BwZKrhs´es) Koblenz zunächst über eine seit einigen Wochen bestehende, druckempfindliche, etwa 4 mm große, erythematöse und etwas keratotische Makula rechts parietal. Diese sei unter einer Pflegebehandlung mit Panthenol-Salbe rückläufig gewesen. Ähnliche kleinere weißlich keratotische Effloreszenzen konnten an der Stirn festgestellt werden. Unter einer Lokaltherapie mit 3%igem Diclofenac in -Hyaluronsäuregel heilten die als aktinische Keratosen diagnostizierten Effloreszenzen vollständig ab. Zur Prophylaxe weiterer Sonnenschäden der Haut wurde konsequenter UV-Schutz empfohlen.
Zusätzlich konnten nebenbefundlich im Bereich des Mons pubis sowie an der Peniswurzel schon seit längerer Zeit bekannte kleine Papillome gesehen werden. Die Diagnose „Condylomata acuminata“ wurde histologisch und immunologisch gesichert. Perianal und intraanal waren keine pathologischen Veränderungen sichtbar. Therapeutisch wurde eine Lokaltherapie mit Podophyllotoxin-Lösung veranlasst. Gleichzeitig wurde der Soldat darauf hingewiesen, seine Partnerin auf Grund der Infektiösität dieser durch das HPV6-Virus verursachten Papillome ebenfalls untersuchen zu lassen.
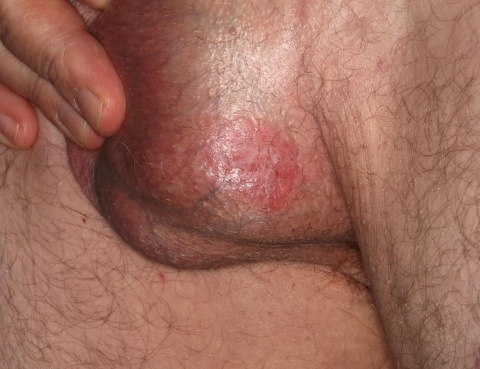
Bei der Inspektion des Genitalbereiches des Patienten fiel eine runde, leicht erhabene, ekzematöse Effloreszenz am linksseitigen Skrotum auf, die etwa die Größe einer Zwei-Euro-Münze hatte. Dieser Herd war dem Patienten bereits seit etwa 6 Monaten bekannt. Juckreiz oder andersartige Beschwerden wurden nicht angegeben. Anfangs wurde trotz des fehlenden Pruritus und der teils scharfbegrenzten leicht erhabenen Hautveränderung neben den Verdachtsdiagnosen eines extramammären Morbus Paget oder eines Morbus Bowen differenzialdiagnostisch auch an ein nummuläres Ekzem gedacht. Wir behandelten daher zunächst ex iuvantibus wenige Tage mit einem externen Corticoid in Kombination mit einen Antisepticum. Als sich keine Veränderungen im Sinne einer Besserung oder gar Abheilung zeigten, entschlossen wir uns zu einer Gewebeprobe, um den vermuteten Morbus Paget nachzuweisen bzw. auszuschließen.
Makroskopischer Befund
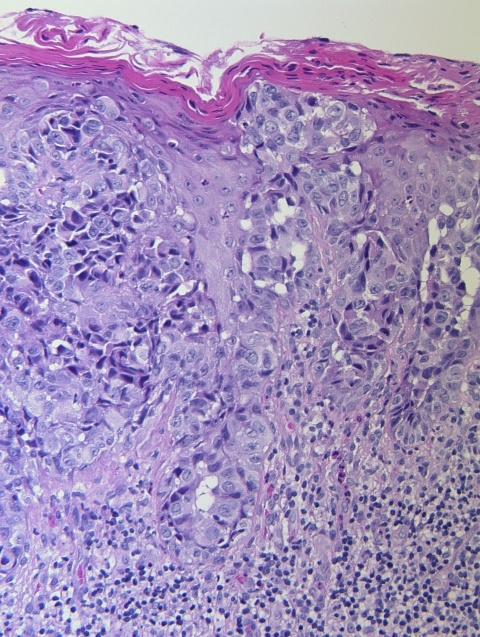
Auffällig stellt sich die Randbetonung der Effloreszenz dar. Sie zerfließt nicht wie ein allergisches Ekzem an den Rändern, sondern ist – ähnlich einer toxischen Derma-titis – scharf begrenzt. Weiterhin sieht man bei genauerer Betrachtung einen diskreten Randwall, wie er häufig bei sogenannten Rumpfhautbasaliomen (Basalkarzinomen des Körperstammes) gesehen wird (Abbildung 1).Histologischer Befund
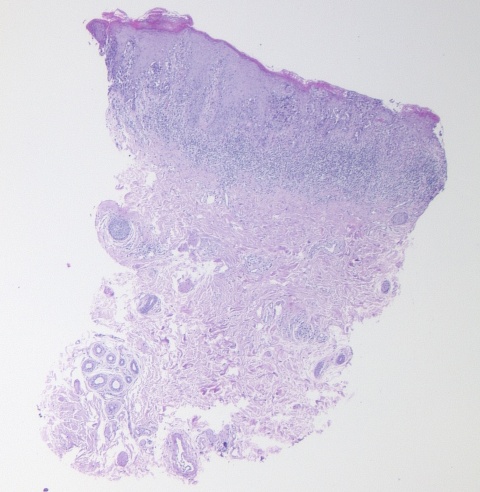
Immunhistologischer Befund
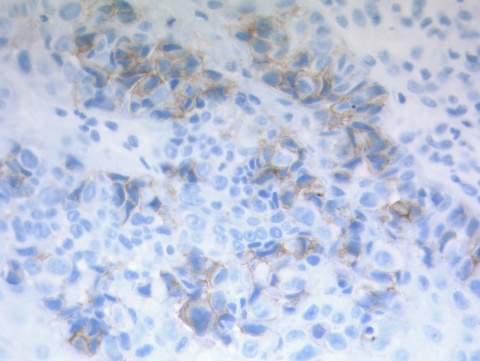
Ergänzend wurden immunhistochemische Untersuchungen durchgeführt. Dabei war der für den Morbus Paget spezifische immunhistochemische Marker Cytokeratin 7 (CK7) positiv; ebenso fand sich eine mäßige Überexpression von HER2/neu (Human Epidermal Growth Factor Receptor 2). Die Cytokeratine CK5, CK6, CK 18 und CK 20, das carcinoembryonale Antigen (CEA), Interleukin-12 subunit Beta (p40) und Carbohydrate-Antigen 19-9 (CA19-9) waren nicht nachweisbar.
Therapie
Diskussion
Das zweite Erscheinungsbild ist die viel seltenere extramammäre Erscheinungsform der Erkrankung, ausgehend von den apokrinen Schweißdrüsen der Axillen oder der Genitalregion. Selten kann der Morbus Paget auch im Nabelbereich gefunden werden [1]. Bei unserem Patienten wanderten die großen Paget-Zellen mit hellem Zytoplasma in die Skrotalhaut ein.
Auch der EMMP tritt – wie die mammäre Form – häufiger bei Frauen auf, so dass unser Fall mit einer Lokalisation am Skrotum sicherlich eine seltene Besonderheit darstellt.
Histopathologisch finden sich in der Epidermis charakteristische Paget-Zellen. Hierbei handelt es sich um große Zellen mit hellem Zytoplasma und blassen Zellkernen. Die typischen Interzellularbrücken wie die Desmosomen der Epidermiszellen fehlen diesen Zellen. Ebenso werden innerhalb der Tumorzellen auch keine Tonofilamente gesehen. Die PAS1-positiven Paget-Zellen weisen vermehrt atypische Mitosen auf. So konnten auch bei unserem Patienten im Stratum basale des Epithels deutliche Kernatypien der Paget-Zellen gesehen werden. Auch fanden sich im Corium vermehrt Infiltrate aus Lymphozyten und Plasmazellen [1, 3].
Die Paget-Zellen breiten sich entlang den Hautanhangsgebilden aus. Sie werden daher in Haarfollikeln, Schweißdrüsenausführungsgängen oder – wie bei der mammären Form – in den Milchdrüsenausführungsgängen gesehen. Beim EMMP werden die Paget-Karzinomzellen im Bereich der Ausführungsgänge von apokrinen Schweißdrüsen gefunden; von hier können sie in die Epidermis einwandern [1; 5].
Immunhistologisch lassen sich ähnlich wie beim mammären Morbus Paget die Zellen nach Aufarbeitung der Gewebeprobe mit CK7 nachweisen. Ein weiterer Immunmarker, HER2/neu, wie er bei unserem Patienten gefunden wurde, kann die Diagnose eines Malignoms erhärten.
CECCHI (2010) unterscheidet einen primären von einem sekundären EMMP. Dabei weist der primäre Morbus Paget immunhistologisch phänotypisch die Konstellation von positiven CK7 und negativen CK20 auf. (CK7+/CK20-). Dagegen findet sich beim sekundären EMMP die Expression von CK7 und CK20 (CK7+/CK20+). Deshalb sollte immer zusätzlich aus der Gewebeprobe CK20 bestimmt werden [2].
Primärer und sekundärer EMMP unterscheiden sich nicht nur immunhistologisch voneinander, sondern auch durch die Lokalisation ihrer Entstehung [2, 4, 7]. Während der primäre EMMP auf die Epidermis begrenzt ist und sich langsam wie ein Carcinoma in situ ausbreiten kann, findet man bei der sekundären Variante häufiger ein Karzinom der apokrinen Schweißdrüsenausführungsgänge ausgehend von Karzinom- bzw. Paget-Zellen des Urogenital- oder Gastrointestinaltraktes [1]. Vergesellschaftet mit dem sekundären EMMP lassen sich in 20 % der Fälle viscerale Karzinome finden [1]. Eine Metastasenbildung ist möglich. Beim perianalen Morbus Paget wurden in 25-35 % der Fälle Colon- oder Rektumkarzinome gefunden.
Therapeutisch wird für den EMMP als Standard die -Excision mit Sicherheitsabstand genannt. Bei frühzeitiger Exzision in toto wird die Prognose als günstig eingestuft [5].
Neben der chirurgischen Intervention wird in der Literatur auch eine Behandlung mit CO2-Laser oder Röntgenbestrahlung angegeben. Da sich bei unserem Patienten der Tumor am Skrotum manifestierte, kam nur die chirurgische Entfernung des Malignoms in Frage.
Fazit
Der Fall zeigt, das bei Therapieresistenz eines fraglichen „Ekzems“ nicht nur im Brustbereich, sondern auch axillär, anogenital oder vom Skrotum eine Gewebeprobe entnommen werden sollte, die nicht nur histologisch, sondern auch immunhistochemisch aufgearbeitet und untersucht werden muss, wobei ein Malignom in die differenziale Überlegung mit einbezogen werden sollte.
Kernaussagen
Der Morbus Paget tritt überwiegend in der mammären Form auf und betrifft Frauen häufiger als Männer.
Die extramammäre Variante kann auf die Epidermis begrenzt sein (primärer EMMP) oder als Karzinom der apokrinen Schweißdrüsenausführungsgänge, ausgehend von Paget-Zellen des Urogenital- oder Gastrointestinaltraktes (sekundärer EMMP).
Neben der pathohistolgischen Untersuchung ist zur Differenzierung zwischen primärem und sekundärem EMMP immer auch eine immunhistochemische Analyse mit Bestimmung von CK7, CK20 und HER2/neu durchzuführen.
Jedes auf eine lokale Corticoidtherapie kurzfristig nicht ansprechende „Ekzem“ ist tumorverdächtig und bedarf der dermatologischen Facharztvorstellung.
Literatur
- Braun-Falco O; Plewig G; Wolff HH: Dermatologie und Venerologie Springer-Verlag 1984: 871-872.
- Cecchi R; Pavesi M; Bartoli L; Brunetti L: Perinealer extramammärer Morbus Paget: Ansprechen auf topisches Imiquimod JDDG 2010; 8(1): 38-40.
- Nasemann Th; Jänner M; Schütte B: Histopathologie der Hautkrankheiten. Springer-Verlag 1982: 190-191.
- Neuhaus IM; Grekin RC: Mammary and extramammary Paget disease. In: Wolff K, Goldsmith LA, Katz SI et al.: Fitzpatrick`s Dermatology in General Medicine, 7.Edition. New York: Mc-Graw-Hill 2008: 1094-1098
- Orfanos CE; Garbe C: M. Paget Springer-Verlag 1995: 825-827
- Sorhage B: Nicht jede Hautrötung entspricht einem Ekzem. Fallvorstellung eines Morbus Paget. WMM 2011; 55(8-9): 195-197.
- Zollo JD; Zeitouni NC (2000): The Roswell Park Cancer Institute experience with extramammary Paget`s disease. BrJ Dermatol 2000; 142(1): 59-65.
Der Verfasser dankt Oberstarzt Dr. Erich Sieber, Leitender Arzt der Abt. XIII – Pathologie – des BwZKrhs -Koblenz, für die Unterstützung bei der Darstellung der Histologiebefunde (Abbildungen 2-4).
Zitierweise
Sorhage B: Extramammärer Morbus Paget (EMMP) – eine Kasusitik. WMM 2019; 63(9): 313-316.
Verfasser
Oberfeldarzt a. D. Dr. Bernhard Sorhage
Bundeswehrzentralkrankenhaus Koblenz
Klinik III – Dermatologie u. Venerologie,
Rübenacherstr. 170, 56072 Koblenz
E-Mail: [email protected]
[1] PAS = „Periodic acid-Schiff reation“: Färbemethode in der Histologie, bei der Kohlenhydrate wie Glykogen, Cellulose neutrale Mukopolysaccharide, Muko- und Glykoproteine sowie Glykolipide nach Oxidierung durch das Schiffsche Reagenz angefärbt werden.
*Bundeswehrzentralkrankenhaus Koblenz, Klinik III – Dermatologie und Venerologie
Datum: 21.10.2019