09.11.2017 •
Dienstbezogene Fähigkeitsbeeinträchtigungen in der Selbst- und Fremdeinschätzung bei Soldaten mit psychischen Erkrankungen
Aus dem Arbeitsbereich Klinisch-Psychologische Intervention an der Freien Universität Berlin¹ (Leitung: Prof. Dr. C. Knaevelsrud) und dem Psychotraumazentrum der Bundeswehr² (Leiter: Priv.-Doz. Dr. P. Zimmermann) am Bundeswehrkrankenhaus Berlin (Kommandeur und Ärztlicher Direktor: Admiralarzt Dr. K. Reuter)
Zusammenfassung
Hintergrund: Etwa 14 - 23 % aller Soldaten weltweit leiden an einer psychischen Erkrankung. Diese führen zu Beeinträchtigungen in der täglichen Lebensführung und in psychischen Fähigkeiten, die bei der Dienstausübung benötigt werden. Für Soldaten sind insbesondere physische und psychische Durchhaltefähigkeit, Anpassungsfähigkeit an Regeln und Vorschriften, sowie interaktionelle Kompetenzen und speziell die Gruppenintegration von Bedeutung.
Methode: In einer Interviewstudie wurden 71 Soldatinnen und Soldaten (86 % Männer, 19 bis 59 und im Mittel 31 Jahre alt, 26 % Mannschaften, 58 % Unteroffiziere, 15 % Offiziere) mit verschiedenen psychischen Erkrankungen hinsichtlich ihres dienstbezogenen Fähigkeitsstatus untersucht. Das Interview wurde von einer sozialmedizinisch trainierten Psychotherapeutin durchgeführt und die Beurteilung auf Basis des international evaluierten Fähigkeiten-Fremdratings Mini-ICF-APP vorgenommen. Die Patienten füllten anschließend einen analogen Selbstbeurteilungsfragebogen zu ihrem Fähigkeitsprofil aus.
Ergebnisse: Aktuell arbeitsunfähige1[2]Patienten waren signifikant häufiger in der psychischen Durchhaltefähigkeit stark beeinträchtigt (52 % von n = 25), verglichen mit arbeitsfähigen (26 % von n = 46). In den anderen 12 Fähigkeitsdimensionen gab es keine signifikanten Unterschiede. Die Patienten-Selbstbeurteilung und die Interviewer-Einschätzung des Fähigkeitslevels korrespondierten in der Mehrheit der Fähigkeitsdimensionen (r = .303 - .575), nur hinsichtlich der Kompetenz und Wissensanwendung gab es keinen signifikanten Zusammenhang.
Schlussfolgerung und Ausblick: Soldaten mit psychischen Erkrankungen, die arbeitsunfähig („krank zu Hause“) sind, bedürfen hauptsächlich hinsichtlich der Stärkung ihrer psychischen Durchhaltefähigkeit Beachtung. In der Einzelfallbegutachtung von Soldaten mit psychischen Erkrankungen, ob zur aktuellen Dienstfähigkeit oder generellen Verwendungsfähigkeit, kann die Differenzierung der verschiedenen Fähigkeitsdimensionen von Nutzen für die sozialmedizinische Begründung des ärztlichen Urteils sein.
Keywords: Psychische Erkrankungen, Fähigkeitsbeeinträchtigung, Arbeitsfähigkeit, Dienstfähigkeit, Soldaten
Summary
Objective: About 14 - 23 % of all soldiers world wide suffer from mental disorders. Mental disorders regularly lead to impairment in daily functioning and psychological capacities which are required at work. For soldiers especially capacities of (physical) endurance and interactional capacities (group integration) are essential demands and needed in all hierarchy levels.
Methods: In an observational study 71 soldiers (86 % male, 19 to 59 and on average 31 years old, 26 % enlisted personell, 58 % non commissioned officers, 15 % officers) with different mental disorders were investigated concerning capacity requirements at their work and present capacity disorders by a structured interview according to the Mini-ICF-APP. Interviews were conducted by psychotherapist with expertise in social medicine and a main emphasis on capacity impairment. Additionally, patients answered an analogous self-rating questionnaire on their capacity levels at their present work.
Results: Patients presently on sick leave (n = 25) were significantly more often strongly impaired in endurance (52 % of n = 25), compared to patients who were fit for work (26 % of n = 46). There were no differences in other capacitiy dimensions. Patients´ self-rating on capacity level and observers´ ratings were corresponding in the majority of capacity dimensions (r = .303 - .575), except in the area of competency. This shows that patients and interviewers in general were rating type and level of work capacity impairment on the same level.
Conclusions: Patients on sick leave are more strongly impaired in endurance. Independently from the interviewer, patients present similar ratings as the interviewers. The self-rating questionnaire may be used as a screening instrument or additional tool in socio-medical decision making, in order to get talking to the patient about his capacity status. However, a full medical picture is needed in each case to decide about “sick leave” or “fitness for duty”. Under a socio-medical aspect a capacity assessment is essential to determine quality and quantity of bearable workload for the soldier suffering from mental illness. Herby capacity dimensions may be used as a helpful matrix for a differentiated description of psychological capacities.
Keywords: mental disorders, capacity impairment, work ability, soldiers
Hintergrund
Psychische Erkrankungen und Fähigkeitsbeeinträchtigungen bei Soldaten
Internationale Studien berichten, dass etwa 14 - 23 % aller Soldaten [36, 40] an einer psychischen Erkrankung leiden. Dies sind weniger als in der Allgemeinbevölkerung – dort sind, in Abhängigkeit vom verwendeten Untersuchungssystem, etwa 27 - 38 % betroffen [39]. Psychische Erkrankungen sind in der Regel chronisch und gehen mit Beeinträchtigungen in der alltäglichen Lebensführung einher [27]. Dies ist insbesondere bei der Arbeit der Fall [4, 14], da hier Normabweichungen am wenigsten möglich sind.
Bundeswehrsoldaten sind nicht nur in vielfältigen Tätigkeitsfeldern eingesetzt, sie müssen neben den fachlichen Anforderungen des jeweiligen Dienstpostens auch besondere militärische Regeln einhalten [5, 7], Anforderungen an die psycho-physische Fitness erfüllen und die Fähigkeit zur Gruppenintegra-tion besitzen [21].
Die Behandlung psychischer Erkrankungen umfasst nicht nur die Reduktion der Symptomatik, z. B. Minderung des Angstniveaus, Reduktion stimulusgetriggerter Intrusionen oder Verbesserung der Grundstimmung. Sie besteht auch zu wesentlichen Teilen aus Fähigkeitstraining, wie z. B. der Aufbau und die Einübung einer Tagestrukturierung, das Training interaktioneller Kompetenzen zur Verbesserung der Kommunikation im privaten oder auch im dienstlichen Bereich [30] oder die Neubewertung und emotionale Distanzierung von erlebten moralischen Verletzungen [18] oder Ungerechtigkeiten. Auch im Bereich der Prävention psychischer Erkrankungen wird fähigkeitsorientiert von psychischer Fitness und deren Trainierbarkeit ausgegangen [41].
Für die wissenschaftliche Auseinandersetzung mit psychologischen Fähigkeiten von Menschen lieferte u. a. die Militärpsychologie die ersten wesentlichen Impulse. Ein prominentes Beispiel hierfür ist die Intelligenzmessung [16], z. B. im Rahmen der Personalauswahl. Im Lauf der Zeit sind Ausdifferenzierungen entstanden. Aufgrund der Notwendigkeit guter Passung der Person-Fähigkeiten zu den soldatischen Tätigkeitsanforderungen sind neben der globalen Intelligenz [31] verschiedenste Anforderungen für militärische Tätigkeitsbereiche beschrieben worden [11, 13, 29, 30, 37], bis hin zu emotionalen Kompetenzen [9].
Geht es in der heutigen Praxis des Sanitätsdienstes um die ärztliche Entscheidung zur Dienst- und Verwendungsfähigkeit von Soldaten mit psychischen Erkrankungen, werden die Vorgaben der Zentralvorschrift Wehrmedizinische Begutachtung A1 - 831/0 - 4000 [17] und der Zentralen Dienstvorschrift (ZDv) 46/12[3][6] verwendet. In der ZDv 46/1 werden „Intelligenz und Psyche“ in einem Abschnitt behandelt. Es geht zentral um die Beurteilung der „geistigen Tauglichkeit und intellektuellen Fähigkeiten“ ([6, S. 42]). Es wird explizit herausgestellt, dass es nicht primär um die psychopathologische „Differenzierung von Neurosen oder Persönlichkeitsstörungen“ geht, sondern es heißt: „Entscheidend ist die funktionale Beurteilung der Tauglichkeit insofern, als festgestellt werden muss, ob der bzw. die Untersuchte ausreichend anpassungs-, leistungs-, belastungs-, gemeinschafts- und damit ausbildungsfähig ist.“ [6, S. 43]
Von zentraler Bedeutung für jede medizinische Entscheidung im Rahmen einer Begutachtung der Verwendungs-, Arbeits- oder Dienstunfähigkeit ist die Feststellung krankheitsbedingter Fähigkeitsbeeinträchtigungen. In nicht-militärischen sozialmedizinischen Gutachtersettings hat sich in den letzten Jahren die Exploration mittels eines differenzierten Fähigkeitsbefundes bewährt und wird in Leitlinien empfohlen [10, 12, 33]. Als handhabbare Explorationshilfe und Leitfaden zur Unterstützung der Beeinträchtigungseinschätzung hat sich das „Fremdrating-Mini-ICF-APP zur Beurteilung von Fähigkeits- und Partizipationsbeeinträchtigungen bei psychischen Erkrankungen“ (Mini-ICF-APP) [19] bewährt. Es basiert auf dem ganzheitlichen biopsychosozialen Verständnis von Gesundheitsproblemen entsprechend der ICF [38]3[4]und beschreibt 13 psychologische Fähigkeiten, die regelhaft bei psychischen Erkrankungen beeinträchtigt sein können [19]. Das Mini-ICF ist ein international evaluiertes und in sozialmedizinischen Leitlinien empfohlenes Rating [2, 3, 10, 12, 22, 33] (Tabelle 1). Für die Anwendung im klinischen Alltag können die Fähigkeitsdimensionen als Gliederung eines Fähigkeitsbefundes verstanden werden (analog zum psychopathologischen Befund, der die Symptomebene beschreibt und bewertet).
Aktuell ist ungeklärt, in welchen dieser psychischen Fähigkeitsdimensionen Bundeswehrsoldaten mit psychischen Erkrankungen relevante Beeinträchtigungen zeigen, und ob Patienten und Untersucher diese Beeinträchtigungen in ähnlicher Weise einschätzen. Zur Klärung dieser Frage wurden Soldaten mit psychischen Erkrankungen zu ihren Arbeitsanforderungen und ihrem diesbezüglichen Fähigkeitsstatus untersucht. Ziel war es dabei auch, ein verbessertes Inventar zur Beurteilung der Dienst- und Verwendungsfähigkeit von Soldaten mit psychischen Erkrankungen zu entwickeln. Bislang war noch kein In-strumentarium verfügbar, mit dem man neben Symptomen auch die psychischen Fähigkeiten und krankheitsbedingte Fähigkeitsbeeinträchtigungen in strukturierter Weise erfassen und beschreiben konnte.

Methode
Teilnehmer
Soldaten, die sich zur Behandlung in der psychiatrisch-psychotherapeutischen Abteilung des Bundeswehrkrankenhauses (BwKrhs) Berlin befanden, wurden in einem strukturierten diagnostischen Interview zu krankheitsbedingten Fähigkeits- und Aktivitätsbeeinträchtigungen im Dienst befragt[5]. Die Teilnahme an der Befragung war freiwillig. Patienten wurden routinemäßig einige Tage nach Aufnahme in das BwKrhs vom Stationspersonal persönlich angesprochen und zur Teilnahme an dem Forschungsinterview eingeladen.
Einschlusskriterium war das Vorliegen einer psychischen Erkrankung. Ausschlusskriterium war das Vorliegen einer akuten schweren Symptomatik (schwer depressive, manische oder psychotische Zustände oder schwere Alkoholabhängigkeit), d. h. Patienten, die nicht in der Lage waren, in einem Interview mitzuwirken. 80 % (n = 103) der eingeladenen Patienten nahmen an dem Interview teil und gaben ihr schriftliches Einverständnis. Sie wurden im Anschluss an das Interview gebeten, einen Fragebogen auszufüllen. Von n = 71 Patienten liegen Interview und Selbstberichtdaten vollständig vor und gehen in die hier berichteten Analysen ein.
Bei den Befragten handelte es sich überwiegend um Männer (86,1 %). 72,2 % aller Befragten verfügten über eine abgeschlossene Berufsausbildung oder einen Fachschulabschluss, 12,5 % hatten einen (Fach)Hochschulabschluss, 15,3 % hatten (noch) keinen berufsqualifizierenden Abschluss. 26,4 % gehörten zur Laufbahngruppe der Mannschaften, 58,3 % waren Unteroffiziere und 15,3 % Offiziere. Die Befragten waren 19 bis 59, im Durchschnitt 31 Jahre alt (SD = 10,02) und zum Untersuchungszeitpunkt im Mittel seit 4,1 Wochen (SD = 8,99) arbeitsunfähig.
Die Patienten erfüllten im Durchschnitt die Kriterien von 2,2 (SD = 1,6) psychischen Störungen im diagnostischen „Mini International Neuropsychiatric Interview“ (MINI) [34]. Sie erfüllten demnach die Kriterien der folgenden psychischen Störungen:
- depressive Episode (50 %),
- Panikstörung (14 %),
- Agoraphobie (33,3 %),
- soziale Phobie (18,1 %),
- generalisierte Angststörung (27,8),
- Alkoholmissbrauch oder –abhängigkeit (11,1 %),
- posttraumatische Belastungsreaktion (PTBS) (23,6 %) und
- Anpassungsreaktion mit Verbitterungsaffekt (18,1 %).
Im Arbeitsangstinterview [24] erfüllten 19,4 % der Befragten die Kriterien einer spezifischen Arbeitsplatzphobie (19,4 %).
In der psychiatrisch-psychotherapeutischen Abteilung des BwKrhs Berlin sind ereignisbezogene Belastungsreaktionen (Diagnosen nach ICD-10, Kapitel V: F 43) mit 50 % die häufigsten Behandlungsanlässe, gefolgt von alkoholbezogenen Störungen (F 10; 13 %), Untersuchungen und Beobachtungen (Z 04; 11 %), Stimmungserkrankungen (F 25, F 31 - 33; 10 %) sowie Angst- und somatoformen Erkrankungen (5 %) [8].
Instrumente
Psychische Erkrankungen wurden im international etablierten strukturierten MINI [34] exploriert. Das MINI-Interview basiert auf den diagnostischen Kriterien des „Diagnostic and Statistical Manual of Mental Disorders“ (DSM).
Fähigkeitsbeeinträchtigungen wurden auf Basis des Mini-ICF-APP [19] mithilfe eines für das Militärsetting adaptierten Interviewleitfadens [25] exploriert. Ob und in welchem Ausmaß eine Beeinträchtigung attestiert werden kann, ist auch von den jeweiligen Kontextanforderungen (Anforderungen der konkreten Tätigkeit am Dienstort) abhängig. In der Exploration werden die Anforderungen im aktuellen Dienst vom Patienten erfragt, um zu verstehen, welche Fähigkeiten für die konkrete Tätigkeit relevant sind. Dabei ist der Interviewer frei, präzisierende Nachfragen zu stellen, um ein umfassendes Bild der Tätigkeitsanforderungen zu erlangen. Interviewer sollten aktiv und konkret nachfragen um Aktivitäten und Anforderungen berichtet zu bekommen, wie z. B. „In meinem Dienst muss ich am Morgen um 7 beim Antreten erscheinen, danach im Büro Anträge bearbeiten und am Telefon Auskünfte geben…“. Der Interviewer muss Anforderungen von affektivem Erleben, wie z. B. die Klage „mein Dienst ist zu langweilig / zu stressig“ o. ä., unterscheiden. Relevant sind die Anforderungen.
Die Interviews wurden von einer sozialmedizinisch trainierten psychologischen Psychotherapeutin durchgeführt. Ein Interview dauerte etwa 60 - 90 Minuten. Die Beeinträchtigungsgrade wurden numerisch eingeschätzt und im Freitext die konkreten Probleme in der Aufgabenausführung notiert. Die Exploration wurde in dieser Untersuchung für die konkrete Tätigkeit am aktuellen Dienstort im Heimatland vorgenommen, da nur ein Teil der Teilnehmer Anforderungen im Auslandseinsatz erlebt hatte. Tabelle 1 zeigt die Definitionen der Fähigkeitsdimensionen und Beeinträchtigungsstufen. Die Interrater-Reliabilität des Mini-ICF-APP liegt zwischen r = .70 und r = .90 [19].
Ergänzend zur Interviewer-Beurteilung wurden die Patienten gebeten, die aktuellen selbsterlebten Beeinträchtigungen dieser Fähigkeiten in einem Mini-ICF-APP-basierten „Fähigkeits--Selbstbeurteilungsfragebogen“ (Mini-ICF-APP-S) einzuschätzen [20]. Sie sollten in diesem Selbstrating-Fragebogen zunächst angeben, inwieweit sie diese Fähigkeiten im Dienst zur Anwendung bringen können, und dies für jede der 13 Fähigkeit auf einer visuellen Analogskala (von „Das ist eindeutig eine Stärke von mir“ (0) bis „Das kann ich gar nicht“ (7)) einschätzen.
In einem nächsten Fragebogenteil wurden die Patienten um eine analoge fähigkeitsorientierte Beschreibung der Anforderungen ihrer aktuellen heimatlichen Diensttätigkeit aus ihrer persönlichen Sicht gebeten (vgl. Abbildung 1). Die Iteminhalte entsprechen den o.g. Fähigkeitsdimensionen bzw. können diesen zugeordnet werden [26]. Sie wurden auch nach ihrem aktuellen Arbeitsfähigkeitsstatus (arbeitsfähig oder arbeitsunfähig) und ggf. ihrer Arbeitsunfähigkeitsdauer gefragt.
Ergebnisse
Berichtete Anforderungen im Dienst
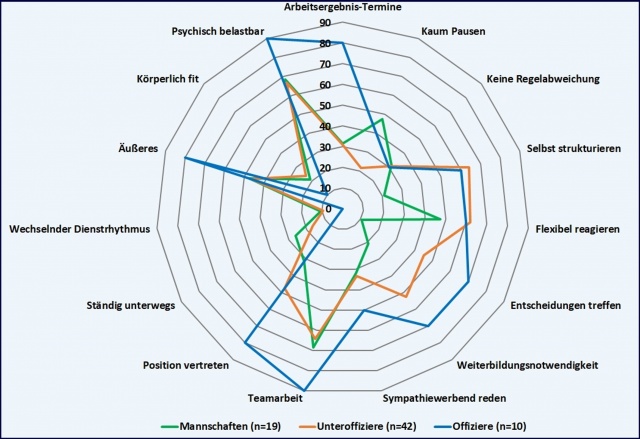
Abb. 1: Wahrgenommene Anforderungen von Soldaten im Dienstalltag in Anlehnung an die
Mini-ICF-APP-Fähigkeitsdimensionen. Berichtet sind die prozentualen Anteile der Soldaten, die
die jeweilige Anforderung stark oder sehr stark erleben (3 - 4 auf einer Skala von 0 - 4).
Art der erlebten Beeinträchtigungen
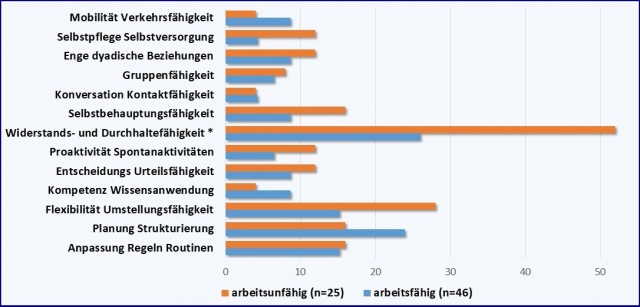
Abb. 2: Fähigkeitsbeeinträchtigungen im Dienstalltag in der Fremdbeurteilung nach Mini-ICF-
APP-
Fähigkeitsdimensionen. Berichtet sind die prozentualen Anteile der Soldaten, bei denen
auffallende Beeinträchtigungen beobachtet wurden, d. h. die Unterstützung von Dritten benötigen
(Rating 3 - 4 auf der Fremdratingskala von 0 - 4).
Anmerkung: * p = .029 im X2-Test (statistisch signifikanter Unterschied der Häufigkeiten im
Gruppenvergleich)
Arbeitsfähige und arbeitsunfähige Soldaten
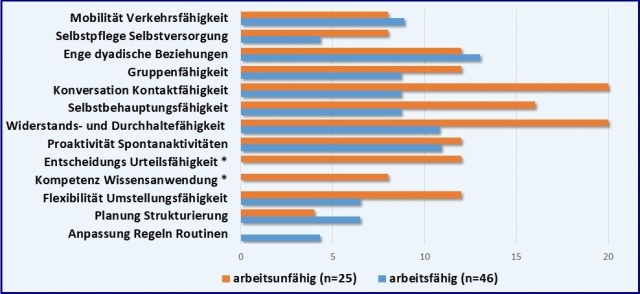
Abb. 3: Fähigkeitsbeeinträchtigungen im Dienstalltag in der Selbstbeurteilung nach Mini-
ICF-APP-Fähigkeitsdimensionen. Berichtet sind die prozentualen Anteile der Soldaten, die
auffallende Beeinträchtigungen berichten, d. h. die Unterstützung von Dritten benötigen (Rating 6
- 7 „Da müssen mir andere helfen“ oder „Das kann ich gar nicht“ auf der Skala von 0 - 7).
Anmerkung: *p = .052 (Kompetenz und Wissensanwendung) *p = .018 (Entscheidungs- und
Urteilsfähigkeit) im X2-Test (statistisch signifikanter Unterschied der Häufigkeiten im Gruppenvergleich)
Patienten- und Interviewer-Einschätzung der Fähigkeitsbeeinträchtigungen
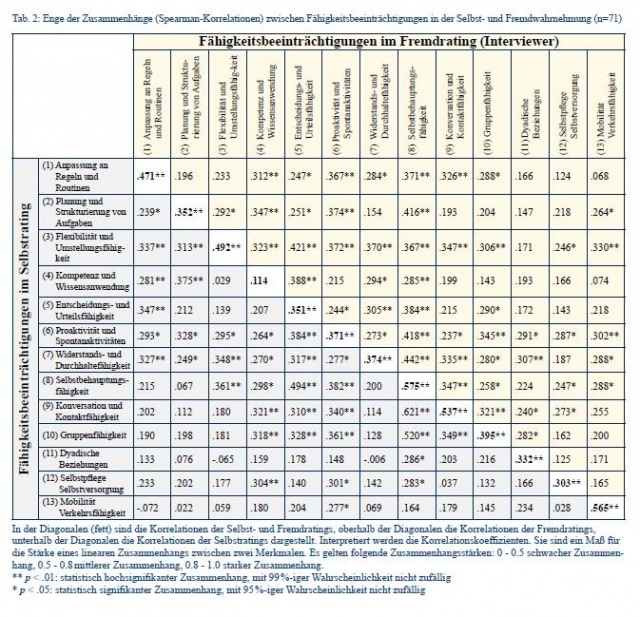
Patienten- und Interviewer-Einschätzung zeigen für fast alle Fähigkeitsdimensionen (bis auf Kompetenz- und Wissensanwendung) mittelgradige Zusammenhänge (r = .303 - .575, Tabelle 2).
Diskussion
Obwohl sie unterschiedliche Anforderungsprofile beschreiben, unterscheiden sich die verschiedenen Dienstgradgruppen nicht im Ausmaß ihrer psychisch bedingten Fähigkeitsbeeinträchtigungen. Am häufigsten bei aktuellen Arbeitsunfähigkeiten relevant erscheint eine beeinträchtigte Durchhaltefähigkeit, aus Sicht der Soldaten darüber hinaus die Entscheidung- und Urteilsfähigkeit sowie die Anwendungsfähigkeit spezifischer fachlicher Kompetenzen.
Empirische Befunde aus anderen internationalen militärischen Settings berichten erkrankungsbedingte, breit gefächerte Fähigkeits- und Partizipationsprobleme auf dem Dienstposten, wie Probleme mit der Erfüllung aufgetragener Aufgaben und Pflichten, Fehlzeiten, Fehler, erhöhte Unfallgefahr und interpersonelle Konflikte, bis hin zu verfrühtem Ausscheiden aus dem Dienst. Hierbei sind vor allem psychische Erkrankungen der führende Grund für Probleme im Dienst oder gar vorzeitigem Dienstende [15, 29, 31].
Dass die in der aktuellen Studie gefundenen auffälligen Beeinträchtigungen hauptsächlich in der Durchhaltefähigkeit liegen und weniger in Anpassungsfähigkeit oder gruppeninteraktionellen Beeinträchtigungen, könnte dafür sprechen, dass in der Personalauswahl und Aufgabenzuweisung der Bundeswehr prinzipiell gute Passungen von Fähigkeiten und Anforderungen bewerkstelligt werden. Somit mag das Fähigkeitsniveau auch im Fall einer (vorübergehenden) psychischen Achse-I-Erkrankung[6] mit den qualitativen Arbeitsanforderungen noch vereinbar bleiben und lediglich die Kontinuität und Quantität der Arbeitsfähigkeit (Durchhaltfähigkeit) Einbußen verzeichnen. Dies stände im Einklang damit, dass bereits bei der generellen Tauglichkeitsuntersuchung insbesondere auf die Bedeutung der zentralen Fähigkeiten Anpassungsfähigkeit, Leistungsfähigkeit, Belastungsfähigkeit und Gemeinschaftsfähigkeit[6] geachtet wird, über die jeder Soldat verfügen muss, um in der Bundeswehr verwendbar zu sein.
Ein Durchhaltefähigkeitsdefizit (z. B. aufgrund von Antriebsmangel bei einer depressiven Episode) mag im Bundeswehrsetting am ehesten und zu bedeutsamen Beeinträchtigungen mit Unterstützungsbedarf führen, selbst wenn jemand prinzipiell in gesundem Zustand (z. B. im freien Intervall einer affektiven Erkrankung) ausreichend durchhaltefähig ist. Demgegenüber kann sich auch ein Soldat mit einem aktuellen depressionsbedingten Durchhaltefähigkeitsdefizit gut an Regeln, Routinen und Vorschriften halten und, sofern er nicht die Gruppe leiten muss, auch noch gruppentauglich sein, was sich in selteneren Beeinträchtigungen dieser Fähigkeiten widerspiegelt.
Interviewer und Patienten hatten unabhängig voneinander eine ähnliche Einschätzung der Art und des Ausmaßes der Fähigkeitsbeeinträchtigungen. Dies steht im Einklang mit empirischen Befunden anderer Selbst- und Fremdberichtsvergleiche, z. B. aus dem Bereich der Psychopathologie- oder Persönlichkeitsforschung [32, 35]. Die relative Übereinstimmung von Art und Ausmaß der Beeinträchtigung im Selbst- und Fremdrating auf Basis der Mini-ICF-Dimensionen gibt Hinweise darauf, dass die Soldaten die Fähigkeitsdimensionen ähnlich verstehen wie die Interviewer sie aus Fremdratingsicht vorgeben. Der Fähigkeits-Selbstbeurteilungsfragebogen kann im Rahmen der sozialmedizinischen Leistungsbeurteilung ergänzende Informationen bringen und ggf. auch zur Vorbereitung des Patienten auf die Untersuchungsinhalte („Was kann jemand krankheitsbedingt (nicht)?“) dienen.
Das Fähigkeitsparadigma eröffnet zudem Möglichkeiten, auch mit Patienten ins Gespräch zu kommen, die ein Krankheitsmodell einer psychischen Erkrankung bislang ablehnen. Es bietet eine Alternative für die Gesprächsführung und einen Weg der Hinführung zum Thema „Verhalten und Erleben“ (= Psyche). Das Fähigkeitsparadigma kann in manchen Fällen verhindern, dass die Arzt-Patient-Beziehung durch Sprechen über „psychische Erkrankung“ belastet wird, wenn ein Patient zunächst einem Modell psychischer Erkrankung ablehnend gegenübersteht. Eine Fähigkeitsorientierung in der Eröffnung der Untersuchung – sei es im diagnostischen Interview oder mit einem vorab ausgegebenen Selbstbeurteilungsfragebogen – kann von ambivalenten Patienten leichter akzeptiert werden als z. B. eine rein klinisch-psychiatrisch ausgerichtete Untersuchung. Ein Gesprächsbeginn zur Frage, was jemand aktuell kann und was Probleme macht, kann einen Einstieg in eine umfassende sozialmedizinisch-psychiatrisch-differentialdiagnostische Untersuchung erleichtern. Der Blick auf Dienstansprüche, Dienstalltag und dessen Bewältigung lenkt das Gespräch auf die für die meisten Soldaten wichtig Frage, wie es laufbahntechnisch für sie weitergeht oder wie sie baldmöglichst wieder in ihren Dienst gelangen können. Durch das gemeinsame Besprechen dieser Aspekte kann der Soldat frühzeitig in die Weichenstellung einbezogen werden und das Gespräch über mögliche kontextbezogene Therapiemaßnahmen (stufenweise Wiedereingliederung, Versetzung, Änderung oder Anpassung der Arbeitsaufgaben statt vollständiger Entpflichtung) wird frühzeitig möglich. Dies kann auch im Hinblick auf das Behandlungs- und Entlassungsmanagement von Bedeutung sein, nämlich in dem Sinne, dass bereits frühzeitig (bei Aufnahme) die berufliche Perspektive mitbeachtet wird.
Unabhängig von der Verwendung eines Fähigkeits-Selbstratingfragebogens ist jedoch die sorgfältige klinische Befundung und Beurteilung nach Facharztstandard für die sozialmedizinische Beurteilung der Arbeits- und Dienstfähigkeit unverzichtbar und muss der Goldstandard bleiben [23]. Da in einigen Fällen Patienten- und Beobachtereinschätzung voneinander abweichen können und auch in dieser Studie zwar ein Zusammenhang zwischen Selbst- und Fremdeischätzung, jedoch keine vollständige Übereinstimmung besteht, ist es in Gutachten hilfreich, die beiden Perspektiven konkret zu kennzeichnen. Dies kann wie folgt berichtet werden: „Der Patient sagt [Selbsteinschätzung des Patienten]“ und „Wir [Gutachter, Untersucher, Therapeut] sehen… [Beobachtungsbefund, Verhaltensbeschreibung]“.
Limitation, Schlussfolgerung und Ausblick
Aufgrund des Querschnittsdesigns der Untersuchung sind keine Kausalinterpretationen möglich. Eine Stärke der Untersuchung liegt in der Durchführung der Interviews durch eine sozialmedizinisch ausgebildete Psychotherapeutin.
Das Konzept der psychischen Fähigkeiten, eines Fähigkeitsbefundes und der gestuften Einschätzung der Unterstützungsnotwendigkeit bei beruflichen Aktivitäten kann hilfreich sein für sozialmedizinische Fragestellungen, z. B. bei der Beurteilung, ob ein Soldat bei (vorübergehender) Arbeitsunfähigkeit „krank zu Hause“ attestiert bekommen soll, oder auch bei Begutachtungen in Dienstunfähigkeitsverfahren.
In der Behandlung kann das Fähigkeitskonzept nutzbringend sein zur Differenzierung von Therapiezielen auf Fähigkeitsebene (z. B. wenn eine Symptomreduktion nicht möglich oder nicht angezielt ist) [28]. Es kann ggf. auch helfen, mit Patienten, die psychischen Erkrankungskonzepten skeptisch gegenüberstehen, ins Gespräch zu kommen. Dies passt zu dem in der Prävention verwendeten Modell der „psychischen Fitness“ [1, 41].
Kernaussagen
- Bei Bundeswehrsoldaten aller Dienstgradgruppen, die an einer psychischen Erkrankung leiden, können qualitativ differenzierte dienstrelevante Fähigkeitsbeeinträchtigungen beschrieben werden.
- Die Fremd- und Selbsteinschätzung der Fähigkeitsprofile der Patienten ähneln sich.
- Patienten, die aktuell arbeitsunfähig waren, hatten hauptsächlich ausgeprägte Beeinträchtigungen in der Durchhaltfähigkeit. Deren Stärkung sollte daher für diese Patienten im Fokus der Behandlung stehen, um baldmöglichst in den Dienst zurückkehren zu können.
Literatur
- Alliger-Horn C, Zimmermann P: Präventive und psychotherapeutische Praxis der Versorgung einsatzbedingter psychischer Erkrankungen im Rahmen der Bundeswehr. Verhaltenstherapie 2017; 27: 44 - 52.
- Balestrieri M, Isola M, Bonn R, et al.: Validation of an Italian version of the Mini-ICF-APP, a short instrument for rating activity and participation restrictions in psychiatric disorders. Epidemiology and Psychiatric Sciences 2013; 22: 81 - 91.
- Baron S, Linden M: Disorders of functions and disorders or capacity in relation to sick leave in mental disorders. International Journal of Social Psychiatry 2009; 55: 57 - 63.
- Bokma WA, Batelaan NM, van Balkom AJ, Penninx BW: Impact of Anxiety and/or Depressive Disorders and Chronic Somatic Diseases on disability and work impairment. Journal of Psychosomatic Research 2017; 94: 10 - 16.
- Bundesministerium der Justiz und für Verbraucherschutz: Gesetz über die Rechtsstellung der Soldaten (Soldatengesetz), in der Fassung der Bekanntmachung vom 30. Mai 2005 (BGBI. I S. 1482), das durch Artikel 8 des Gesetzes vom 5. Januar 2017 (BGBI I S. 17) geändert worden ist. 2017.
- Bundesministerium der Verteidigung (Fü San I 2): ZDv 46/1: Allgemeine Durchführungsbestimmungen zu der ärztlichen Untersuchung bei Musterung und Dienstantritt von Wehrpflichtigen, Annahme und Einstellung von Bewerberinnen und Bewerbern für den freiwilligen Dienst in den Streitkräften sowie bei der Entlassung von Soldatinnen und Soldaten. Stand: 27. Juli 2010
- Bundesministerium der Vertreidigung (FüSK III 3): Zentrale Dienstvorschrift A-2630/1 „Das äußere Erscheinungsbild der Soldatinnen und Soldaten der Bundeswehr“. Version 2 vom 21.12.2015.
- BwKrhs Berlin: Weiße Liste. Zentrum für Psychiatrie und Psychotraumatologie – Psychotraumazentrum. Die häufigsten Hauptbehandlungsanlässe. Bundeswehrkrankenhaus Berlin. Online -abgerufen am 13.04.2017: https://www.weisse-liste.de/de/krankenhaus/krankenhaussuche/ergebnisliste/profil/?id=95401&searchHospital=Bundeswehrkrankenhaus+Berlin&searchType=HOSPITAL_NAME&type=hospitalUnitDetails&previousId=
- Daffey-Moor EK: Is emotional intelligence relevant to a fighting force? Journal of the Army Medical Corps 2015; 161: i14-i16.
- DGPM: Leitlinie zur Begutachtung psychischer und psychosomatischer Erkrankungen. Sk2-Leitlinie, AWMF-Leitlinien-Register Nr. 051/029, Stand: 31.03.2012 (gültig bis: 31.03.2017). Deutsche Gesellschaft für Psychosomatische Medizin und Ärztliche Psychotherapie e. V., DKPM Deutsches Kollegium für Psychosomatische Medizin. Online available: www.awmf.org
- Doll RE, Gunderson EKE, Ryman DH: Relative Predictability of Occupational Groups and Performance Criteria in an Extreme Environment. Journal of Clinical Psychology 1969; 25: 399 - 402.
- DRV: Leitlinien für die sozialmedizinische Begutachtung. Sozialmedizinische Beurteilung bei psychischen und Verhaltensstörungen. Deutsche Rentenversicherung Bund, Berlin, 2012.
- Hambrick DZ, Rench TA, Poposki EM et al.: The Relationship between ASVAP and Multitasking in Navy Sailors: A Process-Specific Approach. Military Psychology 2011; 23: 365 - 380.
- Hendriks SM, Spijker J, Licht CM, et al.: Long-term work disability and absenteeism in anxiety and depressive disorders. Journal of Affective Disorders 2015; 178: 121 - 130.
- Hoge CW, Toboni HE, Messer SC, et al.: The Occupational Burden of Mental Disorders in the U.S. Military: Psychiatric Hospitalizations, Involuntary Separations, and Disability. American Journal of Psychiatry 2005; 162: 585 - 591.
- Hunt WA, Stevenson I: Psychological testing in military clinical psychology: intelligence testing. Psychological Review 1946; 53: 25 - 35.
- Kommando Sanitätsdienst der Bundeswehr II: Zentralvorschrift A1 - 831/0 - 4000 „Wehrmedizinische Begutachtung“. Version 1.2 vom 24.02.2017
- Kopacz MS, Connery AL, Bishop TM, et al.: Moral injury: A new challenge for complementary and alternative medicine. Complementary Therapy and Medicine 2016; 24: 29 - 33.
- Linden M, Baron S, Muschalla B: Mini-ICF-Rating für psychische Störungen (Mini-ICF-APP). Ein Kurzinstrument zur Beurteilung von Fähigkeits- bzw. Kapazitätsstörungen bei psychischen Störungen. Göttingen: Hans Huber, 2009.
- Linden M, Muschalla B, Baron S, Ostholt-Costen M: Mini-ICF-APP-S. Ein Selbstbeurteilungsfragebogen zu Fähigkeiten und Aktivitäten im Alltag und im Beruf. Berlin: Forschungsgruppe Psychosomatische Rehabilitation, Charité Universitätsmedizin, 2017.
- Martins LC, Lopes CS: Rank, job stress, psychological distress and physical activity among military personnel. BMC Public Health 2013; 13: 716.
- Molodynski A, Linden M, Juckel G, et al.: The reliability, validity, and applicability of an English language version of the Mini-ICF-APP. Social Psychiatry and Psychiatric Epidemiology 2013; 48: 1347 - 1354.
- Muschalla B, Linden M: Sozialmedizinische Aspekte bei psychischen Erkrankungen. Teil 1: Definition, Epidemiologie, Kontextbedingungen und Leistungsbeurteilung. Der Nervenarzt 2011; 82: 917 - 931.
- Muschalla B, Linden M: Workplace Phobia. A first explorative study on its relation to established anxiety disorders, sick leave, and work-directed treatment. Psychology, Health & Medicine 2009; 14: 591 - 605.
- Muschalla B: Mini-ICF-APP Interviewer Ratingbogen. Aktivitäts- und Fähigkeitsbeeinträchtigungen bei psychischen Erkrankungen bei Bundeswehrsoldaten. Freie Universität Berlin und Bundeswehrkrankenhaus Berlin, 2016.
- Muschalla B: Assessing objective psychological work demands by means of self-rating – Is this possible? Gruppe Interaktion Organisation, eingereicht.
- Muschalla B, Vilain M, Lawall C, Lewerenz M, Linden M: Participation restrictions at work indicate participation restrictions in other domains of live. Psychology, Health & Medicine 2012; 17: 95 - 104.
- Muschalla B: Fähigkeitsorientierte Verhaltenstherapie bei psychischen Erkrankungen. Verhaltenstherapie 2014; 24: 48 - 55.
- Pflanz SE, Ogle AD: Job Stress, Depression, Work Performance, and perceptions of Supervisors in Military Personnel. Military Medicine 2006; 171: 861 - 865.
- Redmond SA, Wilcox SL, Campbell S, et al.: A brief introduction to the military workplace culture. Work 2015; 50: 9 - 12.
- Ree MJ, Earles JA, Teachout MS: Predicting Job Performance: Not Much More Than g. Journal of Applied Psychology 1994; 79: 518 - 524.
- Schotte CKW, de Doncker DAM, Dmitruk D, et al: The ADP-IV Questionnaire: Differential Validity and Concordance with the Semi-Structured Interview. Journal of Personality Disorders 2004; 18: 405 - 419.
- SGVP: Qualitätsleitlinien für psychiatrische Gutachten in der Eidgenössischen Invalidenversicherung. Schweizer Gesellschaft für Versicherungspsychiatrie und Schweizerische Gesellschaft für Psychiatrie und Psychotherapie SGPP, Bern, 2012.
- Sheehan D, Janavs J, Baker R, et al.: MINI. Mini International Neuropsychiatric Interview. Tampa: University of South Florida, 1994.
- Steketee G, Frost R, Bogart K: The Yale-Brown Obsessive Compulsive Scale: Interview versus Self-Report. Behaviour Research and Therapy 1996; 34: 675 - 684.
- Trautmann S, Goodwin L, Höfler M, et al.: Prevalence and severity of mental disorders in military personnel: a standardised comparison with civilians. Epidemiology and Psychiatric Sciences 2016; 18, ahead of print.
- Tziner A, Meir EI: Occupational Congruence and Personal Task-Related Attributes: How Do They Relate To Work-Performance? Journal of Career Assessment 2002; 10: 401 - 412.
- WHO: Internationale Klassifikation der Funktionsfähjgkeit, Behinderung und Gesundheit. Weltgesundheitsorganisation: Genf, 2001.
- Wittchen HU, Jacobi F, Rehm J, et al: The size and burden of mental disorders and other disorders of the brain in Europe 2010. European Neuropsychopharmacology 2011; 21: 655 - 679.
- Zamorski MA, Bennett RE, Rusu C, et al.: Prevalence of Past-Year Mental Disorders in the Canadian Armed Forces, 2002 - 2013. Canadian Journal of Psychiatry 2016; 61: 26S-35S.
- Zimmermann P, Kowalski J, Niggemeier-Groben A, et al.: Evaluation of an inpatient preventive treatment program for soldiers returning from deployment. Work 2015; 50: 103 - 110.
Interessenkonflikte / Positionen:
Rau und Willmund sind aktive Sanitätsoffiziere. Muschalla und Küster sind im Rahmen des Projekts am Bundeswehrkrankenhaus Berlin tätige klinisch-psychologische Wissenschaftlerinnen. Knaevelsrud ist Initiatorin und Leiterin des Gesamtprojekts.
Zitierweise
Muschalla B, Rau H, Küster A, Willmund GD, Knaevelsrud C: Dienstbezogene Fähigkeitsbeeinträchtigungen in der Selbst- und Fremdeinschätzung bei Soldaten mit psychischen Erkrankungen. Wehrmedizinische Monatsschrift 2017; 61(11): 260 - 268.
Citation
Muschalla B, Rau H, Küster A, Willmund GD, Knaevelsrud C: Work-related capacity disorders in self- and observer-rating in soldiers with mental disorders. Wehrmedizinische Monatsschrift 2017; 61(11): 260 - 268.
Für die Autoren:
Dr. Beate Muschalla
Freie Universität Berlin, Psychologie
Habelschwerdter Allee 45, 14195 Berlin, Germany
E-Mail: [email protected]
Der Beitrag ist auch in englischer Sprache veröffentlicht:
[1]*Beate Muschalla und Heinrich Rau haben in geteilter Erstautorenschaft zu gleichen Teilen zu dieser Arbeit beigetragen.
[2] 1 Der aus der Sozialmedizin stammende Begriff „arbeitsunfähig“, der aus Vereinfachungsgründen auch in dieser Arbeit benutzt wurde, bedeutet im militärischen Bereich, dass der betreffende Soldat grundsätzlich dienstfähig ist, aber aus gesundheitlichen Gründen vorübergehend keinen Dienst ausüben kann. „Dienstunfähig“ bezeichnet hingegen einen Zustand, der aus gesundheitlichen Gründen dauerhaft eine Ausübung militärischen Dienstes nicht mehr zulässt.
[3] 2 Die Zentralvorschrift Wehrmedizinische Begutachtung A1 - 831/0 - 4000 [17] verweist auf die bis zur Neufassung weiterhin bestehende Gültigkeit des Vorgängerdokuments ZDv 46/1 [6] in Bezug auf die Beurteilung Wehrdienstfähigkeit bei Gesundheitsstörungen.
[4] 3 Die Internationale Klassifikation der Funktionsfähigkeit, Behinderung und Gesundheit (ICF) wurde 2001 von der WHO als neues Klassifikationssystem herausgegeben. Das ganzheitliche, „biopsychosoziale“ Gesundheitsmodell der ICF ermöglicht – über die Symptomebene hinaus – die Berücksichtigung von Umweltfaktoren und Aktivitäten bei der Beschreibung von Gesundheitsproblemen. Da die ICF mit fast 1500 Einzelitems in der Praxis nicht „anwendbar“ ist, müssen für die Anwendung fachspezifische Instrumente eingesetzt werden.
[5] Diese Untersuchung ist Teil eines größeren, von der Bundeswehr genehmigten Projekts (U 2.1 d E/U2AD/FD002/FF550). Die Ethikkommission der Freien Universität Berlin hat dem Forschungsvorhaben zugestimmt. Die vorliegende Erhebung erfolgte im Rahmen einer Pilotierung des Interviews.
[6] Als Achse-I-Störungen bezeichnet man aktuelle psychische Erkrankungen, die mit einer Symptomatik auffallen (Angst, Depression, Substanzabhängigkeit) und das Leben des Patienten deutlich beeinträchtigen. Als Achse-II-Störungen werden sogenannte Persönlichkeitsstörungen klassifiziert. Sie beschreiben überdauernde unflexible Erlebens- und Verhaltensstile (z. B. zwanghaft, unsicher, aggressiv, dramatisch, sprunghaft, antisozial) und können ebenso wie Achse-I-Störungen zu erheblichen Problemen in der Alltagsbewältigung und in sozialen Interaktionen führen.
Datum: 09.11.2017
Quelle: Wehrmedizinische Monatsschrift 11/2017
Wehrmedizinische Monatsschrift 11/2017