Der zahnmedizinische Dienst und Public Health in der Bundeswehr
Aus der FU VIIa – Zahnmedizin/Oralchirurgie/Parodontologie (Leiter: Oberfeldarzt Dr. M. Lüpke) des Bundeswehrkrankenhauses Hamburg (Chefarzt: Generalarzt Dr. J. Hoitz)
Die Angehörigen der Bundeswehr sind gerade im Einsatz gesundheitlichen Risiken ausgesetzt, die sich deutlich von denen anderer Bevölkerungs- und Berufsgruppen unterscheiden.
Daraus begründet sich eine besondere Fürsorgeverpflichtung, diese Risiken zu definieren und soweit wie möglich zu reduzieren. Neben der Patientenversorgung spielt dabei der populationsbezogene Public Health-Ansatz mit Gesundheitsschutz und Gesundheitsförderung in der sanitätsdienstlichen Versorgung die maßgebliche, vor allem präventive, Rolle.Darüber hinaus gelten für Angehörige der Bundeswehr besondere Anforderungen an die physische und psychische Gesundheit. Nur der gesunde Soldat und die gesunde Soldatin sind „combat ready“. Die Einsatzverwendungsfähigkeit kann durch zahnärztliche Notfälle erheblich beeinträchtigt werden, diese werden ganz überwiegend durch Karies und Parodontalerkrankungen verursacht. Die Vermeidung dieser beiden Erkrankungen besitzt daher im SanDstBw einen besonders hohen Stellenwert. Ausgehend von der Darstellung aktueller Daten zur Mundgesundheit soll in diesem Artikel die bestehende zahnärztliche Gesundheitsförderung erläutert und Möglichkeiten der Optimierung im Schulterschluss mit dem Fachgebiet Public Health diskutiert werden.
Einleitung
Public Health in der Bundeswehr besteht aus Gesundheitsschutz und Gesundheitsförderung in der Bundeswehr (PHBw) und ist das Produkt sanitätsdienstlicher Fähigkeiten und Kapazitäten zum Schutz, Erhalt und zur Förderung der körperlichen, psychischen und sozialen Gesundheit aller Angehörigen des Geschäftsbereiches BMVg nach dem aktuellen Stand von Wissenschaft und Technik. Die Ergebnisqualität ist damit auf Populationen und grundsätzlich weniger auf das Individuum ausgerichtet; dies eröffnet naturgemäß auch ethische Spannungsfelder, die die Auseinandersetzung mit normativen Werten und mitunter die Abwägung verschiedener verfassungsrechtlicher Güter zu Herausforderungen werden lassen. Die Fähigkeit PHBw wirkt einerseits nach innen mit dem Ziel optimierter Maßnahmen zum Gesundheitsschutz und zur Gesundheitsförderung für Angehörige des Geschäftsbereiches BMVg. Andererseits müssen Kräfte und Mittel der PHBw für Einsätze im Rahmen des streitkräftegemeinsamen Auftrags im erweiterten Einsatzspektrum auch zum Beispiel für subsidiäre Einsätze im Rahmen der humanitären Hilfe und damit für andere Zielpopulationen befähigt werden.
PHBw ist in Deutschland an die einschlägigen Rechts- und normativen Vorgaben gebunden; im internationalen Einsatz ist im Bereich der Bundeswehr grundsätzlich nach diesen Rechtsnormen und Standards zu verfahren.
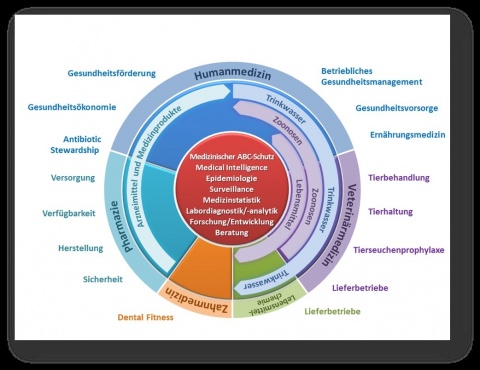
Das funktionelle Zusammenwirken von verschiedenen Fachentitäten, Approbationen und Fachrichtungen wird im Sinne einer „One Health“-Ausrichtung sichergestellt (Abb. 1).
Die zur Aufgabenwahrnehmung bereits bestehenden sanitätsdienstlichen Einzelfähigkeiten sowie die Einbettung des Zahnmedizinischen Dienstes werden in Abbildung 2 (Abb. 2) in der Systematik von PHBw dargestellt.
Neue epidemiologische Daten zur Mundgesundheit in Deutschland insgesamt wurden im August 2016 vom Institut der Deutschen Zahnärzte (IDZ)

Eine positive Entwicklung zeigt sich in der DMS V auch bei den Parodontalerkrankungen. So hat sich der Anteil der 35 bis 44-jährigen mit einer schweren Parodontalerkrankung seit 2005 halbiert und beträgt in der DMS V noch 8,2 %, eine moderate Parodontitis weisen immerhin noch 43,4 % in dieser Altersgruppe auf. Leider wurde auch bei den Parodontalerkrankungen die für die Bundeswehr bedeutsame Altersgruppe von 18 bis 34 Jahren nicht berücksichtigt und auch hier fehlen valide aktuelle eigene Zahlen aus der Bundeswehr. Hier könnte das Fach Public Health mit seinem Teilbereich der Epidemiologie Anwendung finden, um valide Daten für die Soldaten und Soldatinnen der Bundeswehr zu gewinnen. Trotz der beschriebenen positiven Entwicklung stellen Karies und Parodontalerkrankungen immer noch Erkrankungen mit einer hohen Prävalenz dar, deren Prävention einen unvermindert hohen Stellenwert besitzt. Wenn gemäß der aktuellen Erhebung ca. 50 % der Erwachsenen in der Altersgruppe zwischen 35 bis 44 eine parodontale Erkrankung aufweisen und durchschnittlich ca. elfZähne pro Erwachsenem in dieser Altersgruppe eine Karieserfahrung aufweisen, dann steckt darin noch ein erhebliches Risikopotential zur Beeinträchtigung der „combat readiness“ der uns anvertrauten Soldaten/innen. Der Gesundheitsschutz und die Gesundheitsförderung sind Kernkompetenzen des Fachgebiets Public Health, sodass Erfahrungen und das Wissen aus diesem Fachbereich bei der Optimierung bestehender oder der Entwicklung neuer zahnärztlicher Präventionskonzepte mit berücksichtigt werden sollten.
Gegenwärtige zahnärztliche Gesundheitsförderung
Eine zahnärztliche Gesundheitsförderung gibt es im zahnärztlichen Dienst schon seit vielen Jahren. Entsprechend den jeweiligen Erkenntnissen und Anforderungen wurde sie über die Jahre hinweg immer aktualisiert und angepasst. In den folgenden Ausführungen soll daher zunächst der „status quo“ beschrieben werden. Die gegenwärtige zahnärztliche Gesundheitsförderung fußt auf den Säulen der regelmäßigen zahnärztlichen Untersuchung mit der Vergabe einer Dental-Fitness Classifikation und der Durchführung der Individualprophylaxe.
Dental-Fitness-Classification
Bei der im Jahre 2006 eingeführten Dental Fitness Classification gemäß dem NATO-Standardisation-Agreement (STANAG) 2466 handelt es sich um eine in allen NATO-Staaten geltende Risikoeinschätzung, bei der aufgrund erhobener klinischer und radiologischer Befunde die Wahrscheinlichkeit eines zahnärztlichen Notfalles innerhalb von 12 Monaten beurteilt wird (Abb. 3). Die Vermeidung bzw. die weitest mögliche Reduzierung zahnärztlicher Notfälle ist gerade vor dem Hintergrund der Forderung der uneingeschränkten Einsatzverwendungsfähigkeit bedeutsam. Zahnärztliche Notfälle können im Einsatz erhebliche Auswirkungen haben. Notfälle, die im Heimatland mit dem Gang zum nächsten Notdienst leicht zu kontrollieren sind, können bei abgesetzten Einheiten im Einsatzland oft fernab von der nächsten zahnärztlichen Behandlungseinrichtung eine Mission gefährden.
Die Dental-Fitness-Classifcation umfasst drei Stufen:
•DFC 1: Keine truppenzahnärztliche Behandlung erforderlich
•DFC 2: Keine truppenzahnärztliche Notfallbehandlung innerhalb der nächsten zwölf Monate wahrscheinlich bzw. erforderlich
(Anmerkung: Ein Beispiel dafür ist der insuffiziente Rand einer Krone. Diese sollte erneuert werden, wird aber keinen zahnärztlichen Notfall in den nächsten zwölf Monaten verursachen)
•DFC 3: Truppenzahnärztliche Notfallbehandlung innerhalb der nächsten zwölf Monate wahrscheinlich bzw. erforderlich
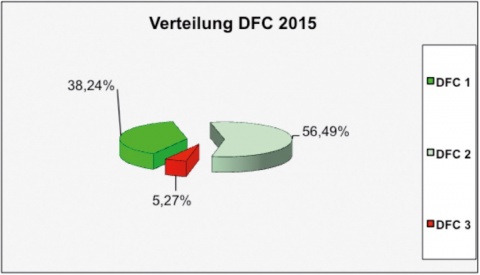
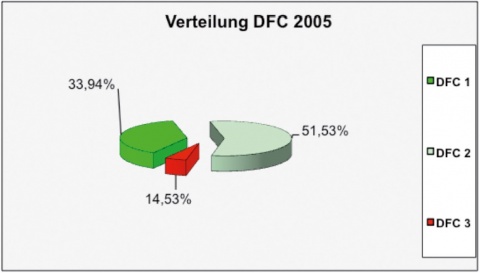
Die Vergabe der DFC erfolgt jährlich, d. h. einmal im Jahr muss eine zahnärztliche Untersuchung durchgeführt werden. Uneingeschränkt einsatzverwendungsfähig sind nur Soldaten der Fitness-Klassen 1 und 2. Soldaten mit einer DFC 3 müssen priorisiert eine Behandlung erfahren, um zumindest in die DFC 2 zu gelangen. Dass die Einführung der Dental-Fitness-Classification zu einer signifikanten Verbesserung der Zahngesundheit geführt hat, vermögen die Abbildungen 4 und 5 zu veranschaulichen. Dabei handelt es sich um Daten, die in den Auslandseinsätzen bei den dort vorgestellten Soldaten vergeben wurden. Mussten im Jahre 2005 noch 14,53 % der Soldaten mit einer DFC 3 beurteilt werden, so waren es zehn Jahre später „nur“ noch 5,27 %.
Zahnärztliche Individualprophylaxe
Individualprophylaktische Maßnahmen sind auf die zahnärztliche Praxis ausgerichtet und erfolgen direkt in der zahnärztlichen Behandlungseinrichtung. Sie wurden im Jahre 2004 auf Grundlage des §22 SGB V erstmals in den Leitungskatalog der gesetzlichen Krankenkassen aufgenommen und umfassen folgende Leistungen:
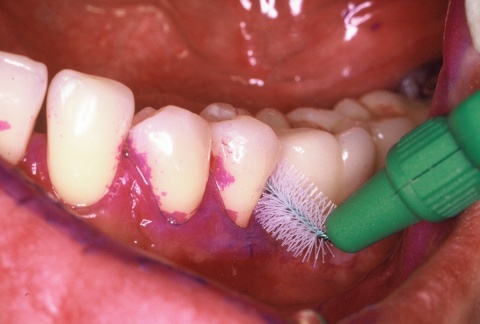
•IP1 – Mundhygienestatus: Darunter versteht man die Beurteilung der Mundhygiene mittels Anfärben der bakteriellen Beläge und der Benutzung eines geeigneten Index, z. B. des Approximalraumplaqueindex (Abb. 6). Für die Beurteilung des Gingivazustandes ist ebenfalls ein geeigneter Index anzuwenden, z. B. der Sulkusblutungsindex.
•IP2 – Mundgesundheitsaufklärung: Darunter versteht man die Aufklärung des Patienten über die Krankheitsursachen von Karies und Parodontalerkrankungen sowie deren Vermeidung. Darüber hinaus werden Ernährungshinweise gegeben und es erfolgt eine Mundhygieneberatung mit praktischen Übungen, z. B. der Interdentalhygiene.
•IP4 – Lokale Fluoridierung der Zähne: Darunter versteht man die Zahnschmelzhärtung mit einem Fluoridgel oder Fluoridlack.
•IP5 – Versiegelung von kariesfreien Fissuren und Grübchen der bleibenden Molaren (Zähne 6 und 7): Fissuren und Grübchen stellen Prädilektionsstellen für die Karies dar. Ihre Versiegelung mit einem aushärtenden Kunststoff stellt daher eine wirksame kariesprophylaktische Maßnahme dar.
Abweichend von den zivilen Vorgaben, wonach die individualprophylaktischen Maßnahmen nur bis zur Vollendung des 18. Lebensjahres gewährt werden, haben Soldaten/innen der Bundeswehr ohne zeitliche Begrenzungen oder Altersbegrenzungen Anspruch auf die Durchführung individualprophylaktischer Maßnahmen.
Einsatzvorbereitende Prophylaxe (EVP)
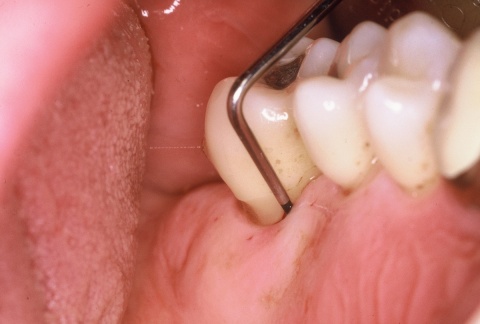
Im Regelfall werden die individualprophylaktischen Maßnahmen im Rahmen einer einsatzvorbereitenden Prophylaxesitzung durchgeführt. Die Besonderheiten des Einsatzes können Auswirkungen auf das individuelle Mundhygieneverhalten der Soldaten/innen haben, sodass die Durchführung der beschriebenen Maßnahmen im zeitlichen Zusammenhang zum bevorstehenden Einsatz sinnvoll ist. In Abhängigkeit von den jeweiligen klinischen Befunden kann die Entfernung harter und weicher Beläge in dieser Sitzung indiziert sein (Abb. 7). Die Entscheidung darüber trifft jeweils der SanOffz/Zahnarzt.
Die Zahnärztliche Gesundheitsfürsorge der Zukunft
Für den zivilen Bereich kann anhand der vorgelegten Daten grundsätzlich festgehalten werden, dass die Maßnahmen zur Prävention von Karies und Parodontitis schon signifikante Verbesserungen ergeben haben. Trotz der positiven Entwicklung besteht jedoch nach wie vor ein hoher Bedarf an präventiven Maßnahmen. Wenn beispielsweise in der DMS V 31 % der Erwachsenen angeben, die Empfehlungen zur Zahnpflege zu kennen und selbst ein gutes Zahnputzverhalten zu praktizieren, dann verbleiben doch mit 69 % mehr als 2/3, bei denen dieses noch nicht der Fall ist. Und auch wenn die Prävalenz für die Karies und die Parodontalerkrankungen rückläufig ist, so verbleibt noch eine hohe Erkrankungslast. Es gilt daher, in den Anstrengungen der Prophylaxe nicht nachzulassen und die bewährten Instrumente, wie beispielsweise die Individualprophylaxe, weiter zu nutzen. Aufgrund der Besonderheiten der Bundeswehr gibt es jedoch neben den bisherigen Maßnahmen möglicherweise Optimierungsmöglichkeiten für die Zukunft.
Zahnmedizinische Gruppenprophylaxe
Die zahnmedizinische Gruppenprophylaxe stellt ein Instrument der primären Prävention oraler Erkrankungen dar. Darunter versteht man die Vermittlung von Wissen, Fertigkeiten und Einstellungen spezieller Maßnahmen zur Förderung und zum Erhalt der Zahn-/Mundgesundheit. Über die Wissensvermittlung hinaus kann sie aber auch Maßnahmen der Früherkennung und der Kariesprävention beinhalten. Die Rechtsgrundlage für die Gruppenprophylaxe stellt der § 21 des Sozialgesetzbuches, Teil V, dar. Grundsätzlich sollten gruppenprophylaktische Maßnahmen möglichst frühzeitig erfolgen. Im zivilen Bereich werden daher gruppenprophylaktische Maßnahmen bereits für den Kindergarten und für Schulen empfohlen und in einzelnen Bundesländern auch regelhaft durchgeführt. Aus verschiedenen Gründen finden gruppenprophylaktische Maßnahmen im Erwachsenalter im zivilen Bereich und auch bei der Bundeswehr nicht statt. Für den Bereich der Bundeswehr können sie jedoch eine wirksame Maßnahme zur Gesundheitserziehung darstellen. Auch im täglichen Dienstbetrieb finden Zusammenziehungen und Unterrichte zu verschiedenen Themen statt, die um einen Unterricht mit den Inhalten der Gruppenprophylaxe erweitert werden könnten. In Abhängigkeit von den Verhältnissen vor Ort sollten auch Möglichkeit der Durchführung von praktischen Übungen mit erwogen werden. Die sachgerechte Unterrichtung und möglicherweise die Durchführung gruppenprophylaktischer Maßnahmen sollten der Verantwortung des Truppenzahnarztes obliegen, wobei die Einbeziehung der Mitarbeiter/innen des zahnärztlichen Teams insgesamt sinnvoll ist. In
verschiedenen Studien konnte belegt werden, dass unter einer Stressbelastung zwar nicht die Häufigkeit, aber die Effizienz individueller Mundhygienemaßnahmen herabgesetzt wird. Da gerade im Einsatz von einer hohen Stressbelastung ausgegangen werden kann, empfehlen sich gruppenprophylaktische Maßnahmen gerade vor geplanten Auslandseinsätzen. Dem stehen die Maßnahmen der Individualprophylaxe und einsatzvorbereitenden Prophylaxe nicht entgegen. Gruppen- und Individualprophylaxe können und sollten eng miteinander verflochten sein. Der sich aus ihnen ergebende synergistische Effekt erhöht die Intensität der Prophylaxe. Die Entwicklung eines neuen Konzepts zur Anwendung gruppenprophylaktischer Maßnahmen innerhalb der Bundeswehr erscheint sinnvoll und sollte geprüft werden.Die Individualisierung der Individualprophylaxe
Die bisherigen Maßnahmen der Individualprophylaxe haben sich als Instrument in der Prävention von Karies und Parodontalerkrankungen bewährt. Bislang werden sie bei allen Patienten in gleicher Weise, also ohne weitere Individualisierung, angewendet. Viele Zahnärzte kennen das Phänomen. Wir sehen immer wieder Patienten mit einer völlig unzureichenden individuellen Mundhygiene und einer daraus resultierenden großen Menge an bakterieller Plaque, die aber weder eine Karies noch eine Parodontalerkrankung entwickeln. Beide Erkrankungen haben eine multikausale Ätiologie, bei der zweifelsfrei die mikrobielle Plaque den ätiologischen Hauptfaktor darstellt. Aber daneben spielen andere Faktoren eine wichtige Rolle wie Disposition, Ernährung, Zusammensetzung der mikrobiellen Plaque oder die Immunantwort. Auch soziologische Faktoren wie Schulbildung oder Prägung durch das Elternhaus haben Einfluss. Daraus resultieren verschiedene Risikogruppen, also Soldaten/innen, die ein höheres Erkrankungsrisiko für Karies und Parodontalerkrankungen aufweisen und andere, bei denen das nicht der Fall ist. Sinnvoll wäre, die unterschiedlichen Risikogruppen differenzieren zu können, um der Gruppe mit einem hohen Erkrankungsrisiko dann in besonderem Maße präventive Maßnahmen zukommen zu lassen. Bislang gibt es eine derartige Unterscheidung nicht. Das gilt auch für den zivilen Bereich, bei der Bundeswehr kommt jedoch der Faktor Einsatzbelastung hinzu. Mangels valider Daten ist derzeit auch völlig unklar, ob und inwieweit die Einsatzbelastung einen Risikofaktor darstellt. In Zeiten knapper Ressourcen könnte dieses zudem ein Instrument sein, die vorhandenen Mittel effizient im Sinne einer zielgerichteten Prävention einzusetzen.
Ausblick in die Zukunft
Gesundheitsvorsorge und Gesundheitsschutz im Sinne des Public Health setzt eine valide, evidenzbasierte Datenlage voraus. Für den Bereich der Bundeswehr fehlen leider zu einigen Aspekten, wie Prävalenz von Karies und Parodontalerkrankungen, entsprechende aktuelle Daten. Ob sie denen des zivilen Bereichs eins zu eins entsprechen oder aufgrund der Besonderheiten des soldatischen Berufs abweichen, bleibt derzeit Spekulation. Hier könnte die wehrmedizinische Forschung mit der Auflage entsprechender epidemiologischer Untersuchungen einen wichtigen Beitrag zum Erkenntnisgewinn leisten. Neben der Gesundheitsvorsorge darf natürlich die Behandlung bestehender Erkrankungen nicht aus dem Auge verloren werden. Die DMS V hat deutlich eine nach wie vor bestehende hohe Erkrankungslast mit parodontalen Erkrankungen gezeigt. Hier gilt es zu prüfen, ob die bestehende Behandlungskapazität innerhalb des zahnärztlichen Dienstes der Bundeswehr ausreicht oder möglicherweise einer Verstärkung bedarf. z
Anschrift des Verfassers:
Oberfeldarzt Dr. Michael Lüpke
Leiter FU VIIa – Zahnmedizin/Oralchirurgie/Parodontologie
Bundeswehrkrankenhaus Hamburg
Lesserstraße 180
22049 Hamburg
E-Mail: MichaelLuepke@bundeswehr.org
Datum: 18.01.2017
Quelle: Wehrmedizin und Wehrpharmazie 2016/4