KOMBINATIONSVERLETZUNGEN IM MEDIZINISCHEN A-SCHUTZ: PRIORITÄTEN-ORIENTIRTE BEHANDLUNGSGRUNDSÄTZE
Combined radiation injuries: Priority-oriented principles of care
Aus dem Institut für Radiobiologie der Bundeswehr in Verbindung mit der Universität Ulm, München (Leiter: Oberstarzt Prof. Dr. med. V. Meineke)
Alexis F. E. Rump
WMM, 58. Jahrgang (Ausgabe 5/2014, S. 146-151)
Zusammenfassung
Strahlenunfälle können mit zusätzlichen mechanischen und/oder thermischen Traumata einhergehen (sog. „Kombinationsverletzungen“). Im Vordergrund stehen dabei zunächst immer die Erhaltung der Vitalfunktionen und die traumatologische Versorgung, da eine akute Strahlenkrankheit erst nach einer Latenzzeit auftritt. Eine externe Kontamination darf nicht dazu führen, dass einem Patienten vor der Dekontamination dringliche lebenserhaltende Maßnahmen vorenthalten werden.
Bei Einhaltung von Basisschutzmaßnahmen besteht dabei für das Behandlungspersonal keine relevante Gefährdung durch Strahlen. Eine unkontrollierte Verschleppung radioaktiver Kontaminationen ist allerdings durch organisatorische Maßnahmen zu vermeiden. Operative Eingriffe sollten nur bei dringlicher Indikation durchgeführt werden, dann allerdings so frühzeitig wie möglich. Nach Wiederherstellung und Stabilisierung der Vitalfunktionen sind nach Aufnahme im Krankenhaus in Hinblick auf die Entwicklung einer akuten Strahlenkrankheit und bei möglicher Inkorporation von Radionukliden weitere spezifische diagnostische und therapeutische Maßnahmen durchzuführen. Insbesondere sind auch medikamentöse Dekorporationsmaßnahmen bei Inkorporationen frühzeitig zu beginnen, um eine gute Effektivität zu gewährleisten.
Schlüsselworte: Medizinischer ABC-Schutz, Kombinationsverletzung, Akute Strahlenkrankheit, Inkorporation, Dekorporationstherapie
Summary
Nuclear and radiological accidents can be associated with mechanical trauma and/or burns („combined injuries“). Maintenance of vital functions and treatment of traumatic injuries have the first priorities as the patient will develop acute radiation illness after a latency period without imminent risk. External contamination of the patient must not prevent necessary life-saving measures. If simple protective devices are used there will be no relevant risk for medical personnel treating an externally contaminated patient. Nevertheless, an uncontrolled dissemination of radioactivity has to be avoided by organizational measures. Surgery should be performed only in case of an urgent indication. If needed operations should be scheduled as soon as possible after trauma. After restoring and stabilizing the vital functions at hospital additional specific diagnostic and therapeutic measures should be taken in view of the expected acute radiation illness and the possible incorporation of radionuclides. Especially in case of a suspected incorporation decorporation, therapy should be started in time to ascertain it´s effectivity.
Keywords: Medical NRBC-protection, combined injuries, acute radiation illness, incorporation, decorporation therapy.
Szenarien
Ein Strahlenunfall kann definiert werden als ein unbeabsichtigtes, plötzlich auftretendes, auf äußerer Einwirkung beruhendes Ereignis, bei dem es bekannt ist oder vermutet wird, dass eine gesundheitsrelevante Strahlenexposition und/oder eine Kontamination und/oder Inkorporation radioaktiver Stoffe stattgefunden hat [1].
Dabei sind sehr unterschiedliche Szenarien denkbar. Großräumige Strahlenunfälle könnten durch Einsatz einer Kernwaffe, durch einen Zwischenfall in einer kerntechnischen Anlage oder durch den Absturz eines Satelliten mit radioaktivem Inventar verursacht werden. Unter diesen Szenarien ist derzeit vermutlich ein Unfall in einer im Ausland befindlichen älteren oder schlecht gewarteten Nuklearanlage am wahrscheinlichsten. In diesem Fall könnte in Deutschland eine Gefährdung durch großräumige Kontamination entstehen. Fälle von externer Bestrahlung mit Entwicklung einer akuten Strahlenkrankheit wären sehr unwahrscheinlich und die Vorwarnphase würde es den für den Katastrophenschutz zuständigen Behörden erlauben frühzeitig zu reagieren.
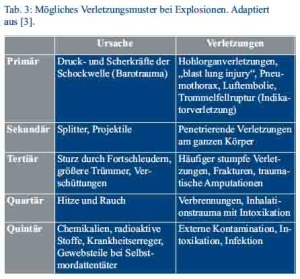
Kleinräumige Strahlenunfälle sind durch Strahlungsquellen denkbar, die unabsichtlich (vagabundierende Strahler) oder absichtlich (radiologischer Terrorismus) zu einer Strahlenbelastung der Umgebung führen. Die Möglichkeiten des radiologischen und nuklearen Terrorismus sowie mögliche Beschaffungsquellen von Radionukliden sind in Tabellen 1 und 2 dargestellt [2]. Im Falle einer radiologischen Bombe wird ein Sprengsatz mit radioaktivem Material versehen, so dass neben einem mechanisch-thermischen Trauma gleichzeitig mit radioaktiven Kontaminationen, Inkorporationen und externer Bestrahlung der Verletzten zu rechnen ist. Beim Vorliegen solcher „Kombinationsverletzungen“ kann aus medizinischer Sicht auch von einem komplizierten Strahlenunfall gesprochen werden. Das mögliche Spektrum an mechanisch-thermischen Verletzungen ist in Tabelle 3 dargestellt [3]. Bei diesem Szenario besteht insbesondere die Gefahr, dass die radiologische Gefährdung durch den „A-Zusatz“ im Sprengsatz nicht oder nur verspätet erkannt wird.
Auch im Rahmen von Auslandseinsätzen muss damit gerechnet werden, dass gefährliche Anlagen, die radioaktive Stoffe enthalten, vorsätzlich und gezielt oder versehentlich bei Kampfhandlungen beschädigt werden (NBC-ROTA), und damit Soldaten mit Kombinationsverletzungen versorgt werden müssen [4].
Bei Strahlenunfällen kann es sich auch um Einzelunfälle handeln. Dabei können die unterschiedlichsten Schweregrade vorliegen, von der reinen Kontamination über einzelne lokalisierte Verletzungen, die mit radioaktivem Material kontaminiert sind, bis zu lebensbedrohlichen Kombinationsverletzungen. Bei Einzelunfällen handelt es sich meist um Arbeitsunfälle von beruflich strahlenexponierten Personen, so dass die ggf. implizierten Radionuklide bekannt sind und die „radiologische Lage“ von Anfang an gut einschätzbar ist.
Auch wenn mit Strahlenunfällen in der gefühlten öffentlichen Wahrnehmung gerne Großschadenslagen assoziiert werden, zeigt die Erfahrung, dass bei den meisten beschriebenen Unfällen eine bis wenige Personen betroffen sind. Fast alle Unfälle mit kurzfristiger Todesfolge sind dabei auf externe Bestrahlung zurückzuführen, während Inkorporationen Spätschäden verursachen [5]. Erwähnenswert ist, dass die meisten Krankenhäuser auf die Aufnahme und Behandlung kontaminierter Patienten nicht vorbereitet sind und sich für diese Schadenslagen auch nicht zuständig fühlen [6]. Vorbereitungen beruhen meist auf Kenntnissen und dem Engagement von Einzelpersonen.
Maßnahmen
Eigengefährdung der Behandelnden und Schutzmaßnahmen
Für Rettungskräfte gilt der Grundsatz des Eigenschutzes. Eine unnötige Selbstgefährdung ist auf jeden Fall zu vermeiden; Unfälle mit gefährlichen Stoffen und Gütern erfordern ein besonders umsichtiges Vorgehen. Unberechtigte Ängste dürfen aber nicht auf Kosten der Patienten zu vermeidbaren Koordinationsproblemen und Verzögerungen führen. Für radiologische Notfalllagen muss Sicherheit durch Wissen erzeugt werden.
Bei ausschließlich externer Bestrahlung des Verunfallten geht von diesem aus radiologischer Sicht für das Rettungsdienst- und Krankenhauspersonal überhaupt keine Gefährdung aus. Es gelten die gleichen Hygienestandards wie bei allen Patienten.
Bei potenziell extern kontaminierten Patienten ist auf eine ausreichende Basisschutzausrüstung zu achten (Abb. 1 und Tabelle 4). Diese ist auch anzulegen, wenn der Patient einer vorläufigen Notdekontamination unterzogen wurde. Die Vorsichtsmaßnahmen entsprechen dem Vorgehen bei bakterieller Kontamination, die medizinischem Personal aus dem Krankenhausalltag vertraut ist. Der Einsatz von Chemieschutzanzügen, der insbesondere bei Unfällen mit ätzenden oder systemisch hoch giftigen Stoffen erforderlich werden kann [7], ist bei radioaktiven Kontaminationen nicht notwendig. Die Basisschutzmaßnahmen dienen der Vermeidung der eigenen externen Kontamination und Inkorporation. Es muss betont werden, dass bei der Behandlung kontaminierter Patienten eine akute Strahlengefährdung der Behandelnden nicht zu erwarten ist. Die Erfahrung zeigt, dass keine relevanten Dosen bei den Behandelnden zustande kommen [8, 9]. Daher darf es auf Grund der Kontamination des Patienten nicht zu Verzögerungen bei indizierten Notfallmaßnahmen kommen.
Die Beurteilung des Kontaminationsrisikos ist dennoch möglichst zügig vor Ort zu klären, da unkontrollierte Verschleppungen von radioaktivem Material (z. B. Kontamination von Rettungsmitteln oder der Notfallaufnahme) vermieden werden sollten. Es ist Aufgabe der technischen Einsatzkräfte, Kontaminationen auszuschließen oder zu bestätigen (z. B. Beurteilung einer Anlage, Beschädigung von Behältern). Bis zum Beweis des Gegenteils soll im Zweifelsfall von einer Kontamination des Patienten ausgegangen werden.
Prioritätensetzung und Behandlungsgrundsätze
Bei Einsätzen mit gefährlichen Stoffen und Gütern (GSG-Einsätze) gilt grundsätzlich die GAMS-Regel (Gefahr erkennen, Absperren, Menschenrettung, Spezialkräfte anfordern). Dabei soll nach der Rettung aus der Gefahrenzone zunächst eine (Not)dekontamination erfolgen, bevor der Patient zur medizinischen Versorgung an den Rettungsdienst übergeben wird. Diese Regel wurde ursprünglich für Unfälle mit chemischen Gefahrstoffen aufgestellt. Bei Strahlenunfällen gilt sie nur mit Einschränkungen. Eine Dekontamination am Einsatzort ist anzustreben, soll aber nur durchgeführt werden, wenn keine dringliche medizinische Maßnahme indiziert ist. Ansonsten beginnt die medizinische Behandlung ohne vorherige Notdekontamination. Lebensrettende Maßnahmen haben immer Vorrang vor Dekontamination und Messungen. Maßnahmen des „bestmöglichen“ Selbstschutzes, wie im vorherigen Kapitel beschrieben, sollten dabei beachtet werden.
Bei Kombinationsverletzungen ist zu berücksichtigen, dass ein mechanisches Trauma den Patienten zeitnah vital bedrohen kann (z. B. bei Spannungspneumothorax), während sich die akute Strahlenkrankheit mit einer Latenz von Tagen bis Wochen entwickelt. Es gilt der Grundsatz „Treat first what kills first“. Die präklinische und frühe klinische Versorgung im Schockraum entspricht der üblichen Versorgung von Patienten mit Traumata (z. B. nach dem PHTLS-Konzept im präklinischen und dem entsprechenden ATLS-Konzept im klinischen Bereich) [10]. Bei Verbrennungen ist immer auch das Inhalationstrauma mit einer möglichen lebensbedrohlichen toxischen Komponente zu berücksichtigen [11]. Priorität hat immer die Erhaltung der Vitalfunktionen. Dies bedeutet auch, dass bei dringlicher Indikation ein extern kontaminierter Patient ggf. ohne Notdekontamination in ein Krankenhaus transportiert werden muss (z. B. bei akuter intraabdomineller Blutung). Der Grundsatz „Dekontamination immer am Einsatzort“ muss nicht und darf auch nicht konsequent aufrechterhalten werden. Bei Einlieferung eines extern kontaminierten Patienten ist das Krankenhaus allerdings immer vorab über die Leitstelle zu informieren. Nach Ziegler [1] ist immer „das optimale Gleichgewicht zwischen medizinischen diagnostisch-therapeutischen Maßnahmen und physikalisch-strahlenschützerischen Notwendigkeiten anzustreben“.
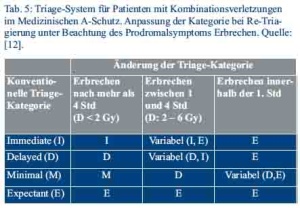
Bei einer größeren Anzahl an Patienten orientiert sich auch die Triage zunächst ausschließlich an den mechanischen und/oder thermischen Verletzungen. Triagesysteme, die speziell für Kombinationsverletzungen entwickelt worden sind, setzen Informationen zur aufgenommenen Dosis voraus, die i.d.R. weder an der Einsatzstelle noch im Schockraum ausreichend genau geschätzt werden kann. Spezifische Triagesysteme, die anhand von Prodromalsymptomen die ursprüngliche Triage-Kategorisierung korrigieren, können erst zu einem späteren Zeitpunkt nach Stunden gewinnbringend eingesetzt werden (Tabelle 5) [12].
Bei der Indikationsstellung zu chirurgischen Eingriffen ist die mögliche Entwicklung einer akuten Strahlenkrankheit mit Blutungs- und Infektionskomplikationen mit zu berücksichtigen. Liegen z. B. aus dem Unfallhergang schon Hinweise auf die Größenordnung der vom Patienten aufgenommenen Dosis vor, kann dies für die Indikationsstellung zu einem Eingriff sehr wertvoll sein. Grundsätzlich sollten nur dringliche Eingriffe durchgeführt werden. Bei gegebener Indikation sollten diese allerdings möglichst frühzeitig nach dem Trauma durchgeführt werden, bevor die ersten Symptome der akuten Strahlenkrankheit auftreten. Die oft zitierte Regel, dass Operationen innerhalb der ersten 36 Stunden durchzuführen sind, bietet eine Orientierung und muss ggf. an das Machbare angepasst werden. Eine perioperative Infektionsprophylaxe muss sichergestellt werden. Bei stark verschmutzten Wunden und/oder schlechten Durchblutungsverhältnissen ist postoperativ eine Antibiotikabehandlung mit kurativer Zielsetzung weiterzuführen [13].
Die Versorgung einer isolierten radioaktiv kontaminierten Wunde kann im Vordergrund stehen, ohne dass eine vitale Gefährdung des Patienten besteht (z. B. bei Arbeitsunfällen). Die Wunde ist zu reinigen und zu spülen. Fremdkörper sollen soweit möglich entfernt und asserviert werden. Eine Wundausschneidung soll in der Regel nur durchgeführt werden, wenn hierzu eine unfallchirurgische Indikation besteht. Nur bei starker Wundkontamination, die anders nicht beseitigt werden kann, ist eine Exzision zur Reduzierung der radiologischen Aktivität überhaupt in Betracht zu ziehen [14]. Eine messtechnische Kontrolle der Wunde sollte nach der Versorgung durchgeführt werden. Ist dies in dem aufnehmenden Krankenhaus nicht möglich, sollte der Patient im Anschluss in ein Strahlenkompetenzzentrum verlegt werden. Um im Zweifelsfall einer Inkorporation über die Wunde entgegen zu wirken, können Kompressen aufgelegt werden, die mit Diethylentriaminpentaessigsäure (DTPA)-Lösung getränkt sind (25 %-Lösung verwenden, da 1 %-Lösung wenig effektiv) [15].
Weitere Spezifische Maßnahmen im Frühstadium
Auch wenn zunächst der Fokus auf der Beseitigung der vitalen Bedrohung durch das mechanische Trauma liegt, sollten in Hinblick auf die drohende akute Strahlenkrankheit und die Folgen einer Inkorporation von Radionukliden frühzeitig weitere Maßnahmen ergriffen werden. Hierzu gehört zunächst die Kontaktaufnahme mit einem Strahlenkompetenzzentrum zum Abstimmen des weiteren Vorgehens. Bei schwierigen Fragestellungen hat die WHO in Zusammenarbeit mit der International Atomic Energy Agency (IAEA) ein Netz von Kollaborationszentren unter dem Namen „Radiation Emergency Medical Preparedness and Assistance Network“ (REMPAN) aufgestellt.
Aus diagnostischer Sicht sollte versucht werden, bereits am ersten Tag auf Grund klinischer Befunde die vom Patienten aufgenommene Dosis abzuschätzen. Ein bewußtseinsklarer Patient sollte gezielt nach Übelkeit und Erbrechen gefragt werden, da das Auftreten dieser Symptome für eine aufgenommene Dosis von über 1 Gy spricht. Differentialblutbilder sollten wiederholt angefertigt werden: Mit einem Lymphozytenabfall innerhalb der ersten 24 h ist bei einer Dosis über 0,5 Gy zu rechnen. Eine Blutprobe zur Dizenter-Analyse in Lymphozyten sollte frühzeitig abgenommen werden, auch wenn die Ergebnisse erst nach einigen Tagen zu erwarten sind (Empfindlichkeitschwelle ab
0,1 Gy). Besteht der Verdacht, dass ein Patient eine Dosis von über 2 Gy aufgenommen hat, sollte neben der Blutgruppenbestimmung, die vermutlich unmittelbar nach Aufnahme bereits erfolgt ist, eine HLA-Typisierung durchgeführt werden, da zu einem späteren Zeitpunkt mit der Notwendigkeit von Granulozytentransfusionen gerechnet werden muss. Besteht die Möglichkeit der Inkorporation von Radionukliden, sollte eine Ganzkörperzählung vorgesehen und Urin und Faeces zur Ausscheidungsmessung sichergestellt werden. Die Ergebnisse erlauben auf der Grundlage biokinetischer Modelle die interne Dosisbelastung durch die Inkorporation zu berechnen. Hierfür stehen einschlägige Computerprogramme zur Verfügung. Letztlich sollte bei allen weiblichen Patienten im gebärfähigen Alter ein Schwangerschaftstest durchgeführt werden.
Besteht die Möglichkeit einer Inkorporation von Radionukliden, sollte eine Dekorporationstherapie frühzeitig eingeleitet werden [16], da die Effektivität der Behandlung nach Umverteilung des Nuklids in tiefe kinetische Kompartimente abnimmt. Es stellt sich dabei die Frage, ob die Ergebnisse der Ausscheidungsmessungen abgewartet oder a priori mit der Behandlung begonnen werden soll (sog. „precautionary approach“ vs. „urgent approach“) [17]. Die Indikation zur Dekorporationstherapie wird teilweise von den Ergebnissen der Berechnungen zur internen Dosimetrie abhängig gemacht (effektive Dosis < 20 mSv: keine Therapie; 20 - 200 mSv: Therapie in Betracht ziehen; > 200 mSv: Therapie indiziert). Andererseits sind die zur Dekorporation eingesetzten Wirkstoffe gut verträglich, so dass es aus hiesiger Sicht nicht gerechtfertigt erscheint, den Behandlungsbeginn zu verzögern. Waller et al. [18] betonen, dass es keinen anerkannten Standard bezüglich des Behandlungsbeginns gibt, aber keine Zeit besteht, um die genauen Ergebnisse der internen Dosimetrie abzuwarten. Auch das französische Institut für Strahlenschutz und Nukleare Sicherheit empfiehlt bereits bei begründetem Verdacht einer Inkorporation von Radionukliden à priori mit einer Dekorporations-Notfallbehandlung innerhalb von zwei Stunden zu beginnen [15].
Im Rettungsdienst ist davon auszugehen, dass nur Aktivkohle zur Verfügung steht, die bei Ingestion radioaktiver Stoffe bei bewußseinsklaren Patienten eingesetzt werden kann. Die geringere Adsorptionsfähigkeit von Metallen im Vergleich zu zahlreichen Arzneimitteln spricht aus hiesiger Sicht nicht gegen eine Behandlung mit Aktivkohle, da die Bindungskapazität in Abhängigkeit des pH-Werts sehr unterschiedlich ist und von der Dosierung abhängt (empfohlen: 50 g beim Erwachsenen). Zusätzlich können Laxantien zur Beschleunigung der Darmpassage verabreicht werden [16]. Bei Strahlenunfällen wird allerdings häufiger mit einer Inkorporation über die Atemwege oder kontaminierte Wunden zu rechnen sein. Eine gezielte präklinische Arzneimitteltherapie ist hier nicht möglich. Nach Aufnahme im Krankenhaus und ggf. Wiederherstellung der Vitalfunktionen sollten aber spezifische Dekorporationsmaßnahmen eingeleitet werden (Tabelle 6). In Deutschland wird von der Strahlenschutzkommission nach Risikoabwägung empfohlen, bei Patienten über 45 Jahre auf eine Kaliumjodid-Gabe wegen der Möglichkeit einer thyreotoxischen Krise zu verzichten. Nach dringlichen lebenserhaltenden Maßnahmen und ggf. Notoperationen können die Chelatbildner, die per os appliziert werden müssen (Preußisch Blau) beim intubierten Patienten auch über eine Magensonde verabreicht werden, wenn keine Kontraindikation hierzu besteht.
Die Dekorporationstherapie beschleunigt die Elimination des Radionuklids. Dies bedeutet aber auch, dass die Parameter der etablierten biokinetischen Modelle für einzelne Radionuklide, die den Berechnungen zur internen Dosimetrie zu Grunde liegen, nicht mehr zutreffen. Hierfür müssen weiterentwickelte Modelle verwendet werden [19].
Vermeidung einer unkontrollierten Kontaminationsverschleppung
Die externe Kontamination eines Patienten führt bei Einhaltung der oben beschriebenen Basisschutzmaßnahmen nicht zu einer Gefährdung des Behandlungspersonals. Eine Kontamination mit radioaktiven Stoffen, die einem ß-Zerfall unterliegen, kann beim Patienten zu sog. ß-Verbrennungen führen. Auch kann Jod und Tritium über die Haut absorbiert werden und eine externe Kontamination geht grundsätzlich mit einem Inkorporationsrisiko einher. Meistens bleibt eine externe Kontamination für den Patienten aber ohne Folgen und ist damit völlig anders einzuschätzen als z. B. bei Kontakt mit chemischen ätzenden Stoffen. Eine unkontrollierte und im Nachhinein nicht mehr nachvollziehbare Verschleppung radioaktiver Stoffe sollte allerdings vermieden werden.
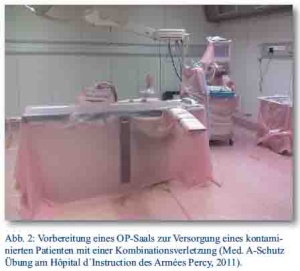
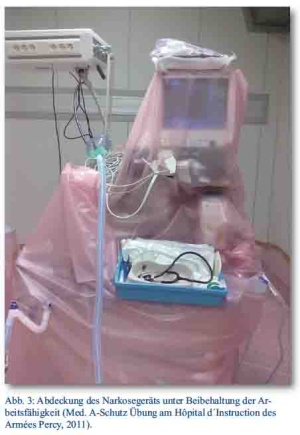
Eine Dekontamination des Patienten am Einsatzort durch Entkleiden und Abspülen ist anzustreben, wenn keine dringlichen medizinischen Maßnahmen indiziert sind. Muss ein extern kontaminierter Patient im Rettungswagen transportiert werden, sollte eine Plastikplane unter die Trage und neben die Trage gelegt werden. Der Patient sollte für den Transport und bei der Aufnahme ins Krankenhaus mit Tüchern abgedeckt werden. Das aufnehmende Krankenhaus ist über die radioaktive Kontamination des Patienten vorab zu informieren und der Eingang zum Krankenhaus zu erfragen. Grundsätzlich sind beim Transport kontaminierter Patienten immer die gleichen Wege zu nehmen und diese möglichst kurz zu wählen. Behandlungsräume, in denen kontaminierte Patienten behandelt werden, auch Operationssäle einschließlich OP-Tisch und Narkosegeräte sollten mit Plastikfolie so abgedeckt werden, dass damit die Funktions- und Arbeitsfähigkeit erhalten bleibt (Abb. 2, 3 und 4). Abfälle sind gesondert zu lagern und zu entsorgen. Nach Abschluss einer dringlichen Behandlung muss der Patient dekontaminiert und der Dekontaminationserfolg messtechnisch kontrolliert werden, bevor er innerhalb des Krankenhauses über einen kontaminationsfreien Weg verlegt wird. Die Grenzen vom potenziell kontaminierten zum reinen Bereich müssen eindeutig erkennbar sein, z. B. durch das Anbringen von Klebestreifen. Auch das behandelnde Personal und die genutzten Räumlichkeiten müssen im Anschluss auf Kontaminationsfreiheit überprüft und ggf. dekontaminiert werden.
Fazit
Patienten mit Kombinationsverletzungen stellen für alle Beteiligten von den technischen Einsatzkräften und Erstrettern über die gesamte Rettungskette und die klinische Notfallversorgung bis zur endgültigen Behandlung eine besondere medizinische und organisatorische Herausforderung dar. Von entscheidender Bedeutung ist eine Prioritäten-orientierte Versorgung, die insbesondere Kenntnisse zum zeitlichen Ablauf der akuten Strahlenkrankheit voraussetzt, sowie die frühzeitige interdisziplinäre Abstimmung und Zusammenarbeit zwischen den verschiedenen beteiligten Fachdisziplinen.
Literatur
- Ziegler A, Leitha T, Kettler K: Gesamtstaatlicher Interventionsplan für radiologische Notstandssituationen Teil 6. Notfallplan Medizinische Diagnostik und Therapie. Gesamtkoordination: Bundesministerium für Land- und Forstwirtschaft, Umwelt und Wasserwirtschaft. Wien 2011.
- Edsall K: Radiological and nuclear incidents and terrorism. In Walter FG (Ed.): Advanced Hazmat Life Support (AHLS) Provider Manual. University of Arizona Emergency Medicine Research Center & American Academy of Clinical Toxicology, 2003.
- Neitzel C, Ladehof K: Taktische Medizin. Notfallmedizin und Einsatzmedizin. Springer, Berlin Heidelberg New York 2012.
- Rump AFE, Kähler W, Molz K: NBC-ROTA (Release Other Than Attack): Eine unterschätzte Gefahr bei Auslandseinsätzen. Wehrmed Mschr 2007; 51(8): 228-234.
- Weickhardt U: Der Strahlenunfall. Informationsschrift zur Behandlung von Strahlenverletzten. Schweizerische Unfallversicherungsanstalt Arbeitsmedizin. Luzern, 2001.
- Ziegler A: Hospital Preparedness for Contaminated Patients in Austria. A Survey with a Proposed New Evaluation Tool, Dissertation for the MSc in Risk, Crisis and Disaster Management, University of Leicester 2006.
- Rump AFE: Gift-, Chemie- und Brandunfälle. Toxikologie für Rettungsdienst, Feuerwehr und Katastrophenschutz. Schattauer Verlag, Stuttgart 1999.
- BUMED: Initial Management of Irradiated or Radioactively Contaminated Personnel, Department of the Navy, Bureau of Medicine and Surgery (BUMED), BUMEDINST 6470.10B, Washington DC, 2003.
- IAEA (International Atomic Energy Agency): Manual for First Responders to a Radiological Emergency, Emergency Preparedness and Response EPR-FIRST RESPONDERS (2006), IAEA, Wien, 2006.
- NAEMT (National Association of Emergency Medical Technicians)(Hrsg): Präklinisches Traumamanagement. Das PHTLS-Konzep. Elsevier, Urban & Fischer Verlag, München 2012.
- Rump AFE: Cyanid-Intoxikationen. Notfall Rettungsmed 2013: 16: 382-388.
- Flynn DF, Goans RE: Triage and treatment of radiation and combined-injury mass casualties. In: Lenhart ME (Ed. In Chief) and Mickelson AB (Sen. Ed.): Medical consequences of radiological and nuclear weapons. Office of the Surgeon General United States Army, Falls Church, Virginia and Borden Institute, Fort Detrick, Maryland, 2012. S. 39-71.
- Rump AFE: L´usage préhospitalier d´antibiotiques en milieu militaire. Ann Fr Anesth Rea 2012: 31(3): 232-238.
- 14. Hormann V, Fischer H: Materialsammlung zur internen Radiodekontamination von Personen. Vorhaben-Nr. 0046/07/BMS (UFOPLAN). Ressortforschungsberichte zur kerntechnischen Sicherheit und zum Strahlenschutz (BfS-RESFOR-18/09, urn:nbn:de:0221-2009082147), Salzgitter 2009.
- Blanc J , Bourguignon M , Carli P , Carosella E , Challeton de Vathaire C, Court L, Ducousso R, Facon A, Fleutot JB, Goldstein P, Gourmelon P, Herbelet G, Kolodié H, Lallemand J, Martin JC, Menthonnex P, Masse R, Origny S, Pasnon J, Peton Klein D, Rougy C , Schoulz D , Romet G, Telion C, Vrousos C: Intervention médicale en cas d´évènement nucléaire ou radiologique. Guide National, version V 2.6. Conseil Scientifique de l´Office de Protection contre les Rayonnements Ionisants (OPRI), 2002.
- Frenzel N, Pieper B, Abend M: Antidottherapie nach Radionuklid-Inkorporation bei radiologischen Bedrohungsszenarien. Wehrmed Mschr 2009; 53: 301-305.
- Ménétrier F, Grappin L, Raynaud P, Courtay C, Wood R, Joussineau S, List V, Stradling GN, Taylor DM, Bérard Ph, Morcillo MA, Rencova J: Treatment of accidental intakes of plutonium and americium: Guidance notes. Applied Radiation and Isotopes 2005; 62: 829-846.
- Waller EA, Stodilka RZ, Leach K, Prud´homme-Laloude L: Literature survey on decorporation of radionuclides from the human body. Technical Memorandum 2002-042. Defence Research and Development Canada – Ottawa 2002.
- Breustedt B, Schimmelpfeng J, Zugenmeier K, Polig E, List V, Urban M: Entwicklung biokinetischer Modelle zur Beschreibung der Wirkung von DTPA in Hinblick auf die Diagnostik und Therapie bei Inkorporation von Plutonium, und anderen Transuranen. Forschungsbericht FZKA-BWPLUS Förderkennzeichen BWT 24008. Forschungszentrum Karlsruhe, Hauptabteilung Sicherheit und Medizinische Abteilung, 2008.
Bildquellen: Flottillenarzt Priv-.Doz. Dr. Rump
Datum: 01.07.2014
Quelle: Wehrmedizinische Monatsschrift 2014/5