MODERNE UROLOGISCHE STEINTHERAPIE IM EINSATZ
Modern urological therapy of calculi during deployment
Aus der Klinik für Urologie (Kommissarisch Leitender Arzt: Oberfeldarzt S. Höchel) des Bundeswehrkrankenhauses Berlin (Chefarzt: Admiralarzt Dr. med. W. Titius, MBA)
Dirk Reitzel
WMM, 58. Jahrgang (Ausgabe 3/2014; S. 86-909
Zusammenfassung
Eine durch einen Ureterstein bedingte Kolik führt nicht nur zum Ausfall eines einzelnen Soldaten, sondern dadurch auch zur Schwächung der sich im Einsatz befindlichen Einheit. Die schnelle Wiederherstellung der Einsatzfähigkeit macht eine effektive symptomatische und kausale Therapie im Einsatzland erforderlich.
Zu den häufigsten interventionell-operativen Maßnahmen, die der Urologe im Einsatz zu leisten hat, zählt die Versorgung der durch eine Ureterolithiasis bedingten Kolik. Dieser Artikel soll einen Überblick über die adäquaten Optionen der Steintherapie des Urologen im Einsatz aufzeigen.
Schlüsselwörter: Ureterolithiasis, Nierenkolik, Medikamentöse expulsive Therapie, Ureterorenoskopie , Lithotripsie
Summary
A renal colic caused by an ureteral stone doesn´t only lead to a sudden failure of a single soldier but can consequently lead to an impairment of the deployed unit. The fast restoration of operational capability requires an effective symptomatic and causal therapy in the operational area. The treatment of a colic caused by ureterolithiasis is one of the most frequent common interventional operational measures of an urologist on deployment. This article aims to give an overview of the appropriate options of urological stone therapy during deployments.
Keywords: Ureterolithiasis, renal colic, medical expulsive therapy, ureterorenoscopy, lithotripsy
Einleitung
Die Prävalenz der Urolithiasis liegt in Deutschland bei 4,7 %. Die Zahl der Neuerkrankungen verdreifachte sich in zehn Jahren bis ins Jahr 2000 von 0,54 auf 1,47 % [1]. Wir sprechen somit von einer Volkskrankheit mit weltweit weiterhin zunehmender Tendenz.
Natürlich gehört der junge, sportlich trainierte Soldat nicht zu den klassischen Steinbildnern, aber aus dem amerikanischen Irakeinsatz wurde beispielsweise eine Rate von 8 % kolikbedingter Aufnahmen in einem Feldlazarett berichtet [2]. Gerade der Einsatz in heißen und ariden Klimaregionen kann bei zu geringer Flüssigkeitszufuhr zur Steinbildung führen. Hierbei kommt es unter anderem bekanntermaßen zu einer Konzentrierung und dadurch zur Übersättigung des Urins mit lithogenen Substanzen. Die eigentlich obligatorische Flüssigkeitszufuhr kann durch Stresssituationen, die Notwendigkeit zum häufigeren Urinieren und andere Faktoren gemindert sein. Eine stärker protein- und salzhaltige Ernährung kann eine Steinbildung ebenfalls unterstützen [2].
Eine amerikanische Studie untersuchte die Zeit bis zur Bildung von symptomatischen Steinen unter Einsatzbedingungen bei zivil und militärisch stationiertem Personal in Südwestasien und konnte zeigen, dass diese im Durchschnitt bei 93 Tagen lag [4]. Somit ist es durchaus möglich, dass klimatischen Bedingungen auch bei deutschen Soldaten durch die angeführten Faktoren und der Einsatzlänge zu einer Steinbildung und möglicher konsekutiver Koliksymptomatik führen können. In diesem Artikel geht es primär um die Steintherapie im Einsatz und somit nicht um die Therapie von asymptomatischen Nierensteinen. Folglich werden auch weitere Therapieverfahren wie die Extrakorporale Stoßwellenlithotripsie (ESWL) und die perkutane Nephrolitholapaxie (PNL) im Wesentlichen nicht weiter erwähnt, da sie keine primäre Einsatzrelevanz haben. Im Mittelpunkt steht die symptomatische und kausale Therapie der durch Harnleiterkonkremente verursachten Kolik zur schnellstmöglichen Wiederherstellung der Einsatzfähigkeit des Soldaten.
Diagnostik
Die Diagnostik der Harnleiterkolik umfasst grundsätzlich nach entsprechender Anamnese die klinische Untersuchung, Labor, Sonographie und bei sich verfestigendem Verdacht eine native “Low-Dose”-Computertomographie.
Das klinische Bild einer Kolik ist gekennzeichnet durch oftmals sehr starke und krampfartige Schmerzen, die temporär aussetzen, aber auch kontinuierlich sein können. Je nach Lokalisation des Konkrements kommt es zu einer typischen Schmerzausstrahlung in die Flanke, den Ober-, Mittel-, Unterbauch oder in die Leistenregion mit Ausstrahlung bis in Skrotum / Labien oder Penisspitze. Distale, respektive intramurale Konkremente können zu vermehrtem Harndrang und Pollakisurie führen. Die Heftigkeit der Koliksymptomatik lässt jedoch nicht auf die Größe des Konkrements schließen. Typisch für den Kolikpatienten ist eine gewisse motorische Unruhe. Vegetative Mitreaktionen sind Schweißausbrüche, Übelkeit und Erbrechen (50 % aller Kolikpatienten) und möglicherweise eine reflektorische intestinale Paralyse bis hin zum Ileus.
Die Laboruntersuchungen sollten folgende Parameter umfassen: Urin (Urinstatus /-sediment und Urinkultur (Mittelstrahl-Urin)) und Blut (Kleines Blutbild, Kreatinin, Harnstoff, Elektrolyte (Kalium, Kalzium, Harnsäure) C-reaktives Protein (CRP), Gerinnungswerte).
Auch wenn man bei einer Kolik sehr häufig eine Mikrohämaturie findet, schließt ein Fehlen dieser eine Ureterolithiasis nicht aus. Eine Erhöhung der Retentionsparameter eröffnet das Ausmaß der Nierenfunktionsbeeinträchtigung als Folge der Harnstauungssituation. Eine deutliche Leukozytose und CRP-Erhöhung mit oder ohne Leukozyturie weisen auf eine die Situation komplizierende Infektsituation hin. Kalzium und vor allem Harnsäure sowie der Urin-ph-Wert können wegweisend hinsichtlich der Steinzusammensetzung und damit weiterer Therapieoptionen sein.
Neben der klinischen Untersuchung mit klassischem Flankenklopfschmerz ist eine der wichtigsten, einfachsten und schnellsten Untersuchungen die Sonographie der Nieren. Als Ausdruck der Harnabflussstörung ist in den meisten Fällen eine hypodense, finger- oder knospenförmige Aufspreizung des zentralen Reflexbandes der Niere bzw. des Nierenbeckenkelchsystems leicht zu erkennen. Zudem lassen sich akzessorische Konkremente in den Nierenkelchen und auch im Nierenbecken sowie im pyeloureteralen Übergang und bei voller Blase auch intramural erkennen. Steine im Ureter selbst lassen sich beim Erwachsenen sonographisch nicht darstellen.
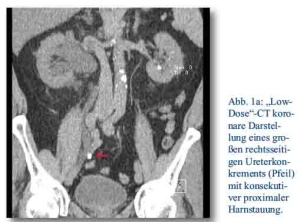
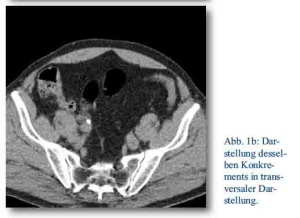
Ist in Zusammenschau der klinischen Symptomatik und der Sonographie die Diagnose einer Ureterolithiasis naheliegend, sollte eine native „Low-Dose“-Computertomographie zur Sicherung des Konkrements durchgeführt werden (s. Abb. 1a und 1b). Diese hat die Röntgen-Abdomen-Leeraufnahme mit konsekutivem Kontrastmittel-Ausscheidungsurogramm (AUG) vollkommen verdrängt. Aufgrund höherer Sensitivität und Spezifität bei im Vergleich relativ niedriger Strahlenbelastung ist sie dem AUG überlegen (Low-Dose-CT: 0,97 -1,9 mSv, AUG 1,3 – 3.5 mSV, konventionelle Abdomen-Leeraufnahme 0,5 – 1mSv) [5], sieht man einmal von einer zeitlich-funktionellen Aussage bezüglich des Hohlsystems und einer direkten Unterscheidung zwischen röntgendichten und nicht-röntgendichten Konkrementen, wie zum Beispiel Harnsäuresteinen, ab. Die bereits in einigen Bundeswehrkrankenhäusern eingeführten modernen „Dual-Energy“-Computertomographiegeräte (nicht im Einsatz) können aber auch selbst diese Unterschiede bereits farblich darstellen [6].
Therapie der Kolik
Das medikamentöse Konzept der Gabe von Butylscopolamin (Buscopan®) und Novaminsulfon, wie es noch bis vor Kurzem praktiziert wurde, ist anachronistisch und obsolet, da nicht mehr leitliniengerecht - zumal Novaminsulfon für diese Indikation heutzutage nur noch bei Versagen anderer Analgetika zugelassen ist.
Die leitliniengerechte Therapie sieht die Gabe von nichtsteroidalen Antiphlogistika (NSAP) vor. Orale Medikamente beim Kolikpatienten sind aufgrund einer möglichen konkomitanten Übelkeit und Erbrechen eher ungeeignet. Es bietet sich hier die intravenöse Gabe von 50 mg Dexketoprofen (Sympal® injekt) oder auch Ibuprofen als Suppositorien an. Bei ungenügender Analgesie empfehlen wir die Gabe von Piritramid (Dipidolor®). Die Applikation von Pethidin (Dolantin®) wird von den Leitlinien nicht empfohlen. Auch Tramadol sollte in der medikamentösen Koliktherapie nicht verwendet werden, um eine Steigerung der Analgesie durch potentere Opiate nicht zu limitieren.
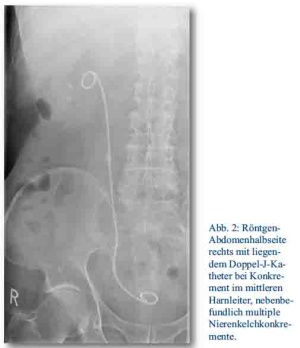
Eine übermäßige Hydratation sollte unter allen Umständen vermieden werden. Bei fraglichem Nutzen beeinflusst sie die Schmerzsituation des Patienten negativ durch die vermehrte Urinproduktion mit konsekutiver Druckerhöhung im Nierenbeckenhohlsystem und kann im schlimmsten Fall zu einer Fornixruptur führen. Nur bei vermehrtem Erbrechen sollte eine adäquate Flüssigkeitssubstitution erfolgen. Bei nicht erfolgreicher medikamentöser Koliktherapie ist eine Harnableitung der Niere, z. B. durch Einlage eines Doppel-J-Katheters erforderlich (s. Abb. 2). In Folge der Distension des Nierenbeckenhohlsystems durch das obstruierende Konkrement und den Urinaufstau kommt es durch einen komplexen pathophysiologischen Mechanismus zur Auslösung hyperperistaltischer Wellen im Ureter, die vom Nierenbecken ausgehen [7]. Die Einlage eines Doppel-J-Katheters führt neben der Entlastung des Hohlsystems zu einer Aufhebung dieser Peristaltik und zu einer passiven Dilatation des Ureters mit Sistieren der Kolikschmerzen.
Konservative Steintherapie, MET („medical expulsive therapy“)
Bei Steinen mit einer Größe <1cm kann, falls keine Indikation zur sofortigen Steinentfernung oder Harnableitung besteht, auch ein abwartendes Vorgehen gewählt werden. Durch eine MET („medical expulsive therapy“) wird die Steinpassage erleichtert und Koliken können vermieden werden. Geht man davon aus, dass etwa 95 % aller Steine unabhängig von ihrer Lokalisation mit einem Durchmesser von <4 mm nach ca. 40 Tagen abgegangen sind [8], so mag dies bei Beschwerdefreiheit unter Nicht-Einsatzbedingungen akzeptabel sein, nicht aber für den im Einsatz erkrankten Soldaten. Wichtig für die Entscheidung eines konservativen Vorgehens sind in diesem Zusammenhang neben der Steingröße natürlich auch die Lokalisation und ein kontinuierlicher, zügiger Abgangsprogress. Insbesondere bei kleinen Steinen im mittleren und distalen Harnleiter, kann ein konservatives Vorgehen in Betracht gezogen werden. Das hierbei verwendete Therapieschema sieht primär die Gabe von Tamsulosin 1 x 0,4 mg („off-label use“, aber gem. Guidelines der European Association of Urology (EAU)[5]) und von Methylprednisolon 2x4 mg vor. Der Effekt von Methylprednisolon (antiödematöse Wirkung auf das Urothel) ist dabei aber eher als marginal einzuschätzen. Alpha-Blocker, wie z. B. Tamsulosin, und wenn auch in geringerem Maße Kalziumkanalblocker verbessern nicht nur die Steinpassage, sondern vermeiden auch das erneute Auftreten von Koliken. Die MET reduziert somit auch die Notwendigkeit von Analgetika. Bei etwaig erneut auftretenden Kolikschmerzen können zusätzlich nichtsteroidale Antiphlogistika (NSAP) als Analgetika, beispielsweise Diclofenac unter gastraler Protektion oder Ibuprofen, unter Beachtung der Retentionsparameter, verabreicht werden. Eine Verlaufskontrolle kann indirekt per Ultraschall (Abnahme des Harnstaus oder Entstauung der Niere) oder durch eine konventionelle Röntgenaufnahme (Abdomenhalbseite) erfolgen. Über ein Urinsieb, das bei jeder Miktion durch den Patienten Anwendung finden sollte, kann das Konkrement aufgefangen werden.
Limitierende Faktoren für ein konservatives Vorgehen auch bei kleinen Steinen sind nicht kupierbare Koliken bzw. Beschwerden des Patienten, eine ausgeprägte Erhöhung der Retentionsparameter bei entsprechender Harnstauungssituation, eine Erhöhung der serologischen Infektparameter mit oder ohne bestehendem Harnwegsinfekt in der Urindiagnostik sowie natürlich der Faktor Zeit. Insbesondere bei Steinen mit einer niedrigen Abgangswahrscheinlichkeit sollte baldmöglichst eine interventionelle Therapie erfolgen, um ein mögliches Therapieintervall im Einsatz zu verkürzen. Aber auch bei kleineren Steinen sollte der Entschluss zu einem invasiven Vorgehens mit ureterorenoskopische Steinbergung oder Lithotripsie, auch in Hinblick auf eine schnelle Wiederherstellung der Einsatzfähigkeit des Soldaten, unter leitlinienkonformer Vorgehensweise im Einsatz großzügiger gestellt werden, zumal auch unter Nicht-Einsatzbedingungen und im zivilen Bereich heutzutage eine Tendenz zur schnellen (endoskopischen) Versorgung zu beobachten ist [9]. Dass unter Einsatzbedingungen auch Therapievarianten praktikabel sind, zeigte eine Veröffentlichung von Rozanski [2], in der im Irakkrieg („Operation Iraqi Freedom“) neben der medikamentösen Therapie von Harnsteinkoliken auch die Versorgung mittels Doppel-J-Katheter als therapeutische Maßnahme bei nicht vorhandenem Ureteroskopie-Equipment beschrieben wird. In einem ausgewählten Patientengut (singuläres Konkrement, < 8 mm) wurden fadenarmierte Doppel-J-Katheter eingelegt, die es den Soldaten ermöglichten, im Kampfgebiet zu verbleiben. Nach 11 - 14 Tagen wurde der Doppel-J-Katheter über den im Meatus befindlichen Faden vorsichtig entfernt und ein Spontanabgang des Konkrements innerhalb von 72 Stunden beobachtet.
Interventionelle Steintherapie
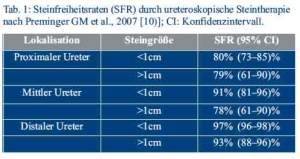
Die interventionellen Therapieoptionen von Uretersteinen sind die Extrakorporale Stoßwellenlithotripsie (ESWL) und die Ureterorenoskopie (URS). War bis vor kurzem die ESWL bei proximalen Harnleitersteinen der invasiveren URS überlegen, so werden nun im Zeitalter der Laserlithotripsien bessere Steinfreiheitsraten bei proximalen Steinen >1cm erzielt, nicht jedoch bei Steinen kleiner 1cm. Für Uretersteine im mittleren und unteren Drittel ist die Ureterorenoskopie das Mittel der Wahl [10] (s. Tab.1).
Neben der Doppel-J-Kathetereinlage als primär temporäre oder aufgrund persistierender Schmerzen trotz adäquater Analgesie durchgeführte Versorgung kann durchaus auch eine direkte Steinentfernung angestrebt werden. Weitere Indikationen für eine Doppel-J-Kathetereinlage sind die persistierende Obstruktion und Harnstauung bei Einzelniere oder vorbekannter Niereninsuffizienz [7], was bei Soldaten im Einsatz ja eher nicht der Fall sein wird. Die präinterventionelle Einlage eines Doppel-J-Katheters für 3 - 7 Tage, ein sogenanntes „Pre-Stenting“, kann erfahrungsgemäß die ureterorenoskopische Steinextraktion durch die Relaxierung mit dadurch bedingter Erweiterung des Ureters und des Ostiums erleichtern. Je nach Steingröße und -lage kann aber auch eine URS durchaus sicher und effizient primär als „Notfall“-URS erfolgen [11, 12]. Die Indikation zur Lithotomie bei Uretersteinen, offen chirurgisch oder laparoskopisch, bleibt heutzutage nur noch Einzelfällen bei gleichzeitig notwendigen anatomischen Korrekturen vorbehalten [9].
Durchführung der Ureterorenoskopie (URS):
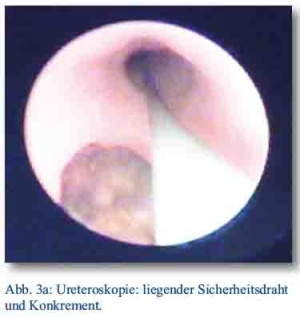
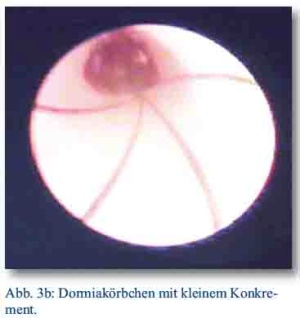
Die Durchführung der ureterorenoskopischen Steintherapie erfolgt im Einsatz in Mazar-e-Sharif mit einem semirigiden Ureterorenoskop. Moderne semirigide Ureterorenoskope haben heutzutage nur noch einen circa 6 - 10,5 Charr. Außendurchmesser, besitzen eine fiberoptische Lichtzuführung, einen Arbeits- und Irrigationskanal (s. Abb. 4a). Die optische Übertragung erfolgt per Kamera auf einen Monitor. Der Eingriff wird meist in Allgemeinnarkose oder auch Spinalanästhesie durchgeführt. Eine intraoperative Antibiose wird gemäß der Leitlinie empfohlen [5]. Die Lagerung des Patienten erfolgt in Steinschnittlage. Bei einem kleinen Stein kann die direkte Steinbergung durch ein Fangkörbchen, durchgeführt werden. Bei größeren Steinen wird die Steinzertrümmerung (Lithotripsie) über eine Lithotripsiesonde erforderlich. Eine intrakorporale Lithotripsie kann grundsätzlich elektrohydraulisch, mittels Ultraschall, pneumatisch oder durch Laser erfolgen [13]. Im Einsatz befindet sich der „Stonebreaker™“ der Firma Cook (s. Abb. 4b). In diesem kleinen mobilen Gerät wird über eine CO2-Hochdruck-Kartusche eine Stoßwelle durch den Stein erzeugt. Die so entstandenen Fragmente können dann geborgen werden. Bei sehr großen Steinen und auch komplizierter Fragmentbergung kann ein sogenanntes „Smash-and-Go“ Verfahren durchgeführt werden. Primäres Ziel bleibt dennoch die sofortige primäre Steinfreiheit. Limitierend für die erfolgreiche Ureteroskopie sind die Sichtverhältnisse, die durch ödematöse oder entzündliche Veränderungen der Ureterschleimhaut mit konsekutiven Blutungen oder auch ein sehr prominentes Steinbett deutlich beeinträchtigt werden können.
Je nach Dauer des Eingriffs oder Mazeration der Schleimhaut kann die Einlage eines Doppel-J-katheters erfolgen. Zwingend erforderlich ist sie nicht und sollte aufgrund der damit verbundenen möglichen Morbidität nicht routinemäßig erfolgen [5]. Bei kleinen Konkrementen und komplikationsloser URS kann auf eine Doppel-J-Katheter-Einlage verzichtet werden [8]. Empfohlen wird sie bei einer OP-Dauer über 45 Minuten, bilateralen Eingriffen, Strikturen, proximaler Steinlokalisation und bei Restkonkrementen -auch in Vorbereitung auf einen möglichen Zweiteingriff -, aber auch bei vorbestehender Niereninsuffizienz oder Einzelniere. Erforderlich ist sie bei starken Schleimhautblutungen und Verdacht auf eine bzw. mittels Kontrastmittelgabe bestätigter Perforation [9, 10].
Doppel-J-Katheterbeschwerden äußern sich durch Flankenschmerzen, Blasenschmerzen und -krämpfe, Pollakisurie und Hämaturie. Sie können durch die Gabe eines Alphablockers gelindert werden [14].
Bei ansonsten unkomplizierter URS kann der Doppel-J-katheter nach 3 - 7 Tagen gezogen werden, bei einer Perforation sollte er für mindestens 4 - 6 Wochen, je nach Läsion auch länger, belassen werden. Genaue Daten über die notwendige Verweildauer bei entsprechenden Indikationen gibt es allerdings nicht. Gelingt bei einem großen Konkrement keine vollständige Extraktion aller Fragmente, so verbessert auch hier die MET den Abgang kleiner Restfragmente [5]. Am ersten postoperativen Tag erfolgt eine Röntgenkontrolle (Abdomenhalbseite) zum Ausschluss möglicher Restkonkremente. Wurde auf eine interventionelle Doppel-J-Katheteranlage verzichtet, sollte mindestens zum Ausschluss einer Stauungssituation eine sonographische Kontrolle der entsprechenden Niere durchgeführt werden.
Kontraindikationen der URS
Liegt eine Hydronephrose mit serologischen Infektzeichen bzw. ein fieberhafter Harnwegsinfekt vor, ist eine ureterorenoskopische Steinsanierung unabhängig von der Steingröße kontraindiziert und eine sofortige Harnableitung mittels transurethraler Einlage eines Doppel-J-Katheters erforderlich. Alternativ kann auch eine sonographisch gestützte perkutane Einlage eines Nierenfistelkatheters erfolgen. Beide Vorgehensweisen werden derzeit als adäquat angesehen [5] und stehen im Einsatz zur Verfügung. Im Vordergrund steht die Dekompression des Hohlsystems zwecks Infektsanierung. Nur bei suffizienter Ableitung kann eine entsprechende Antibiotikatherapie effizient sein. Eine endgültige Steinsanierung erfolgt erst nach abgeschlossener Therapie der Infektsituation, bei vorangegangener Sepsis sinnvollerweise dann erst nach Repatriierung.
Komplikationen der Ureterorenoskopie
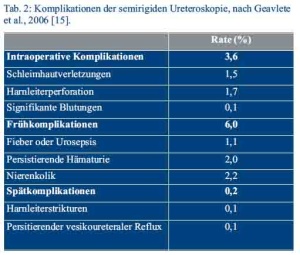
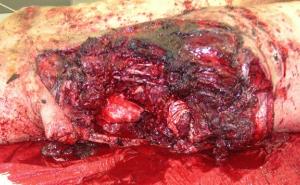
Die Komplikationsrate der URS wird derzeit mit 25 % angegeben [5]. Schwerwiegende Komplikationen wie ein kompletter Harnleiterabriss treten bei endoskopisch erfahrenen Urologen in weniger als 1 % der Fälle auf [15] und müssen in fast allen Fällen offen chirurgisch versorgt werden (s. Tab. 2). Eine Ureteravulsion entsteht beispielsweise durch zu starken Zug bei zu großem Stein in einem Steinfangkörbchen. Typischerweise kommt es hier eher zu einem Abriss im proximalen Ureteranteil bzw. pyeloureteralen Übergang. Aber auch Avulsionen im distalen Ureteranteil sind bei Verwendung von Ureterorenoskopen mit großem Außendurchmesser und forciertem Vorschub des Geräts möglich. Je nach Lokalisation erfolgt die offene Versorgung durch eine Ureterozystoneostomie mittels „Psoas“- oder „Boari-Hitch“-Plastik oder bei einem hohen Harnleiterabriss durch eine Nierenbeckenplastik [16]. Aufgrund einer möglichen Schleimhautdenudierung des Ureters durch das Ureterorenoskop und erhöhter Strikturraten werden End-zu-End-Anastomosen selten durchgeführt [13].
Diskussion und Schlussfolgerung
Ist die Bezeichnung „modern“ im Zusammenhang mit dem Einsatz kritisch zu sehen? Eine moderne Steintherapie, insbesondere bei der für den Einsatz relevanten Harnleiterkolik, zeichnet sich durch eine schnelle Steinfreiheit bei gleichzeitig geringer Morbidität aus. Die semirigide Ureterorenoskopie mit Ureterorenoskopen der neueren Generation und Monitorübertragung in Kombination mit einem suffizienten pneumatisch, also ballistisch betriebenen Lithotripter ist für den Einsatz vollkommen ausreichend und kann als modern betrachtet werden. Sie ist in den Händen des erfahrenen Urologen eine schnelle, sichere und komplikationsarme Option der Wiederherstellung der Einsatzfähigkeit des Soldaten. Die Frage der Sinnhaftigkeit eines Lasers unter Einsatzbedingungen muss von der primären Lokalisation kolikverursachender Konkremente, nämlich im Harnleiter, abhängig gemacht werden. Die flexible Ureterorenoskopie mit Laserlithotripsie wird in Europa mit wenigen Ausnahmen hauptsächlich bei Steinen im Nierenbeckenhohlsystem angewendet und ist somit primär nicht einsatzrelevant, ebenso wie die Therapie von Nierensteinen durch ESWL und perkutane Nephrotlitholapaxie (PNL).
Sämtliche modernen Therapiemöglichkeiten der Urolithiasis, von der flexiblen Ureterorenoskopie mittels Laser-Lithotripsie bis hin zur PNL mit sehr kleinen Schaftdurchmessern des PNL-Sets (Mini-PNL), können im Rahmen der urologischen Fähigkeiten in der Bundeswehr vorgehalten werden. Ebenso besteht die Möglichkeit der Extrakorporalen Stoßwellenlithotripsie zur Steinbehandlung mittels modernen Lithotriptern mit sonographischer oder radiologischer Steinortung und konsekutiver virtueller Steineinstellung. Somit stehen neben einer modernen Interventionsoption im Einsatz hervorragende Versorgungsmöglichkeiten auf höchstem Niveau im Heimatland bezüglich einer endgültigen Steintherapie bei beispielsweise zu großer Steinlast zur Verfügung.
Literaturverzeichnis
- Hesse A, Brandle E, Wilbert D, et al. Study on the prevalence and incidence of urolithiasis in Germany comparing the years 1979 vs. 2000. Eur Urol 2003: 44: 709–713
- Rozanski TA, Edmondson JM: Treatment of Urinary Calculi in the Combat Zone. Military Medicine, Volume 170, Number 6, June 2005, pp. 460-461(2)
- Strope SA, Wolf JS Jr, Hollenbeck BK: Changes in gender distribution of urinary stone disease. J Urol. 2010; 75:543 -546.
- Evans K, Costabile RA. Time to development of symptomatic urinary calculi in a highrisk environment. J Urol 2005; 173:858-61.
- Türk C, Knoll T, Petrik A, Sarica K, Skolarikos A, Straub M, EAU Guidelines on Urolithiasis, Update 2013: http://www.uroweb.org/guidelines/online-guidelines
- Strittmatter F, Gratzke C, Graser A, Stief CG, Johnson TRC: Bildgebung zur Diagnostik der Urolithiasis einschließlich Dual-Energy-CT. Der Urologe 2013; 52:4, 541-545.
- Canda AE, Turna B, Cinar GM, Nazli O (2007). Physiology and Pharmacology of the Human Ureter: Basis for Current and Future Treatments. Urol Int 78:289-298.
- Miller OF, Kane CJ: Time to stone passage for observed ureteral calculi: a guide for patient education. J Urol 1999 Sep;162(3 Pt 1):688-90; discussion 690-1
Bildquellen:
Abb. 1a, 1b und 2: CT und Röntgenbilder: Abt. Radiologie, Bundeswehrkrankenhaus Berlin
Abb 3a und 3b: Oberfeldarzt D. Reitzel, Bundeswehrkrankenhaus Berlin
Abb. 4a: mit freundlicher Genehmigung der Fa. Wolf
Abb. 4b: mit freundlicher Genehmigung der Fa. Cook
Interessenkonflikt
Der Autor erklärt, dass kein Interessenkonflikt im Sinne der Richtlinien des International Committee of Medical Journal Editors besteht.
Datum: 12.05.2014
Quelle:
Wehrmedizinische Monatsschrift 2014/3
Wehrmedizinische Monatsschrift 2014/3