DIE HYPERBARE SAUERSTOFFTHERAPIE ALS EINE WIRKSAME BEHANDLUNGSOPTION DES AKUTEN IDIOPATHISCHEN SENSORINEURALEN HÖRVERLUSTES
Application of hyperbaric oxygen as one option for efficient treatment of sudden sensorineural heraing loss
Aus der Abteilung Tauch- und Überdruckmedizin¹ (LtdArzt: Flottenarzt Dr. V. Warninghoff) des Schifffahrtmedizinischen Institutes der Marine (Leiter: Flottenarzt Dr. S. Neidhardt) und der Abteilung Hals-, Nasen- und Ohrenheilkunde² (Leiter: Flottenarzt Dr. M. Pohl) des Bundeswehrkrankenhauses Hamburg (Chefarzt: Generalarzt Dr. J. Hoitz).
Hans-Georg Fischer¹, Thorsten Zehlicke², Michael Pohl², Volker Warninghoff¹
WMM, 58. Jahrgang (Ausgabe 1/2014: S. 9-14)
Zusammenfassung
Hintergrund: Der akute idiopathische sensorineurale Hörverlust (ISSNHL) ist eine häufige Ursache bleibender Hörverluste, welcher die Lebensqualität entscheidend einschränken kann.
Gegenwärtig werden überwiegend lokale Durchblutungsstörungen mit hypoxischen Schäden des Cortiorgans als Ursache diskutiert. Die Hyperbare Sauerstofftherapie (HBO) könnte diese akute Mangelversorgung des Innenohres mindern und eine Hörverbesserung bewirken.
Methoden: Geltende deutsche und amerikanische HNO-Leitlinien unter Berücksichtigung der aktuellen Metaanalysen der Cochrane Collaboration und eigener Erfahrungen wurden hierfür ausgewertet.
Ergebnisse: Dargestellt und diskutiert werden Therapieoptionen hinsichtlich Empfehlung, Anwendung, Wirksamkeit und Risiko.
Schlussfolgerungen: Neben der lokalen und systemischen Glukokortikoidgabe stellt die HBO eine Therapie mit nachweisbarer Wirksamkeit dar. Dabei hängt der Behandlungserfolg entscheidend vom Zeitpunkt des Therapiebeginns ab, welcher innerhalb der ersten zwei Wochen erfolgen sollte.
Schlagworte: Akuter idiopathischer sensorineuraler Hörverlust, ISSNHL, Hörsturz, Hyperbare Sauerstofftherapie, Innenohr
Summary
Background: The idiopathic sudden sensorineural hearing loss (ISSNHL) is a common cause of permanent hearing loss affecting the quality of life significantly. Local microcirculatory disorders of the cochlea causing hypoxic damage are under discussion. Hyperbaric oxygen therapy (HBOT) may enhance inner ear circulation and result in hearing improvement.
Methods: German and American ENT guidelines were evaluated in respect of Cochrane Reviews and own practical experiences.
Results: Treatments are discussed with regard to recommendation, application, effectiveness and risk.
Conclusion: Beside local and systemic glucocorticoid administration, the application of HBOT significantly improves hearing ability for people with acute ISSNHL. Treatment should be conducted within two weeks of diagnosis of ISSNHL.
Keywords: idiopathic sudden sensorineural hearing loss, ISSNHL, hearing loss, hyperbaric oxygen therapy, inner ear
Einleitung
Der akute idiopathische sensorineurale Hörverlust (ISSNHL), auch bekannt unter der Bezeichnung „akuter Hörsturz“, statt. ist eine Erkrankung des Innenohrs und kann in jeder Lebenslage auftreten. Bei bleibender Schädigung stellt die Symptomatik für den Patienten eine hohe Belastung dar und kann insbesondere für Soldaten eine starke berufliche Einschränkung bedeuten.
Im Dezember 2011 ratifizierte der Vorstand der Undersea and Hyperbaric Medical Society (UHMS) die Empfehlung, den ISSNHL als gesicherte Indikation für die Hyperbare Sauerstofftherapie (HBO)-Therapie anzuerkennen [1]. Sie beruft sich dabei im Wesentlichen auf eine Meta-Analyse der Cochrane Collaboration, welche die HBO als Behandlungsmethode systematisch untersuchte. Dabei erreichte die HBO-Therapie eine positive, objektive und kritische Bewertung mit der Evidenzstufe IIa (AHA Evidenz-basiertes Bewertungssystem) [2, 3].
So empfehlen die UHMS und die American Academy of Otolaryngology – Head and Neck Surgery Foundation (AAO-HNSF) für die Behandlung des ISSNHL den Einsatz der HBO bei einem frühen Therapiebeginn innerhalb der ersten zwei Wochen nach Symptombeginn. Bei Kombination mit einer Kortikosteroidtherapie seien durchschnittliche Hörgewinne von 19 dB für moderate Fälle und 38 dB für schwere Fälle möglich [1, 4].
Aus diesem Anlass möchten die Autoren im nachfolgenden Artikel die Erkrankung ISSNHL näher beleuchten und die derzeit verfügbaren Behandlungsoptionen aufzeigen.
Definition der ISSNHL
Definiert wird der ISSNHL als plötzliche, ohne erkennbare Ursache auftretende, meist einseitige Schallempfindungsschwerhörigkeit von ≥ 30 dB, wenn er sich innerhalb eines 72 Stunden-Intervalls manifestiert und mindestens drei zusammenhängende Frequenzen betrifft.
Selten kann die Hörminderung auch bilateral auftreten. Sehr viel häufiger dagegen sind vestibuläre Symptome, die in etwa 30 % der Fälle nachweisbar sind und eine meist schlechtere Prognose bedeuten.
Der Hörsturz wird regelmäßig von Tinnitus und Diplakusis auf dem betreffenden Ohr begleitet. Die Tinnitusfrequenz stimmt meist mit der des maximalen Hörverlustes überein [5].
Maximal 32 bis 65 % der Fälle erholen sich spontan [6, 7]. Als Prognosefaktoren gelten das Lebensalter, ein koexistenter Schwindel, der Schweregrad des Hörverlustes, die audiometrische Konfiguration und die Zeit bis zum Behandlungsbeginn [7, 8, 9]. Die Inzidenz in Deutschland beträgt zwischen 160 und 400 / 100.000 pro Jahr [10].
Der ISSNHL tritt hinsichtlich Frequenzbereich und Schweregrad in unterschiedlichen Formen auf. Unterscheiden lassen sich die Hochton-, Tiefton-, Mittelton und pantonale Innenohrschwerhörigkeit (IOS). Die Maximalform ist die Taubheit oder an Taubheit grenzende Innenohrschwerhörigkeit.
Die genaue Ursache ist derzeit nicht abschließend geklärt. Sicher ist, dass die Cochlea und die darin enthaltenen Strukturen ein hohes Sauerstoffangebot benötigen. Die arterielle Blutversorgung des Innenohrs erfolgt durch die Endarterie Arteria labyrinthi. Die direkte vaskuläre Versorgung insbesondere des Corti-Organs ist daher minimal. Die Oxygenierung der Strukturen innerhalb der Cochlea geschieht über die Sauerstoffdiffusion von cochleär-kapillären Netzen in der Perilymphe und Cortilymphe. Die Perilymphe ist die primäre Sauerstoffquelle für die intercochleären Strukturen.
Nach gegenwärtigem Erkenntnisstand werden ursächlich überwiegend lokale Durchblutungsstörungen mit hypoxischen Schäden des Cortiorgans diskutiert. Für die Extremform der Taubheit oder an Taubheit grenzende Schwerhörigkeit ist ein vaskulärer Verschluss eine mögliche Ursache. Zumindest die Koexistenz von Entzündungs- oder Autoimmunprozessen könnte für den Hörsturz mitverantwortlich sein. Darauf weisen Ergebnisse aus der In-vitro-Forschung hin, welche inflammatorisch bedingte Zelluntergänge nachwiesen [11].
Abzugrenzen und diagnostisch auszuschließen sind nichtidiopathische Ursachen (ca. 10 %) [11]. Ist die Ursache einer akuten Innenohr-Funktionsstörung bekannt, ist es definitionsgemäß kein Hörsturz. Ein Knalltrauma ist demzufolge kein Hörsturz, auch wenn das klinische Bild weitgehend identisch verlaufen kann.
Die Diagnostik erfolgt in erster Linie durch den Arzt für Hals-Nasen-Ohren-Heilkunde. Dieser erhebt einen vollständigen HNO-Status verbunden mit Ohrmikroskopie, Hörprüfung, Tympanometrie und Vestibularisprüfung. Hierbei sollte möglichst auch ein Vorbefund vergleichend herangezogen werden. Reichen diese diagnostischen Mittel nicht aus, sollte der HNO-Arzt im Einzelfall die otoakustischen Emissionen messen, eine Hirnstammaudiomtrie (Brainstem evoked response audiometry, BERA), ein Sprachaudiogramm oder eine Stapediusreflexmessung durchführen. Weitere Untersuchungen, wie u. a. die funktionelle Untersuchung der HWS, Laboruntersuchungen, Duplexsonographie oder eine Bildgebung können veranlasst werden. Letztlich kann auch eine operative diagnostische Tympanoskopie beim Verdacht auf eine Perilymphfistel indiziert sein.
Nach intensiver Ursachenabklärung und Ausschluss der möglichen Differentialdiagnosen stellt der HNO-Arzt die Diagnose ISSNHL und sollte danach zügig Therapiemaßnahmen einleiten (Abb. 1).
Ergebnisse und Diskussion
Die S1-Leitlinie der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) der deutschen Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf und Hals-Chirurgie [10] befürwortet auf Grundlage klinischer Erfahrungen, der Studienlage und wissenschaftlicher Erwägungen die rheologische Therapie und Glukokortikoidgabe. Es wird darauf verwiesen, dass nur 10 kontrollierte Studien vorliegen. Ebenso sei nicht jeder Hörsturz behandlungsbedürftig. So kann bei informierten Patienten und geringfügigen Hörverlusten ohne Beeinträchtigung des sozialen Gehörs zunächst einige Tage lang im Einvernehmen mit dem Patienten eine Spontanremission abgewartet werden. Die Therapieoption der HBO findet in diesen Leitlinien keine Erwähnung.
Gemäß der deutschen Leitlinien ist der Hörsturz – auch in prognostischer Hinsicht – kein Notfall, der sofort therapiert werden muss. Hinsichtlich der Diagnostik und des Behandlungsbeginns sowie der Art der Therapie müssen das Ausmaß des Hörverlustes, Begleitsymptome, etwaige Vorschäden und der subjektive Leidensdruck individuell berücksichtigt werden.
Im Gegensatz dazu betonen die Richtlinien der American Academy of Otolaryngology - Head and Neck Surgery Foundation [4] zum einen das schnelle, standardisierte und zielgerichtete Handeln sowohl bei der Diagnosestellung als auch beim Therapiebeginn. Zum anderen werden als wirksame Therapeutika Kortikosteroide und die hyperbare Sauerstoffgabe innerhalb der ersten drei Monate nach Diagnosestellung empfohlen. Die routinemäßige Gabe von antiviralen Medikamenten, Thrombolytika, Vasodilatoren, vasoaktiver Stoffe oder Antioxidantien für die Therapie des ISSNHL wird abgelehnt.
Dessen ungeachtet bemängeln die amerikanischen Autoren durchgehend die bisher unzureichende Anzahl kontrollierter Studien, bei welchen keine Therapie oder eine Placebo-Therapie gegen ein Verum prospektiv, randomisiert und doppelblind geprüft wurde. Ebenso bestünden in den Publikationen Ungereimtheiten in der Interpretation des Begriffes Spontanheilung hinsichtlich einer Voll- oder Teil-Remission.
Rheologika
Die rheologische Therapie beinhaltet Medikamente, welche die Fließeigenschaften des Blutes für die Mikrozirkulation verbessern sollen. Insbesondere der Blutfluss in den allerkleinsten Gefäßen, den Kapillaren, mit einem Durchmesser von 4-10 µm wird entscheidend von den rheologischen Eigenschaften beeinflusst.
Typische Vertreter dieser Gruppe sind HES und Pentoxifyllin, welche gemäß der AWMF aus theoretischen Erwägungen zur Behandlung des Hörsturzes empfohlen werden. Für die Anwendung von HES muss jedoch auf die möglichen Nebenwirkungen eines therapieresistenten Pruritus und renaler Schädigungen verwiesen werden. Bei entsprechender Anwendung sollte demnach die Gesamtdosis von 300g HES nicht überschritten werden, um das Auftreten unerwünschter Wirkungen zu minimieren. In Studien mit höherer Evidenz (kontrolliert, prospektiv, randomisiert) konnten Remissionsraten von 55-79 % mit einem Hörgewinn von 10-14 dB im Hochtonbereich und 18-25 dB im Mittel- und/oder Tieftonbereich erreicht werden. Teilweise wurde über Vollremissionen bei der Therapie mit HES berichtet, welche vornehmlich Tief- und Mittelton-Hörstürze betrafen und in einem Wertebereich von 14 – 50 % lagen. Eine HES-Studie gegen Placebo (Glucose 5 %) zeigte eine signifikante Verbesserung bei Hörsturzpatienten mit erhöhten Blutdruck oder Zeiträumen mit mehr als 48 Stunden nach Ereignis.
Die AAO-HNSF rät derweil von der routinemäßigen Anwendung von vasoaktiven Substanzen zur Verbesserung der cochleären Durchblutung ab. Hierzu werden neben Pentoxifyllin, Dextran und HES auch die Wirkstoffe Prostaglandin E1, Calziumantagonisten, Ginko biloba und Naftidrofuryl einbezogen. Die Therapie mit entsprechenden Substanzen habe beachtliche Nebenwirkungen wie allergische Reaktionen, renale Schäden, Hypotension, orthostatische Dysregulation, Medikamenteninteraktionen, Blutungs-, Arrhythmie- und Krampfneigung. Die Wirksamkeit vasoaktiver und –dilatatorischer Substanzen sei dabei fraglich, was sich aus einem Review der Cochrane Collaborative [12] ergab. Hierbei konnten lediglich drei randomisiert-kontrollierte Studien ausfindig gemacht werden, welche jedoch über ein hohes methodisches Bias-Risiko bei einer geringen Fallzahl verfügten. Eine weitere Meta-Analyse von Labus et al. [13], welche die Wirksamkeit rheologischer Wirkstoffe mit Placebo verglich, konnte keinen klinisch signifikanten Vorteil ermitteln. Die möglichen Gefahren überwiegen den fraglichen Nutzen der Therapie, sodass die Autoren von derartiger Therapie abraten.
Glukokortikoide
Die Anwendung von Glukokortikoiden in der Therapie des Hörsturzes wird mit der Überlegung begründet, dass dem Hörsturz eine Entzündung oder ein Autoimmunprozess zugrunde liegen könnte. Die entzündungshemmende, antiödematöse und immunsuppressive Wirkung des Medikamentes sollen dem entgegen wirken. Die Gabe kann intravaskulär, oral oder intratympanal erfolgen.
Gemäß Literaturrecherche der AWMF zeigten randomisiert-kontrollierte Studien bei Glukokortikoid-behandelten Patienten Remissionsraten von 59-87 % mit einem Hörgewinn von 12-19 dB im Hochtonbereich und 20-34 dB im Mittel- und/oder Tieftonbereich. Vollremisionen seien nur in einer Studie mit 66 behandelten Patienten mit 36 % beschrieben.
Die kombinierte Anwendung mit rheologisch wirksamen Mitteln erbrachte weder größere Hörgewinne, noch höhere Remissionsraten. Daher empfiehlt die AWMF die alleinige Glukokortikoid-Therapie als Behandlungsalternative durchzuführen, welche zunächst für drei Tage mit mindestens 250 mg Prednisolon (p.o. oder i.v.) oder einem anderen Äquivalent beginnt.
Bei einem Ansprechen der Hörstörung auf diese Maßnahme wird die Therapie mit absteigender Dosierung fortgesetzt, bei ausbleibender Besserung erfolgt eine Therapieumstellung.
Die bisherigen Metaanalysen [14, 15] sehen die Wirksamkeit der Glukokortikoide beim ISSNHL noch als nicht abschließend geklärt an. Auf die Möglichkeit der intratympanalen Applikation bei erfolgloser systemischer Therapie wird eingegangen. Jedoch war bis 2011 noch keine ausreichende Aussage bei mangelnder Studienlage möglich. Diese Möglichkeit sollte zumindest für das Vorliegen hochgradiger Hörverluste in Betracht gezogen werden. Eine Zulassung von Glukokortikoiden für die Indikation Hörsturz besteht in Deutschland nicht. Die Verwendung von Glukokortikoiden beim Hörsturz ist in Deutschland zulassungsüberschreitend („off label“), da keines der Medikamente eine Zulassung für die Behandlung des Hörsturzes besitzt.
Die Leitlinien der AAO-HNSF empfehlen die Gabe von Glukokortikoiden als Therapie der ersten Wahl. Man bezieht sich hauptsächlich auf die bereits erwähnten Metaanalysen, wobei das Update der Cochrane-Collaboration [15] bisher keine wesentlichen Veränderungen ergab. Die bisherige Studienlage ist noch kontrovers. Es gibt weder eindeutige Beweise für oder gegen eine Wirksamkeit der Therapie. Die Metaanalyse von Labus et al. [13] ergab einen leichten, aber nicht signifikanten Therapievorteil gegenüber der Placeboanwendung.
Auch wenn die hinreichende Evidenz weiter fehlt, wird die Kortikoidtherapie vor allem für stark beeinträchtigte Patienten empfohlen, da hier die bisher beschriebenen Therapieerfolge bei einer relativen Alternativlosigkeit Hoffnung geben. Beste Ergebnisse wurden bei einem Therapiebeginn innerhalb der ersten 2 Wochen nach Manifestation erreicht. Zwischen der 4. und 6. Woche ist der Therapievorteil nur noch gering. Der gebräuchlichste Wirkstoff ist Prednison mit einer hier empfohlenen oralen Therapiedosis von 1mg/kg am Tag über 7 bis 14 Tage. Anschließend sollte die Dosis über den gleichen Zeitraum ausgeschlichen werden. Mit der entsprechenden Äquivalenzdosis von Prednisolon, Methylprednisolon, Solumedrol und Dexamethason kann in ähnlicher Weise vorgegangen werden.
Das Auftreten ernsthafter Nebenwirkungen infolge einer Glukokortikoidtherapie ist bei Kurzzeiteinsatz eher die Ausnahme und gut behandelbar. Über eine parallele PPI-Einnahme kann diskutiert werden.
Die systemische Therapie sollte jedoch bei Vorliegen eines insulinpflichtigen oder schwer kontrollierbaren Diabetes mellitus, einer ausgeprägten Hypertension, gastritischen Ulcuserkrankung und bekannter psychiatrischer Reaktionen auf Kortikosteroide unterlassen werden.
Intratympanale Glukokortikoidgabe
Für Patienten mit Kontraindikationen oder Unverträglichkeiten für eine systemische Kortisongabe bietet sich die intratympanale Injektion an. Darüberhinaus kann die Anwendung auch als Rettungstherapie („salvage therapy“) erfolgen, wenn nach vorangegangener Behandlung die Hörverbesserung ausblieb.
Im Tierexperiment als auch in klinischen Studien konnten signifikant höhere Steroidkonzentrationen in der Perilymphe nachgewiesen werden und lassen eine effektivere lokale Immunsuppression als auch eine Ionenhomöostase vermuten. Ein systematisches Review [17] ergab ebenfalls positive Anzeichen für die Indikation einer intratympanalen Kortikoidgabe bei Patienten mit systemischer Intoleranz und Therapieresistenz. Die Injektion erfolgt für gewöhnlich in Form von Dexamethason oder Methylprednisolon in das Mittelohr der betroffen Seite. Die Dosisempfehlungen sind sehr unterschiedlich (10-24 mg/ml, 10-30 mg/ml), wobei Histamin oder Hyaluronsäure als Trägersubstanzen die Diffusion durch die Rundfenstermembran verbessern sollen. Es scheint, dass sich das Outcome mit höheren Konzentrationen verbessert. Auch die Häufigkeit der Applikation variiert in der Literatur. So kann die ärztliche Injektion durch das Trommelfell an mehren aufeinanderfolgenden Tagen oder einmal wöchentlich bei einer Menge von 0,4 bis 0,8 ml und einer Gesamtanzahl von 3-4 Sitzungen erfolgen. Ebenso werden mehrfach tägliche Applikation durch den Patienten selber beschrieben, welche durch ein zuvor gelegtes Paukenröhrchen ermöglicht werden.
Die parallele Gabe von lokalem und systemischem Kortison zeigte keine zusätzliche Hörverbesserung. Ferner konnten keine signifikanten Wirksamkeitsunterschiede zwischen den genannten Therapien festgestellt werden [4].
Zwar sind bei der lokalen Anwendung systemische Intoxikationen sehr unwahrscheinlich, jedoch können auch hier Nebenwirkungen wie lokaler Schmerz, Schwindel, Kollapsneigung, Infektionen oder persistierende TF-Perforationen auftreten.
Die intratympanale Anwendung als wirksame Salvage-Therapie, nach unzureichender initialer Behandlung, konnte in zwei randomisiert-kontrollierten Studien nachgewiesen werden. Sie führte zu Hörverbesserungen gegenüber Placebo in 53-90 % der Patienten [18, 19]. Jedoch besteht Uneinheitlichkeit in der Interpretation der quantitativen Hörverbesserung. Die Entscheidung für eine Salvage-Therapie sollte daher davon abhängig gemacht werden, ob ein signifikanter Hörverlust noch besteht und was der Wille des Patienten nach ausführlicher Risiko-/Nutzenabwägung ist.
Hyperbare Sauerstofftherapie
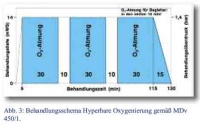
Während die Therapieoption der HBO zur Behandlung des ISSNHL in den aktuellen AWMF-Richtlinien von 2011 keine Erwähnung findet, wird diese ausdrücklich von der AAO-HNSF empfohlen. Die Verantwortlichen meinen, dass die bisherige Evidenz für die HBO hinsichtlich einer suffizienten Therapie des ISSNHL es zulässt (trotz Studienlage, Unpopularität in den USA und aktuell nicht genehmigter Indikation durch die FDA), ihr künftig größere Aufmerksamkeit zu schenken. Dies geschieht unter der Annahme, dass vaskuläre Minderperfusionen mit assoziierter Ischämie der Cochlea als krankheitsverursachend bzw. als die gemeinsame Endstrecke des SSNHL gelten. Die hyperbare Sauerstofftherapie exponiert den Patienten mit 100 % Sauerstoff in einer Druckkammer bei Umgebungs- und Sauerstoffpartialdrücken größer 1 bar, gängige Therapietabellen arbeiten mit einem Behandlungsdruck von 2,4 bar mit 2 – 3 Sauerstoffatmungsintervallen von jeweils 30 Minuten. Unter den Überdruckbedingungen erhöht sich insbesondere die im Blutplasma physikalisch gelöste Sauerstofffraktion, welche bei dem gleichzeitig stark erhöhten Sauerstoffpartialdruck unmittelbar für die Diffusionsprozesse verfügbar ist und ein deutlich erhöhtes Sauerstoffangebot bewirkt. Dies kommt der als sehr sensitiv gegenüber Ischämien geltenden Cochlea zugute. Weiter werden der HBO positive Effekte auf das Immunsystem, die Hämodynamik und antiödematöse Wirkungen zugesprochen, welche in Ihrer Gesamtheit die Kompensation von Infektion und Ischämie entscheidend verbessern können.
Das Review der Cochrane-Collaboration [2, 3] konnte insgesamt 7 randomisiert-kontrollierte Studien aus einem Zeitraum zwischen 1985 und 2004 ausfindig machen. Im Vergleich mit anderen Behandlungsmethoden konnte in den Kollektiven der mit HBO behandelten Patienten ein signifikant höherer Anteil von Patienten mit einer Hörverbesserung von mehr als 25 % ausfindig gemacht werden. Die Daten deuten darauf, dass 5 Patienten mit der HBO behandelt werden müssten, um bei einer Person das Hören um 25 % zu verbessern. Der therapeutische Erfolg der HBO scheint mit der zunehmenden Schwere des Hörverlustes, mit abnehmenden Lebensalter und dem zügigen Behandlungsbeginn zuzunehmen.
Mögliche Gefahren für den Patienten durch die HBO bestehen im Auftreten von druckbedingten Schädigungen des Mittelohres, der NNH oder der Lungen. Weitere unerwünschte Wirkungen können sich in klaustrophobischen Reaktionen, reversiblen Myopien oder äußerst selten in einer Sauerstoffintoxikation mit zerebralen Krämpfen manifestieren. Die Wahrscheinlichkeit für das Auftreten derartiger unerwünschter Wirkungen ist insgesamt gering und wird durch die gezielte prätherapeutische Tauglichkeitsuntersuchung weiter verringert. Es darf nicht unerwähnt bleiben, dass die Kosten und der zeitliche Aufwand für den Patienten relativ hoch sind.
Es wird ausdrücklich auf die Notwendigkeit weiterer randomisiert-kontrollierter Studien in nächster Zukunft hingewiesen (Abb. 2, Abb. 3).
Schlussfolgerungen
Zusammenfassend kann festgehalten werden, dass die bisher bekannten Therapieoptionen des ISSNHL in Ihrer Zahl, Wirkung und Evidenz eher unbefriedigend sind. Da eine höhergradige Schwerhörigkeit durch Hörsturz meist eine deutliche Einschränkung im Alltag und Beruf bedingt und nicht zuletzt auch häufig zu psychischen Belastungen führt, sollten dem Patienten die wenigen hinreichend evidenten Maßnahmen nach kritischer Indikationsprüfung nicht vorenthalten werden. Hierzu zählt in erster Linie ein zügiges Vorgehen, bei welchem die Therapie möglichst in den ersten zwei Wochen nach Diagnosestellung erfolgt. Mittel der ersten Wahl ist bisher die Glukokortikoidgabe gleich welcher Applikation. Die Therapie mit vasoaktiven Substanzen sollte zurückhaltend erfolgen. Der Patient muss über die Prognose der Erkrankung, die Therapieaussichten und deren mögliche Nebenwirkungen hinreichend informiert werden.
Nachgewiesenermaßen ist die Sauerstoffspannung der Perilymphe in der überwiegenden Zahl der Fälle des ISSNHL signifikant vermindert. Um eine beträchtliche Erhöhung des Sauerstoffgehaltes in der Perilymphe zu erreichen, sollte auch die HBO-Therapie als ergänzende Behandlungsoption in Erwägung gezogen werden. Dies wird durch die neuesten internationalen Empfehlungen ausdrücklich unterstützt, auch wenn prospektiv randomisiert-kontrollierte Studien noch nicht ausreichend vorliegen.
Da der Sanitätsdienst der Bundeswehr mit seiner Ausstattung am Bundeswehrkrankenhaus in Ulm und am Schifffahrtmedizinischen Institut der Marine in Kronshagen über günstige Voraussetzungen verfügt, ist die Möglichkeit einer zügigen HBO-Therapie im Rahmen der unentgeltlichen truppenärztlichen Versorgung und auch die wissenschaftliche Chance mit sauberen Studien zukünftig klare Antworten zu erarbeiten gegeben.
Wir empfehlen daher die rechtzeitige Druckkammerbehandlung für all jene Soldaten mit Hörverlusten von mindestens 30-40dB, die auf eine initiale Kortisontherapie keine oder nur eine ungenügende Besserung zeigen. Die Indikation zur HBO-Therapie sollte auch für Innenohrschädigungen infolge von akustischen Unfällen, Knall-, Explosions- oder akuten Lärmtraumata großzügig gestellt werden, da die schädigenden pathogenetischen Mechanismen im Endeffekt durch angenommene Mikrozirkulationsstörungen der Haarzellen denen des Hörsturzes entsprechen. Hiervon abzugrenzen ist der isoliert auftretende Tinnitus. Dieser stellt derzeit keine anerkannte Indikation zur HBO-Therapie dar.
Weitere randomisiert-kontrollierte Studien sollten in Bezug auf die Hörsturztherapie Antworten auf eine als evident erscheinende, aber noch unzureichend erforschte Therapieoption, geben. Eine wesentliche Voraussetzung für solche geforderten prospektiven randomisiert-kontrollierten Studien sollten dabei klare kategorisierte Kollektive der Patienten sein, um aus dem Neben- und Durcheinander der verschiedenen Erscheinungsformen des ISSNHL zu vergleichbaren Ergebnissen zu kommen.
Literatur
- SM Piper, TR LeGros, H Murphy-Lavoie, The membership Newsletter of the Undersea and Hyperbaric Medical Society, Undersea Hyperb Med. 2012 May-Jun;39(3):777-92., CAISSON 2012; 27(2):28-29
- Michael H Bennett et al., Hyperbaric oxygen for idiopathic sudden sensorineural hearing loss and tinnitus, Cochrane Database Syst Rev., 20 JAN 2010, DOI: 10.1002/14651858.CD004739.pub3
- Bennett, M. H., Kertesz, T., Perleth, M., Yeung, P., & Lehm, J. P. (2012). Hyperbaric oxygen for idiopathic sudden sensorineural hearing loss and tinnitus. The Cochrane database of systematic reviews, 10, CD004739. doi:10.1002/14651858.CD004739.pub4
- Stachler RJ et al., Clinical practice guideline: sudden hearing loss. Otolaryngol Head Neck Surg. 2012 Mar;146(3 Suppl):S1-35 DOI: 10.1177/0194599812436449
- Praxis der HNO-Heilkunde, Kopf- und Halschirurgie, Jürgen Strutz, Wolf Mann, 2. Auflage, 2010, ISBN 978-3-13-116972-3
- Mattox DE, Simmons FB. Natural history of sudden sensorineural nearing loss. Ann Otol Rhinol Laryngol. 1977;86(4, pt 1):463-480.
- Conlin AE, Parnes LS. Treatment of sudden sensorineural hearing loss in acoustic, II: a meta-analysis. Arch Otolaryngol Head Neck Surg. 2007; 133(6):582-586
- Fettermann BL, Saunders JE, Luxford WM. Prognosis and treatment of sudden sensorineural hearing loss. Am J Otol. 1996;17(4):529-536
- Haynes DS, O’Malley M, Cohen S, Watford K, Labadie RF. Intratympanic dexamethasone for sudden sensorineural hearing loss afterfailure of systemic therapy. Laryngoscope. 2007;117(1):3-15.
- AWMF-Leitlinien der Dt. Ges. f. Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie, 27.01.2011
- Rauch SD. Clinical practice: idiopathic sudden sensorineural hearing loss. N Engl J Med. 2008;359(8):833-840
- Agarwal L, Pothier DD. Vasodilators and vasoactive substances for idiopathic sudden sensorineural hearing loss. Cochrane Database Syst Rev. 2009;(4):CD003422.
- Labus J, Breil J, Stutzer H, Michel O. Meta-analysis for the effect of medical therapy vs. placebo on recovery of idiopathic sudden hearing loss. Laryngoscope. 2010;120(9):1863-1871.
- Wei BP, Mubiru S, O’Leary S. (2006) Steroids for idiopathic sudden sensorineural hearing loss. Cochrane Database Syst Rev. CD003998.
- Conlin AE, Parnes LS (2007) Treatment of sudden sensorineural hearing loss: II. A Meta-analysis. Arch Otolaryngol Head Neck Surg. 133(6):582-6.
- Wei, B. P. C., Stathopoulos, D., & O’Leary, S. (2013). Steroids for idiopathic sudden sensorineural hearing loss. The Cochrane database of systematic reviews, 7, CD003998. doi:10.1002/14651858. CD003998.pub3
- Seggas I, Koltsidopoulos P, Bibas A, Tzonou A, Sismanis A. Intratympanic steroid therapy for sudden hearing loss: a review of the literature. Otol Neurotol. 2011;32(1):29-35.
- Ahn JH, Han MW, Kim JH, Chung JW, Yoon TH. Therapeutic effectiveness over time of intratympanic dexamethasone as salvage treatment of sudden deafness. Acta Otolaryngol. 2008;128(2):128-131.
- Ho HG, Lin HC, Shu MT, Yang CC, Tsai HT. Effectiveness of intratympanic dexamethasone injection in sudden-deafness patients as salvage treatment. Laryngoscope. 2004;114(7):1184- 1189.
Datum: 03.02.2014
Quelle: Wehrmedizinische Monatsschrift 2014/1