PSYCHISCHE BELASTUNGEN UND MÖGLICHE FOLGEN
Im Zusammenhang mit den Auslandseinsätzen
In den Einsätzen sind unsere Soldatinnen und Soldaten nicht nur körperlichen, sondern auch besonderen seelischen Belastungen ausgesetzt. Intensität und Häufigkeit psychotraumatisierender Ereignisse haben – insbesondere bei dem robuster gewordenen
Einsatz in Afghanistan – zugenommen. Dabei haben kritische Situationen die Qualität eines starken Stressors, insbesondere dann, wenn Entscheidungen plötzlich sowie rasch und ohne Vorlaufzeit durch die Soldatin oder den Soldaten getroffen werden müssen.
Unfälle, tätliche Angriffe, Anschläge, Gewalttaten, und Schusswaffengebräuche können tiefe Spuren in der Seele unserer Soldatinnen und Soldaten zurücklassen. Damit keine Spätfolgen auftreten, ist es notwendig, diesen Belastungen in einer professionellen Form vorzubeugen bzw. diese Belastungen aufzuarbeiten.
Trauma
Die aktuelle Fassung der internationalen statistischen Klassifizierung von Krankheiten der Weltgesundheitsorganisation (ICD-10) charakterisiert ein Trauma als ein -"belastendes Ereignis oder eine Situation außergewöhnlichen Ausmaßes, die bei fast jedem eine tiefe Verzweiflung hervorrufen würde". Traumatische Ereignisse sind nicht nur deshalb außergewöhnlich, weil sie selten sind, sondern weil sie die normalen Anpassungsstrategien des Menschen überfordern. Anders als gewöhnliches Unglück bedeuten traumatische Ereignisse im allgemeinen eine Bedrohung für das Leben oder die körperliche Unversehrtheit. Sie bringen die unvermittelte Begegnung der/des Betroffenen mit Gewalt und Tod. Durch traumatische Ereignisse ist der Mensch in extremer Weise Hilfslosigkeit und Angst ausgesetzt und reagiert in der bei einer Katastrophe üblichen Weise. Nach einem Extremereignis kommt es bei fast jedem Menschen zu einer Stressreaktion, der akuten Belastungsreaktion. (Abb. 1) Die Wahrscheinlichkeit bzw. das Risiko eine akute Belastungsstörung oder eine posttraumatische Belastungsstörung zu entwickeln, ist dabei von Person zu Person verschieden. Schutz- und Risikofaktoren sowie die Art, Schwere und Dauer des traumatischen Erlebnisses nehmen Einfluss auf die Entstehungswahrscheinlichkeit, da sie die Schwelle zur Entwicklung solcher Störungen senken können. In der Forschung wird dabei unterschieden in drei Gruppen von Menschen:
- Ein Drittel sind "Selbstheiler". Sie stecken ein Psychotrauma nach einigen Wochen weg.
- Ein Drittel sind "Wechsler". Sie können ein Psychotrauma bewältigen, wenn sie gut betreut werden und auch Familie und Freunde sie unterstützen.
- Ein Drittel schließlich stellt die "Risikogruppe" dar, die an PTBS erkranken kann und ggf. professionelle Hilfe benötigt.
Akute Belastungsstörung
Die ICD-10 definiert eine akute Belastungsstörung als "eine vorübergehende Störung, die sich bei einem psychisch nicht manifest gestörten Menschen als Reaktion auf eine außergewöhnliche physische oder psychische Belastung entwickelt", und die im allgemeinen innerhalb von zwei oder drei Tagen, oft innerhalb von Stunden, abklingt. Die individuelle Vulnerabilität und die zur Verfügung stehenden Bewältigungsmechanismen (Coping- Strategien) spielen bei Auftreten und Schweregrad eine Rolle. Die Symptomatik zeigt typischerweise ein gemischtes und wechselndes Bild, beginnend mit einer Art von "Betäubung", mit einer gewissen Bewusstseinseinengung und eingeschränkten Aufmerksamkeit, einer Unfähigkeit, Reize zu verarbeiten und Desorientiertheit. Diesem Zustand kann ein weiteres Sichzurückziehen aus der Umweltsituation folgen (bis hin zu dissoziativem Stupor) oder aber ein Unruhezustand und Überaktivität (wie Fluchtreaktion oder Fugue). Teilweise oder vollständige Amnesie bezüglich der Episode kann vorkommen. Vegetative Zeichen panischer Angst wie Tachykardie, Schwitzen und Erröten treten zumeist auf.
Posttraumatische Belastungsstörung
Gemäß ICD-10 entsteht eine PTBS „als eine verzögerte oder protrahierte Reaktion auf ein belastendes Ereignis oder eine Situation kürzerer oder längerer Dauer mit außergewöhnlicher Bedrohung oder katastrophenartigem Ausmaß, die bei fast jedem eine tiefe Verzweiflung hervorrufen würde.“ Prädisponierende Faktoren wie bestimmte, z.B. zwanghafte oder asthenische, Persönlichkeitszüge oder neurotische Störungen in der Vorgeschichte können die Schwelle für die Entwicklung dieses Syndroms senken und seinen Verlauf erschweren. Die letztgenannten Faktoren sind weder notwendig noch ausreichend, um das Auftreten der Störung zu erklären. Typische Merkmale sind das wiederholte Erleben des Traumas in sich aufdrängenden Erinnerungen (Nachhallerinnerungen, Flashbacks), Träumen oder Alpträumen, die vor dem Hintergrund eines andauernden Gefühls von Betäubtsein und emotionaler Stumpfheit auftreten.
Ferner finden sich Gleichgültigkeit gegenüber anderen Menschen, Teilnahmslosigkeit der Umgebung gegenüber, Freudlosigkeit sowie Vermeiden von Aktivitäten und Situationen, die Erinnerungen an das Trauma wachrufen könnten. Meist tritt ein Zustand von vegetativer Übererregtheit mit Vigilanzsteigerung, einer übermäßigen Schreckhaftigkeit und Schlafstörung auf. Angst und Depression sind häufig mit den genannten Symptomen und Merkmalen assoziiert. Suizidgedanken sind nicht selten. Der Beginn folgt dem Trauma mit einer Latenz, die wenige Wochen bis Monate dauern kann. Der Verlauf ist wechselhaft. In der Mehrzahl der Fälle kann jedoch eine Heilung erwartet werden. In wenigen Fällen nimmt die Störung über viele Jahre einen chronischen Verlauf und geht dann in eine andauernde Persönlichkeitsstörung über.
Differentialdiagnostisch sind Anpassungsstörungen, affektive oder andere Angststörungen von einer PTBS abzugrenzen. Wenn das Symptommuster als Reaktion auf den starken Belastungsfaktor die Kriterien für eine andere psychische Störung erfüllt (z.B. kurze psychotische Störung, Konversionsstörung, Depression) sollten darüber hinaus diese Diagnosen anstelle oder zusätzlich zu einer PTBS gegeben werden.
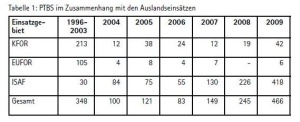
Bei einer Zwangsstörung bestehen wiederkehrende aufdringliche Gedanken, die aber als unangemessen empfunden werden und nicht in Zusammenhang mit einem erlebten traumatischen Ereignis stehen. Flashback-Episoden bei PTBS müssen unterschieden werden von Illusionen, Halluzinationen und anderen Wahrnehmungsstörungen, die bei Schizophrenie, anderen psychotischen Störungen, affektiven Störungen, Delir, und substanzinduzierten Störungen auftreten. Simulation sollte ausgeschlossen werden, wenn finanzielle Entschädigung oder forensische Entscheidungen eine Rolle spielen. Seit Beginn der Auslandseinsätze der Bundeswehr hat sich die Anzahl PTBS-erkrankter Soldatinnen und Soldaten erhöht. Dies ist zum Teil in einer Zunahme der Einsatzintensität begründet. Der Anstieg ist aber auch auf die gewachsene Bereitschaft innerhalb der Streitkräfte zurückzuführen, sich als Betroffener behandeln zu lassen. Im Zeitraum 1996 bis einschließlich 2009 wurden in den Bundeswehreinrichtungen insgesamt 1512 Soldatinnen und Soldaten der Bundeswehr wegen einer im Zusammenhang mit den Auslandseinsätzen KFOR, SFOR (seit 2007 EUFOR) und ISAF (seit 2003) aufgetretenen PTBS untersucht bzw. behandelt. Die nachfolgende Tabelle gibt die PTBS-Zahlen nach Jahr und Einsatzgebiet aufgeschlüsselt wieder: (Tab. 1) Die Tabelle zeigt, dass die Anzahl PTBS-Betroffener bei ISAF seit 2007 - wie erwartet - zugenommen hat.
Prävention
Forschungsergebnisse der letzten Jahre weisen auf deutliche Zusammenhänge zwischen prätraumatischem und posttraumatischem Outcome hin. (Bild 2) Psychagogische und informelle Maßnahmen vor einem potenziell traumatisierenden Ereignis zeigen sich durchgängig relevanter als die alleinige Nachbereitung entsprechender Einsätze. Entgegen der weit verbreiteten Fokussierung auf die Situation nach einem potenziell traumatisierenden Einsatz, sollte daher der Schwerpunkt weiterhin auf die Umsetzung von Konzepten gelegt werden, die Maßnahmen im Sinne einer weitestmöglichen und umfassenden Prävention psychischer Belastungsreaktionen aufzeigen.
Die kognitive und emotionale Vorbereitung auf traumatogene Einsätze unserer Soldatinnen und Soldaten stellt daher einen wesentlichen Schutzfaktor dar. So macht es das Wissen um mögliche Reaktionen nach besonderen Belastungen und der Austausch im Kameradengespräch über menschliche Grenzsituationen vor einem besonderen Vorfall es wesentlich leichter, das Geschehene zu verarbeiten. Die Vertrauensbasis, die sich für den Umgang nach einem besonderen Ereignis entwickeln muss, hat ihre Basis in der Zeit vor dem Ereignis und kann sich schon in belastungsarmen Phasen entwickeln. In den entsprechenden Lehrgängen sollten dabei weiterhin folgende Themenbereiche bearbeitet werden:
- Psychotraumatologisch orientierte Psychoedukation
- Methoden der Stressbewältigung
- Methoden zur Erhöhung der Stressresistenz
- Sensibilisierung für eigene innerpsychische Prozesse
Kommunikation im Team Auf Führungskräfteebene sollten darüber hinaus folgende Thematiken weiter vertieft werden:
- Sensibilität für einsatzbedingte Störungen und deren Präventionsmöglichkeiten in der Bundeswehr
- Möglichkeiten zur Vermittlung psychosozialer Unterstützung und sozialer Anerkennung
- Wissen über besondere Gefährdungssituationen, z.B. keinen Einsatz in "vorderster Front" für Einsatzteilnehmer, die in den Wochen vor dem Einsatz einen erheblichen Verlust oder eine Trennung erlebten
- Wissen über die besondere Relevanz von hoher Kooperation und Strukturiertheit des Einsatzes
- Möglichkeiten der kameradschaftlichen Sensibilität und Unterstützung für emotionale Prozesse
Eine umfassende Ausbildung ist demnach belastungsmindernd. Wenn berufstypische Probleme professionell gelöst werden, sinkt die Wahrscheinlichkeit, Fehler zu machen. Damit ist schon ein wesentliches Belastungsmoment ausgeschaltet. Alles, was durch Training Qualität der anstehenden Entscheidungen. Die Ausbildung dient dabei auch der Steigerung der individuellen psychischen Belastbarkeit. Erreicht wird dies durch die Vermittlung elementarer Kenntnisse hinsichtlich des richtigen Umgangs mit Stress sowie der Anwendung von Stressbewältigungstechniken. Das wiederum soll sowohl die Hilfe zur Selbsthilfe als auch die Unterstützung belasteter Kameraden ermöglichen. Die Vorgesetzten aller Ebenen bzw. die Kameraden sollen sensibilisiert und befähigt werden, rasch Handlungsbedarf zu erkennen und zweckdienliche Maßnahmen einzuleiten.
Zur Vermeidung von psychischen Belastungsstörungen der Soldatinnen und Soldaten und zur Sicherstellung einer dauerhaften hohen Einsatzmotivation unterstützen Seelsorger, Psychologen, Psychotherapeuten und Psychiater die militärische Führung vor Ort schon im Voraus bei der Einsatzplanung und Dienstgestaltung durch eine vorausschauende und lösungsorientierte Führungsberatung. Das Führungsverhalten der Vorgesetzten und die Gruppenkohäsion haben bedeutsamen Einfluss auf die Belastungsbewältigung unserer Soldatinnen und Soldaten. Eine verbesserte Widerstandskraft (Resilienz) verringert die Wahrscheinlichkeit von posttraumatischem Stress. Generell können folgende Strategien zur Bewältigung von belastenden Ereignissen sinnvoll sein: (Kasten 1) Ein Mensch mit hoher Resilienz hat eine höhere Fähigkeit, die Folgen belastender Lebensumstände zu meistern, Bewältigungskompetenzen zu entwickeln und diese in das eigene Leben zu integrieren. Der Soldatenberuf ist jedoch mit unkalkulierbaren Risiken verbunden. Zudem ist die persönliche Stresstoleranz individuell unterschiedlich. Eine Stärkung der Stressresilienz im Sinne der Prävention psychischer Belastungsstörungen hat somit seine Grenzen. Wichtig ist in diesem Zusammenhang auch, dass die Soldatinnen und Soldaten von der Sinnhaftigkeit ihres Auftrages überzeugt sind. Der Kohärenzsinn, die Fähigkeit also, das Geschehene geistig einordnen, verstehen und ihm einen Sinn geben zu können, hat einen günstigen Einfluß darauf, Extrembelastungen ohne psychische Störung zu bewältigen.
Ein zusätzlicher positiver Begleitaspekt konsequenter Information und breitgefächerter Aufklärung wäre eine Abkehr vom "Macho- Image" und damit eine Anpassung des bisherigen Rollenverständnisses, was es den Betroffenen erleichtert, das Erlebte aktiv zu verarbeiten. Infolge dessen könnten sie mit Kameraden über ihre Probleme sprechen, ohne Angst vor Stigmatisierung haben zu müssen. Schließlich stellt das Verhalten nahestehender Personen einen nicht zu unterschätzenden Einflussfaktor auf die Entstehung psychischer Probleme, wie einer PTBS, dar. Positive Verhaltensweisen wie Verständnis und Rücksichtnahme, z.B. in Form sozialer Unterstützung, wirken als Schutzfaktor, das Gegenteil als Risikofaktor. Es ist daher sinnvoll, dass im Zuge der Vorfeldmaßnahmen die Soldatinnen und Soldaten Hinweise erhalten, wie man sich gegenüber Kameraden verhalten sollte, die ein belastendes Ereignis erlebt haben. Dadurch wird die Wahrscheinlichkeit des Auftretens ungünstiger Verhaltensweisen reduziert sowie die Verarbeitung erlebter Belastungen durch die betroffene Soldatin / den betroffenen Soldaten begünstigend beeinflusst.
Die Möglichkeiten der Ausbildung bestehen aber nicht nur in der Optimierung der psychischen Fähigkeiten bzw. Belastbarkeit der Einsatzteilnehmer. Von ähnlicher großer Bedeutung sind neben dem bestmöglichen Beherrschen wichtiger beruflicher Handlungsabläufe beispielsweise auch die Verbesserung der geistigen Beweglichkeit und der körperlichen Fitness. Bedacht werden sollte in diesem Zusammenhang auch der Umgang mit Fehlern. Essenziell erscheint eine adäquate Fehlerkultur. Zusammenfassend ist festzustellen, dass folgende Unterstützungsmaßnahmen eine gute Bewältigung einsatzbedingter Extrembelastungen fördern können: (Kasten 2)
Betreuungsmaßnahmen
Psychologische Unterstützung nach dem belastenden Ereignis ist von essenzieller Bedeutung für die erfolgreiche Bewältigung des Erlebten. Dabei ist zu beachten, dass ein hoch belastendes Ereignis nicht nur die unmittelbar Betroffenen, sondern auch Augenzeugen, hinzukommende Helfer oder andere indirekt Beteiligte sowie Angehörige und weitere Bezugspersonen erschüttern kann, sodass auch diese einer entsprechenden Betreuung bedürfen.PTBS-Symptome werden sich während des Erholungsprozesses verringern, können jedoch bei weiteren Stressbelastungen zurückkommen. Aber die negativen Auswirkungen können auf ein Minimum reduziert werden, wenn die/der Betroffene lernt und bestärkt wird, sich auch selbst um die eigene Genesung zu kümmern.
Der Normalisierungsprozess nach einer besonderen Belastung besteht also darin, diese dramatische Lebensphase zu interpretieren und in die individuelle Lebensbiographie einzuordnen. Vertrauen und positive Erfahrung menschlicher Nähe sowie die Möglichkeit zum offenen Gespräch über eigene Gefühle unterstützen dabei die Selbstheilungskräfte, die häufig sehr rasch zur Wiederherstellung des seelischen Gleichgewichts führen. Die Herangehensweise der Bundeswehr im Sinne der Stressbewältigung während der Einsätze lässt sich in die jeweiligen Ebenen des einschlägigen 3-Ebenen-3-Phasen-Modells differenzieren. Die erste Ebene umfasst Methoden der Selbst- und Kameradenhilfe. Betroffene werden hierbei z.B. durch das Führen von Gesprächen mit ihren Vorgesetzten und Kameraden oder durch eine kurzfristige Herausnahme aus dem Einsatzgeschehen entlastet. Sollten diese Bemühungen unzureichend sein und die Belastungserscheinungen bei den Betroffenen nicht erkennbar abklingen, werden in Ebene 2 die Angehörigen des sogenannten psychosozialen Netzwerks (Truppenärztinnen/- ärzte, Truppenpsychologinnen/-psychologen, Militärseelsorgerinnen/-seelsorger, Sozialarbeiterinnen/- arbeiter) aktiv. (Bild 3) Diese leiten anschließend, entsprechend ihrer Möglichkeiten, medizinische, psychologische, soziale, administrative und seelsorgerliche Unterstützungs- und Hilfsangebote ein.
Dabei lässt sich feststellen, dass die Ablehnung von sogenannten Debriefings für den Bereich Prävention einsatzbedingter Belastungsstörungen ebenso wenig gerechtfertigt erscheint wie die euphorischen Beurteilungen in den frühen 1990er Jahren. Im Zusammenhang mit den Untersuchungen, die positive Effekte fanden, lassen die Aussagen von Einsatzkräften, dass ihnen die Einsatznachsorgegespräche persönlich geholfen haben und für sie eine wichtige Rerfahrung waren, den vorsichtigen Schluss zu, dass es durchaus sinnvoll ist, Interventionen nach einem Extremereignis durchzuführen. Die Frage, welche konkrete Intervention, von wem, für welche Person, zu welchem Zeitpunkt sinnvoll ist, muss allerdings weiter untersucht werden. Das bisherige Verfahren hat sich aufgrund der hohen Verbreitung und Standardisierung durchaus bewährt.
Das Erkennen und Vermeiden von PTBS ist ständige Führungsaufgabe der / des Vorgesetzen der Soldatin / des Soldaten. Dieser bedient sich dabei der Unterstützung durch Truppenärztinnen/-ärzte, Truppenpsychologinnen/- psychologen, Militärseelsorgerinnen/ -seelsorger und/oder Sozialarbeiterinnen/-arbeiter. Sofern nach einem besonders belastenden Einzelereignis im Einsatz die Maßnahmen der psychologischen Selbst- und Kameradenhilfe nicht ausreichen, um eine Stabilisierung der Betroffenen herbeizuführen, können durch Kriseninterventionsteams (KIT), unter Leitung von Ärztinnen/Ärzten oder Psychologinnen/ Psychologen, strukturierte Gespräche und Einzelmaßnahmen zur psychotraumabezogenen Einsatznachbereitung durchgeführt werden. Die KIT werden von hierfür speziell ausgebildeten Peers (psychologische Ersthelfer) unterstützt. Zur Stabilisierung im Einsatz kann bei Bedarf eine 3-tägige sogenannte Recreationmaßnahme unter fachlicher Leitung in Anspruch genommen werden.
Nach der Rückkehr aus dem Einsatz achten die Truppenärztinnen/-ärzte bei den obligatorischen Rückkehreruntersuchungen besonders auf Anzeichen einer beginnenden oder manifesten PTBS. Bei einem entsprechenden Verdacht werden eine weiterführende Diagnostik bzw. notwendige Interventionsmaßnahmen eingeleitet.
Schließlich können besonders belastete Soldatinnen und Soldaten ohne Anzeichen einer spezifisch therapiepflichtigen psychischen Erkrankung im Rahmen eines Erholungskonzepts im vortherapeutischen Raum an einer in der Regel dreiwöchigen Präventivkur teilnehmen, die sie bei ihrer Regeneration unterstützt. Sie erfolgt nicht aufgrund einer bestehenden Gesundheitsstörung, sondern dient vielmehr der Vorbeugung möglicher Spätfolgen des Auslandseinsatzes. Ziel der Maßnahmen ist die psychophysische Erholung und Ressourcenstärkung. Das zugrunde liegende Konzept umfasst neben gruppenpsychotherapeutischen Sitzungen mit den Bausteinen Psychoedukation, Exposition und kognitive Umstrukturierung ein Training von psychischen und sozialen Kompetenzen. Darüber hinaus stehen Einzelberatung zur Entwicklung einer positiven Lebens- und Bewältigungsperspektive, Motivationstraining, Entspannungstherapie, tägliche physische Aktivität zum Abbau der physiologischen Stressreaktionen im Gruppenkontakt sowie Ruheund Erholungsphasen auf dem Programm.
Eine kostenlose anonyme Telefon-Hotline für PTBS-Betroffene und deren Familienangehörige bzw. andere Bezugspersonen (0800-5887957) sowie eine Online-Beratung (www.ptbs-hilfe.de) runden das Hilfsangebot der Bundeswehr ab. Die dritte Ebene umfasst Maßnahmen von Psychiatern und ärztlichen Psychotherapeuten, welche nur Anwendung finden, wenn die Bemühungen der ersten beiden Ebenen nicht ausreichend bzw. wirkungslos waren, also wenn klinische Auffälligkeiten vorliegen. Sollte die betroffene Soldatin / der betroffene Soldat das Erlebte erfolgreich bewältigt haben, ist es bei entsprechender Erforderlichkeit die Aufgabe der Vorgesetzten, die Wiedereingliederung in den täglichen Dienst zu erleichtern und zu unterstützen.
Abschließend wird betont, dass die genannten Abläufe lediglich idealtypischen Charakter haben und als eine Art Handlungsanhalt dienen. So ist die reale Durchführung des Betreuungsprozesses stets von den momentan bestehenden Rahmenbedingungen sowie den individuellen Erfordernissen des konkreten Einzelfalls abhängig. Somit variiert die Reihenfolge und Art der Durchführung sämtlicher Betreuungsmaßnahmen und ist flexibel.
Behandlung
Wichtig für Betroffene ist die Hoffnung, dass Heilung möglich ist, und dass die Symptome unter Kontrolle gebracht werden können. Zwar wird es nicht möglich sein, den seelischen Zustand wieder zu erlangen, wie er vor einem Trauma geherrscht hat; es wird eine Narbe zurückbleiben. Wichtig ist der gefühlvolle und kreative Umgang mit dem Erlebten sowie die Eingliederung besonders belastender Ereignisse in das eigene Weltbild. Vertrauen und positive Erfahrung menschlicher Nähe, die Möglichkeit zum offenen Gespräch über eigene Gefühle unterstützen dabei die Selbstheilungskräfte. Im weitesten Sinn lässt sich die Funktion und Aufgabe der Behandlung beschreiben als dosierter und balanzierter Umgang mit einer belastenden Erinnerung, um eine heilsame und förderliche Integration zu bewirken.
Auf truppenärztlicher Ebene empfiehlt sich in Verdachtsfällen einer PTBS eine vorsichtige und einfühlsame Untersuchung, die gezielt mögliche Traumatisierungen erfragen sollte, ohne daber durch ungezieltes "Bohren" ein Auslösen von Symptomen zu provozieren. Andere Angehörige bzw. Mitarbeiter des Psychosozialen Netzwerkes, wie Militärseelsorger/- innen, Truppenpsychologinnen /-psychologen und Sozialarbeiterinnen/-arbeiter, können dabei wertvolle Hilfe leisten.
Im Fall einer Bestätigung erster Verdachtsmomente erfolgt die weitere Behandlung, möglichst nach einer Senkung der "Schwellenangst" durch die zuständige Truppenärztin bzw. den zuständigen Truppenarzt, in einer Fachärztlichen Untersuchungsstelle bzw. Abteilung für Psychiatrie an einem Bundeswehrkrankenhaus. Die Therapie wird durch ärztliche und psychologische Psychotherapeuten ambulant oder (teil)stationär durchgeführt, wobei zivil etablierte und evaluierte traumatherapeutische Verfahren (wie z.B. Eye Movement Desensitization and Reprocessing (EMDR) und entsprechende Medikamente eingesetzt werden. (Bild 4)
Die Traumatherapie folgt dabei einem dreistufigen Modell, das Stabilisierung, Traumabearbeitung im engeren Sinne sowie eine Trauma-Integration und Neuorientierung beinhaltet. Die Therapiedauer beträgt circa 2 bis 6 Wochen, die je nach Therapieverlauf verkürzt, verlängert oder durch eine oder mehrere weitere stationäre Therapiesequenzen ergänzt werden kann. Eine ambulante Nachbetreuung wird angeboten oder vermittelt. Im Einzelfall kann es sich als günstig erweisen, durch Verlängerung der ambulanten Sitzungsintervalle ein behutsames Ausschleichen zu gewährleisten und dennoch eine gute und tragfähige therapeutische Beziehung über einen längeren Zeitraum aufrecht zu erhalten.
Ein wichtiger Gesichtspunkt dabei ist der Umgang mit Rückschlägen. Es kommt ganz wesentlich darauf an, realistische Erwartungen hinsichtlich der weiteren Entwicklung zu unterstützen. Dies ist besonders bei Traumata mit bleibenden Körperschäden, bei Verlusten (z.B. durch Tod) sowie bei stark veränderten (eingeschränkten) Lebensperspektiven der Fall. Die Wirksamkeit der Therapie wird in verschiedenen Studien mit Erfolgsquoten zwischen 70 bis 90% angegeben. Das Ziel der Behandlung bei einem psychischen Trauma besteht darin,
- sich mit dem Geschehenen auseinander zu setzen und Vermeidungsverhalten zu beenden,
- Distanzierungsfähigkeit aufzubauen,
- Stabilisierungstechniken zu erlernen,
- destruktiv verarbeitete Erlebnisse in konstruktive Erfahrung zu verwandeln,
- die schmerzliche und quälende Erfahrung in eine neue, angemessene Perspektive zu integrieren (z.B. "vorbei", "ich bin in Sicherheit", "ich habe getan, was ich konnte"),
- belastende Emotionen (wie z.B. Angst) zu entladen,
- psychovegetative und motorische Reaktionen zu löschen,
- eine Konfrontation mit dem Trauma zu ermöglichen und
- neue Handlungsmöglichkeiten aufzubauen.
Welche Ziele sich ein Patient inhaltlich im Einzelnen setzt, muss individuell erarbeitet werden. Schließlich erfordert die psychosoziale Integration von psychisch traumatisierten Soldatinnen und Soldaten oft zusätzlich zur eigentlich psychiatrisch-psychotherapeutischen Behandlung die umfassende Einbeziehung des sozialen Umfeldes (Angehörige, sonstige Bezugspersonen, Kameraden, Vorgesetzte), Maßnahmen zur beruflichen Wiedereingliederung und die Klärung von Fragen zur Opferentschädigung und zu Dienstunfallfolgen.
Forschung
Basierend auf dem Forschungskonzept Psychische Gesundheit vom 23. Juni 2008 wurde zum 1. Mai 2009 der Fachbereich Psychische Gesundheit in der vorhandenen Infrastruktur des Instituts für den Medizinischen Arbeitsund Umweltschutz der Bundeswehr in Berlin aufgestellt. Es handelte sich dabei um eine erste, rasch umsetzbare organisatorische Maßnahme zur Einrichtung eines Forschungs- und Kompetenzbereichs im Sinne einer Anfangsbefähigung, wobei die unmittelbare Nähe des Instituts zum Bundeswehrkrankenhaus Berlin - beide Dienststellen befinden sich in der gleichen Liegenschaft - ein wesentliches Kriterium für die dortige Aufstellung war.
Zwischenzeitlich hat sich gezeigt, dass eine direkte und unmittelbare Verzahnung von "Theorie und Praxis" und ein noch schnellerer Wissens- und Erfahrungstransfer in die Praxis erforderlich ist. Es ist daher beabsichtigt, die derzeitige Trennung zwischen "Praxis" (Bundeswehrkrankenhaus Berlin Abteilung VI B Psychiatrie) und "Forschung" (Fachbereich Psychische Gesundheit am Institut für den Medizinischen Arbeits- und Umweltschutz der Bundeswehr) aufzugeben und beide Anteile im Bundeswehrkrankenhaus Berlin zu einem Trauma-Zentrum zusammenzuführen. Mit dieser Veränderung wird auch den Ausführungen des Koalitionsvertrages Rechnung getragen. Die strukturelle Weiterentwicklung wird in Abhängigkeit des künftigen Bedarfs erfolgen.
Das erste große Projekt stellt die Koordinierung und Begleitung einer epidemiologischen Studie zur "Prävalenz und Inzidenz von traumatischen Ereignissen, PTBS und anderen psychischen Störungen bei Soldaten mit und ohne Auslandseinsatz" unter der wissenschaftlichen Leitung von Professor Dr. U. Wittchen, Technische Universität Dresden, dar. Diese Studie lässt relativ kurzfristig eine verlässliche Abschätzung der Größenordnung einsatzbedingter psychischer Erkrankungen und deren Facetten erwarten. Darüber hinaus werden über die Identifikation relevanter Einflussfaktoren auf die genannten Krankheitsbilder Grundlagendaten für ggf. erforderliche Anpassungen der bisherigen Interventionsund Therapieregime bereit gestellt.
Entstigmatisierung
Soldatinnen und Soldaten mit psychischen Belastungsstörungen sehen sich häufig einer doppelten Problematik ausgesetzt. Zum einen müssen sie mit den Symptomen ihrer Erkrankung fertig werden, zum anderen leiden sie unter der Tatsache, dass in der Gesellschaft bzw. der Bundeswehr psychische Störungen noch immer mit einem Stigma behaftet sind. So werden durch Stigmatisierung und Diskriminierung nicht nur die Selbstachtung und der Selbstwert von Betroffenen negativ beeinflusst. Beides wirkt sich generell auch unvorteilhaft auf das soziale Beziehungsgefüge aus, Quantität und Qualität der Beziehungen zu anderen Menschen nehmen ab. Ebenso verschlechtern sich die berufliche Situation (am Arbeitsplatz und auch im Hinblick auf die Karriere) und die subjektive Lebensqualität. Stigmatisierung und Diskriminierung führen zudem dazu, dass viele Betroffene aus Scham und mangelndem Selbstwertgefühl heraus zu spät oder gar keine Hilfe in Anspruch nehmen und sich zurückziehen. Denn Soldatinnen und Soldaten mit psychischen Störungen leben mit der Angst, durch eine psychiatrisch-psychotherapeutische Behandlung zusätzlich stigmatisiert zu werden. Dies wiederum erhöht die Schwelle zur Inanspruchnahme einer fachkompetenten Behandlung deutlich. Folge ist eine Zustandsverschlechterung von Betroffenen und die Zunahme von Symptomen - ein Teufelskreis für psychisch erkrankte Soldatinnen und Soldaten.
Die Tatsache, dass psychisch Erkrankte oft diese Stigmatisierung und Diskriminierung verinnerlichen bzw. selbst übernehmen und dadurch ihr Leiden intensivieren, wird in der Fachwelt auch als "zweite Erkrankung" bezeichnet. Demoralisierung und Depressivität nehmen zu, das Selbstwertgefühl nimmt ab. Zudem wird die Therapietreue mit einer psychotherapeutischen Behandlung negativ beeinflusst. Selbst nach der Genesung können sich diese Beeinträchtigungen - u.a. bedingt durch Stigmatisierung und Diskriminierung - fortsetzen. Diese Belastungen betreffen zudem die Angehörigen von Betroffenen. Sie reichen von sozialen und emotionalen bis hin zu ökonomischen Auswirkungen. (Bild 5).
Wichtige Strategien zur Verringerung des Stigmas psychischer Störungen sind aus Sicht des Sanitätsdienstes der Bundeswehr neben der Weiterentwicklung und Verbesserung der psychiatrischen Versorgung unserer Soldatinnen und Soldaten folgende drei Ansätze:
- Aufklärung über Ursachen, Behandlungsmöglichkeiten und Verlauf psychischer Erkrankungen,
- Information und Aufklärung über sowie Protest gegen stigmatisierendes und diskriminierendes Verhalten und
- persönliche Begegnungen zwischen Betroffenen und Nicht-Erkrankten.
Wesentlich bei all diesen Strategien ist das gemeinschaftliche Vorgehen von Betroffenen, ihren Angehörigen und weiteren Bezugspersonen sowie Vorgesetzten, Angehörigen des psychosozialen Netzwerkes und psychiatrischen Experten.
Zusammenfassung und Ausblick
Die Bundeswehr nimmt die psychischen Belastungen und deren mögliche Folgen genauso ernst wie sichtbare Verletzungen oder Verwundungen. Sie hat die Bedeutung von psychischen Belastungsstörungen einschließlich PTBS rechtzeitig erkannt sowie schnell und angemessen gehandelt. Seit den 1990iger Jahren sind die Betreuungsmaßnahmen auf dem Gebiet der Psychotraumatologie und der psychischen Belastungsstörungen ständig ausgebaut und verbessert worden. Die Bundeswehr - und insbesondere der Sanitätsdienst der Bundeswehr, aber auch der Psychologische Dienst, der Sozialdienst und die Evangelische sowie die Katholische Militärseelsorge - ist hinsichtlich Prävention, Diagnostik, Therapie, und Rehabilitation psychischer Belastungsstörungen einschließlich PTBS bei Soldatinnen und Soldaten organisatorisch gut aufgestellt. (Kasten 3)
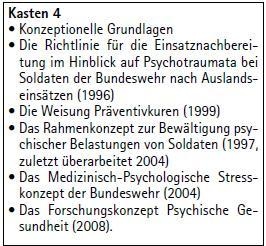
Professionelle Hilfe ergänzt die Selbst- und Kameradenhilfe sowie die Fürsorgemaßnahmen der Vorgesetzten. Im Interesse der Aufrechterhaltung, Wiederherstellung und Förderung der psychischen Gesundheit sorgt die Bundeswehr heute umfassend für ihre Angehörigen. Die vorliegenden Konzepte zum Management von psychischen Gesundheitsstörungen einschließlich Psychotraumata haben sich als tragfähig und schlüssig erwiesen. (Kasten 4) Sie decken sich auch mit den jüngsten wissenschaftlichen Untersuchungsergebnissen und internationalen Richtlinien zur Effektivität einer interdisziplinären und organisierten Zusammenarbeit in der psychosozialen Unterstützung. Ziel aller Maßnahmen ist es, die psychische Gesundheit der Soldatinnen und Soldaten zu verbessern und aufrechtzuerhalten und damit die Einsatzbereitschaft, -fähigkeit und Durchhaltefähigkeit der Truppe nachhaltig zu unterstützen. Die Konzepte der Bundeswehr werden weiterhin kontinuierlich evaluiert und auch künftig dem Bedarf entsprechend weiterentwickelt. Eine wichtige Rolle als zentrales Element spielt der Fachbereich Psychische Gesundheit (bzw. das geplante Trauma-Zentrum) in Berlin. Die regionalen psychosozialen Netzwerke in Deutschland bzw. das psychosoziale Netzwerk im Einsatz, die PTBS-Hotline und die Online-Beratungsangebote werden künftig weiter ausgebaut bzw. verbessert.
Datum: 10.01.2010
Quelle:
Wehrmedizin und Wehrpharmazie 2010/1
Wehrmedizin und Wehrpharmazie 2010/1