Lues, bist du es? Die Syphilis auf dem Vormarsch
Bundeswehrkrankenhaus Hamburg
Einleitung

Noch zu Beginn des 20. Jahrhunderts in der prae-antibiotischen Ära war die Syphilis neben der Tuberkulose weit verbreitet und wies eine Prävalenz von 5 - 10 % unter allen Autopsien in dieser Zeit auf.
Klinisches Bild
Die Erkrankung verläuft typischerweise in drei Stadien: Die Frühsyphilis beinhaltet das Primär- und Sekundärstadium sowie das anschließende symptomfreie Intervall, die Frühlatenz, welches ein Jahr post infectionem andauert. Pathognomonisch für das Primärstadium ist die Ausbildung eines schmerzlosen Schankers an der Eintrittsstelle des Bakteriums.
Das Sekundärstadium ist gekennzeichnet durch vielfältige Symptome infolge einer ausgedehnten hämatogenen und lymphogenen Dissemination der Treponemen. Hautveränderungen in diesem Stadium können sich beispielsweise als polymorphes Exanthem oder mit Schleimhautveränderungen (Plaques muqueuses, Condylomata lata) präsentieren, die oft von einer Lymphadenopathie begleitet werden.
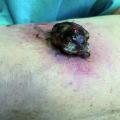
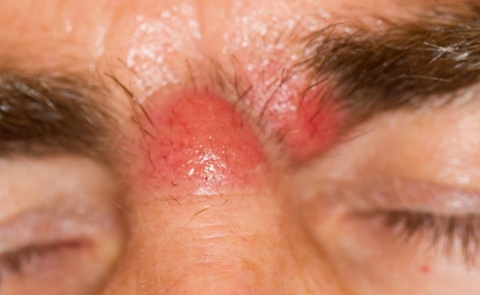
Die Spätsyphilis beinhaltet die Spätlatenz als symptomfreies Intervall auf das erste Jahr nach der Infektion folgend und das Tertiärsyphilis. Diese Phase kann innerhalb weniger Jahre bis Jahrzehnte nach der Infektion auftreten. Sie zeigt sich mit einer Beteiligung des kardiovaskulären Systems und des zentralen Nervensystems. Die typischen Hautveränderungen der Tertiärsyphilis sind die sog. tuberösen Syphilide, die als Gummen bezeichnet werden (Abbildung 1).
Diagnostik und Therapie
Die Labordiagnostik verläuft stufenweise nach einem festen Algorithmus, der nach einem positiven Screening-Test eine Bestätigungsreaktion erfordert. Mit weiteren Testverfahren wird die Behandlungsbedürftigkeit festgestellt. Auch nach erfolgter Behandlung sind sogenannte nicht-treponemenspezifische Seroreaktionen (VDRL-Test) zur Kontrolle des Behandlungserfolges unerlässlich. Allerding ist nicht nur die klinische Diagnose schwierig, sondern auch die serologische Diagnostik birgt Lücken. So kann die Laborkonstellation einer behandelten Syphilis der einer inaktiven in der Spätlatenz ähneln.
Therapie der ersten Wahl ist für alle Stadien die parenterale Gabe von Depot-Penicillinen. Bei einer Penicillinallergie ist ein Ausweichen auf andere Antibiotika, wie Cephalosporine, -Makrolide oder Tetrazykline, erforderlich.
Inzidenz und besondere Infektionsrisiken
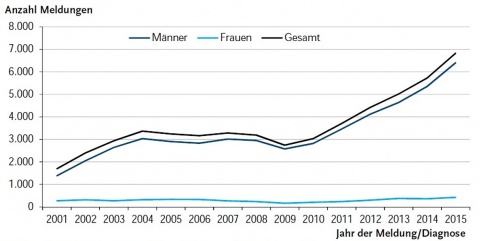
Die Inzidenz der Syphilis in Deutschland im Jahr 2015 betrug 8,5 Fälle pro 100 000 Einwohner. Insgesamt wurden 2015 durch das Robert-Koch-Institut 6 834 Fälle registriert, rund 19 % mehr im Vergleich zum Vorjahr mit 5 722 Fällen. Seit 2009 zeichnet sich ein deutlicher Anstieg gemeldeter Lues-Fälle ab (Abbildung 2).
Die größte Steigerung in Deutschland ist bei Männern, die Sex mit Männern haben, (MSM) zu verzeichnen. Der Anteil der Fälle, die über MSM übertragen wurden, lag bei 85 %. Der Anteil der wahrscheinlich heterosexuell erworbenen Infektionen betrug nur 15 %.
Am wahrscheinlichsten ist dieser Anstieg auf Veränderungen des Sexualverhaltens und des sozialen Umganges mit Intimität zurückzuführen. Dating Apps und die Einführung von GPS-fähigen Smartphones erleichtern seit einem Jahrzehnt die Kontaktaufnahme und führen somit möglicherweise zu einer höheren Kontaktrate unter potenziellen Sexualpartnern. Diese Mutmaßungen lassen sich zurzeit noch nicht in Studien nachweisen, sind jedoch im ärztlichen Gespräch bei der Erhebung der Sexualanamnese bereits jetzt deutlich zu erkennen.
Auch medizininfektiologische Meilensteine wie die seit 2017 mögliche Präexpositionsprophylaxe gegen das HI-Virus haben Einfluss auf das Sexualverhalten und prägen dieses wahrscheinlich zukünftig nachhaltig. Das daraus resultierende Sicherheitsgefühl, sich gegen das HI-Virus nun wirkungsvoll schützen zu können, kann zur Aufgabe essenzieller Schutzmaßnahmen führen und möglicherweise prädisponierend für den Erwerb anderer venerischer Infektionskrankheiten wirken.
Fazit
Die gesellschaftliche Wahrnehmung von sexueller Intimität befindet sich im stetigen Wandel und ist abhängig vom jeweiligen Zeitgeist. Für das Erkennen, die Therapie und insbesondere für Prävention von venerologischen Erkrankungen sind Kenntnisse über die sexuellen Verhaltensweisen in den unterschiedlichen Patientenkollektiven von großer Bedeutung.
Oberstabsarzt Atakan Sustam
E-Mail: atakansustam@bundeswehr.org
Datum: 09.01.2019