Bittere Erfahrungen mit Hitzeschäden
Bundeswehrkrankenhaus Hamburg
Hintergrund
„Der tödliche Bundeswehr-Marsch – Rekonstruktion einer Katastrophe.“ So lautete die Schlagzeile am 2. Januar 2018 auf Stern Online. Die tragischen Ereignisse auf dem Truppenübungsplatz Munster, die zum Tod eines Kameraden und der Erkrankung von drei weiteren führten, werden zum Anlass genommen, die aktuelle Versorgungsstrategie von Patienten mit Hitzeschäden zu betrachten.
Besonderes Augenmerk soll auf dem aktuellen Sachstand bei den Empfehlungen zur präklinischen Versorgung von Hitzeerkrankten und möglicher Vorsorgemaßnahmen zur Verhinderung von Hitzeerkrankungen liegen.
Klassifikation von Hitzeschäden

Die Kompensationsmöglichkeit ist beim Hitzschlag als schwerste Erkrankung mit einer relevant hohen Mortalität nicht mehr gegeben. Beim Hitzschlag kommt es durch das Missverhältnis zwischen Wärmeproduktion und -aufnahme und der Möglichkeit des Organismus zur Wärmeabgabe zum Versagen der Thermoregulation, mit schweren Folgen für den gesamten Körper bis hin zum Multiorganversagen und dem daraus folgenden Tod des Patienten.
Wärme als Einflussfaktor auf den Körper
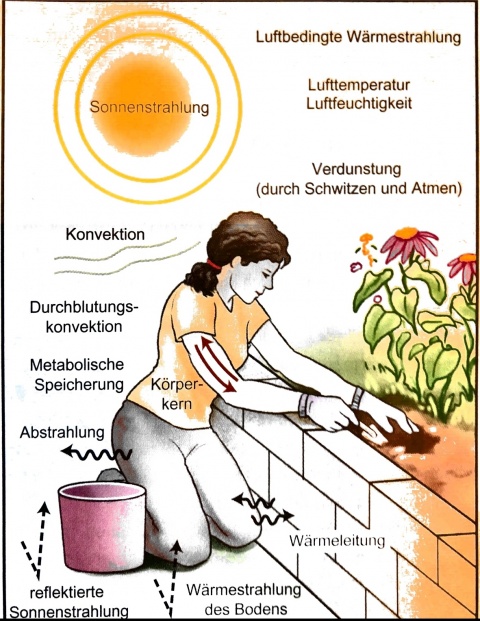
Wärme wird nicht nur bei hohen Umgebungstemperaturen von außen aufgenommen, sondern bei Anstrengung zusätzlich im Körper vor allem in der Muskulatur produziert. Unter normalen Umständen kann die Körperkerntemperatur durch thermoregulatorische Mechanismen auf einem, im Hypothalamus regulierten, Sollwert von 37°C gehalten werden. Diese Mechanismen sind in Abbildung 1 dargestellt.
Neben den Witterungsbedingungen haben viele Faktoren einen Einfluss auf die Schwere eines Hitzeschadens. Akklimatisation, Training, Konstitution spielen ebenso eine Rolle, wie Kleidung, Nahrung, Trinkmenge, Alkohol, körperliche Aktivität und eine Vielzahl von Medikamenten. Diese Faktoren lassen sich meist einfach erklären, was auch auf Substanzen wie Amphetamine, Diuretika und Betablocker zutrifft. Für die truppenärztliche Versorgung spielt insbesondere aber die reduzierte Hitzetoleranz durch trizyklische Antidepressiva und Antihistaminika eine wichtige Rolle. Die individuellen Unterschiede bei Hitzetoleranz und Leistungsfähigkeit sind allerdings sehr groß; die Hitzetoleranz variiert auch bei jedem Einzelnen nach Tagesform und lässt sich daher auch schwer voraussagen.
Präklinische thermoregulatorische Maßnahmen im Rahmen der Erstversorgung
Die präklinische Therapie des Hitzschlages orientiert sich in allen aktuellen notfallmedizinischen Veröffentlichungen an dem üblichen prioritätenorientierten Vorgehen nach ABCDE Kriterien. Bei „E“ kommt der Temperaturreduktion die entscheidende Bedeutung zu, da für das Ausmaß der Schädigung und der Prognose neben der maximalen Körpertemperatur auch die Dauer der Hyperthermie >39°C entscheidend ist. Schwere Erkrankungsverläufe finden sich dann, wenn es nicht schnell genug gelingt, die Temperatur wieder zu senken.
Die effektivste Art der Temperaturreduktion ist auch im internationalen Vergleich Gegenstand aktueller wissenschaftlicher Diskussionen. Die Immersionsmethode, bei welcher der Patient in kaltes Wasser gelegt wird, ist zwar kurzzeitig sehr effektiv, die reaktive Vasokonstriktion im Verlauf aber eher kontraproduktiv; zudem ist eine weitere intensivierte Therapie auch nur eingeschränkt möglich. Die meisten Betrachtungen favorisieren evaporative Methoden, bei denen der Patient sowohl befeuchtet als auch einem Luftstrom ausgesetzt wird. In der folgenden klinischen Versorgung kommen zusätzlich extrakorporale Verfahren und invasive Maßnahmen zur Kühlung zur Anwendung, um eine möglichst rasche Normalisierung der Körperkerntemperatur zu erreichen. Antipyretika sind nicht indiziert, da die Temperaturerhöhung nicht einer zentralen Sollwertverstellung geschuldet ist.
Lessons identified – was kann man präventiv tun!?
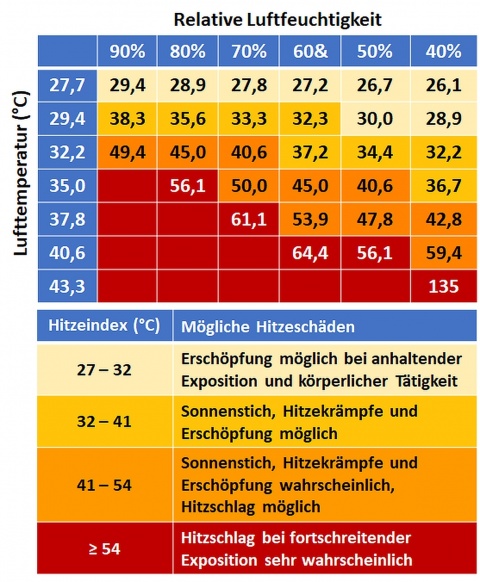
Die meisten Präventionsmaßnahmen begründen sich in einer möglichst guten Anpassung an die Hitzeexposition durch vorbereitende und begleitende Maßnahmen. Die Vorbereitung schließt eine ausreichend lange Akklimatisation ein und wird durch einen guten Trainingszustand ergänzt. Bei der Planung von Aktivitäten kann ein Hitzeindex (Abbildung 2) mit Berücksichtigung von Temperatur, Luftfeuchtigkeit und Windgeschwindigkeit helfen.
Die Dauer der Hitzeexposition ist mindestens genauso wichtig wie die Dauer der Erholungsphasen. Je nach Aktivität und Klima kann die Erholungsphase deutlich länger als die Aktivitätsphase sein. Entsprechend angepasste Ernährung und Funktionskleidung komplettieren die Präventivmaßnahmen. Die Sicherstellung einer ausreichenden Flüssigkeitszufuhr alleine kann schwerwiegende Hitzeschäden nicht verhindern und darf daher nur als eine Teilmaßnahme verstanden werden.
Oberfeldarzt Marc Royko
E-Mail: marcroyko@bundeswehr.org
Datum: 04.10.2018