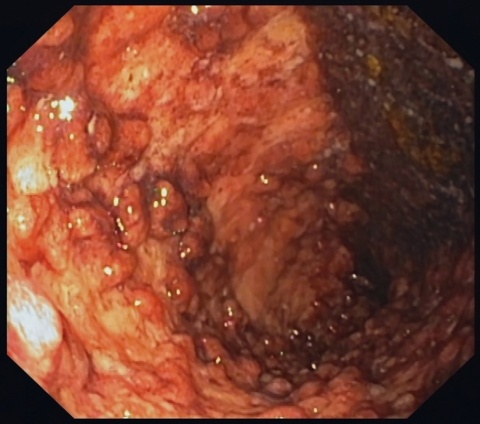
Vegetierende Pyodermie und dann doch ganz anders ...
Bundeswehrkrankenhaus Ulm
Fallbeschreibung

Stationäre Aufnahme
Bei Verdacht auf eine vegetierende Pyodermie nahmen wir den Patienten stationär auf. An Vorerkrankungen gab er eine Pancolitis ulcerosa an, die aktuell mit Infliximab (Remicade®) in achtwöchigen Abständen behandelt würde. Der Lokalbefund war gut mit einer vegetierenden Pyodermie vereinbar, insbesondere unter laufender Immunsuppression und einer Linksverschiebung der Laborparameter.
An Differenzialdiagnosen kamen eine autoinflammatorische Abszessbildung im Rahmen der Grunderkrankung, eine atypische Mykobakteriose unter laufender TNFα-Therapie oder ein Pyoderma gangraenosum infrage.
Zur Sicherung der Diagnose entnahmen wir zunächst bakteriologische Abstriche aus den inzidierten Knoten und fertigten ein Grampräparat an. Der Patient erhielt eine systemische Antibiose und lokal eine antiseptische Therapie.
Klinischer Verlauf
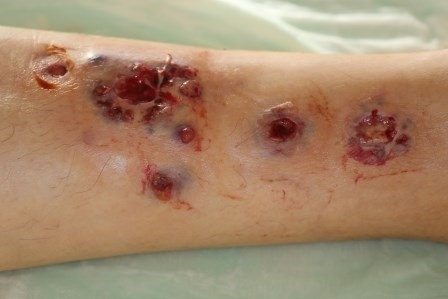
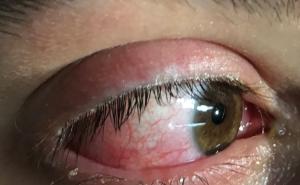
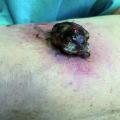
Nur zwei Tage nach der Verlegung zeigte sich eine Exazerbation des Hautbefundes (Abbildung 2). Trotz oben genannter Therapie waren die Knoten deutlich größenprogredient mit Ulzerationen; zusätzlich fielen neue livide Papeln auf, die im weiteren klinischen Verlauf ebenso ulzerierten. Bei negativen bakteriologischen Abstrichen und Grampräparat gingen wir nun von einem Pyoderma gangraenosum aus. Wir änderten die Lokaltherapie auf ein lokales Steroid der Klasse IV und atraumatische Wundverbände mit täglichen Verbandwechseln. Die antibiotische Systemtherapie wurde abgesetzt.
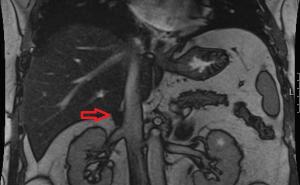
Eine Therapie mit einem anderen Biological zur Stabilisation von Darm- und Hautbefund war unerlässlich. Bei dieser diagnostischen Konstellation schlossen wir vor Beginn einer solchen Therapie eine manifeste Tuberkulose sowie eine Infektion mit atypischen Mykobakterien mittels Quantiferon-Test beziehungsweise Probebiopsie aus, da negative bakteriologische Befunde eine Mykobakteriose nicht ausschließen können. Die Probebiopsie konnte sowohl im abteilungseigenen histologischen Labor mit einem Pyoderma gangraenosum in Einklang gebracht als auch durch die Uniklinik Ulm und die Dermatohistopathologie Friedrichshafen als mykobakterienfrei bestimmt werden. Der Ausschluss einer atypischen Mykobakteriose war nicht nur im Rahmen der geplanten TNFα-Therapie notwendig, sondern auch im Rahmen der Differenzialdiagnose der Hautveränderungen am Unterschenkel.
Therapie
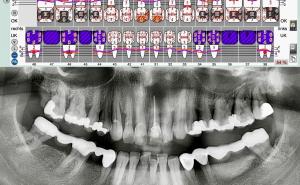
Interdisziplinär beschlossen wir den Therapieversuch mit Adalimumab (Humira®) - ebenfalls ein TNFα-Inhibitor, jedoch mit humanem monoklonalem Antikörper statt eines chimären wie bei Infliximab. Diese Therapie verzögerte sich zunächst jedoch noch aufgrund eines Kieferabszesses (als aktive Infektion gilt dies als Kontraindikation eines Therapiebeginns mit TNFα-Inhibitoren) und einer erneuten deutlichen und transfusionsbedürftigen Hämatochezie.
Nur einen Tag nach Beginn der Humira®-Therapie stellte sich eine starke Besserung des Haut- und Darmbefundes ein. Bei Entlassung etwa eine Woche später konnte der Patient essen und gehen. Am linken Unterschenkel zeigte sich eine fast vollständige Reepithelialisierung der betroffenen Hautareale, sodass wir den Patienten in die ambulante Weiterversorgung entlassen konnten.
Schlussfolgerung
In Zusammenschau lässt sich sagen, dass es stets vonnöten ist, Einweisungs- und Arbeitsdiagnosen zu überdenken. Die -Therapie eines Pyoderma gangraenosum gestaltet sich häufig langwierig und sollte in Fällen wie dem oben dargestellten interdisziplinär erfolgen. Trotz der Artverwandtschaft sind die einzelnen Biologicals nicht mit ähnlichen Präparaten der gleichen Gruppe gleichzusetzen. Ebenso zeigt sich für die Unterform des mit einer chronisch-entzündlichen Darmerkrankung assoziierten Pyoderma gangraenosum, dass der Einsatz von TNFα-Blockern nicht nur eine rasche Besserung des Darmbefundes bewirkt, sondern auch das Pyoderma gangraenosum positiv beeinflusst.
Stabsarzt Julia Born
E-Mail: juliaborn@bundeswehr.org
Datum: 07.02.2019