Mycobakterium aubagnense
Bundeswehrkrankenhaus Hamburg
Fallbeschreibung
Anamnese
Ein 27-jähriger Patient wurde im Januar 2016 stationär mit seit ca. 3 Wochen bestehenden, schmerzhaften, tumerös imponierenden Hautveränderungen an der rechten Hand und am rechten Arm aufgenommen. Er gab an, sich zwei Wochen zuvor eine Schnittverletzung am rechten Mittelfinger zugezogen zu haben, die nicht abheile; mehrmals seien durch Chirurgen Wunddebridements durchgeführt worden; zusätzlich werde er seit 2 Wochen systemisch antibiotisch mit Ciprofloxacin 500 mg (1-0-1) und Metronidazol 400 mg (1-1-1) behandelt. Nebenbefundlich bestand ein arterieller Hypertonus, der mit Delix 5 mg (1-0-0) gut eingestellt war. Tropenaufenthalte wurden verneint; allerdings gab der Patient an, dass er ein Warmwasser-Aquarium mit exotischen Fischen aus dem Amazonasraum besitze.Klinischer Befund
Hautbefund
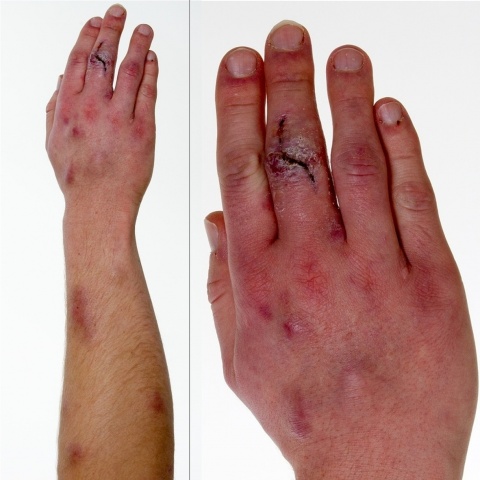
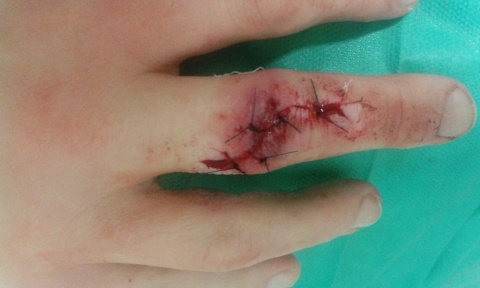
Am rechten Arm fanden sich 15 schmerzhafte zwischen 1 x 1 cm und 2,5 x 2,5 cm messende livid-erythematöse subkutane, derbe, nicht verschiebliche Knoten. Am rechten Mittelfinger zeigte sich eine gezackt verlaufende gerötete und geschwollene Schnittwunde mit einliegenden Fäden.
Allgemeinbefund
Der Patient befand sich in einem leicht reduzierten Allgemeinzustand, bedingt durch mäßige Schmerzen im Bereich der tumorösen Hautveränderungen am rechten Arm und der rechten Hand.
Diagnostik
Die laborchemische Untersuchung wies eine dezente Senkung der eosinophilen Granulozyten (0,04/nl) auf, alle weiteren Entzündungsparameter zeigten sich ohne pathologischen Befund.
Mikrobiologische Diagnostik:
Aus dem bakteriologischen Abstrichmaterial konnte mittels PCR-Diagnostik Mycobakterium aubagnense nachgewiesen werden, die kulturelle Anzucht gelang jedoch auch nach achtwöchiger Bebrütung nicht.
Therapie und Verlauf
Unter dem Bild einer Mycobakterium aubagnense-Infektion mit sporotrichoider Aussaat wurde der Patient stationär aufgenommen. Es erfolgte eine kombinierte intravenöse antibiotische Therapie mit Rifampicin (450 mg 2x/Tag) und Clarithromycin (500 mg 2x/Tag, entsprechend 15 mg/kg Körpergewicht/Tag). Zudem stellten wir den Patienten in unserer handchirurgischen Abteilung vor. Hier wurde die Operationswunde oberflächlich eröffnet. Dabei entleerte sich Pus. Zur Lokalbehandlung wurden täglich desinfizierende Handbäder mit Octeni-dinlösung durchgeführt und Verbände mit Polihexanid Wundgel angelegt. Zudem wurde der rechte Arm ruhiggestellt.Nach 2 Tagen konnte der Patient mit bereits leicht regredientem Hautbefund bei gutem Allgemeinbefinden entlassen werden. Im weiteren ambulanten Verlauf nahm er die oben beschriebene antibiotische Kombinationstherapie per os ein. Es erfolgten monatliche Vorstellungen in unserer fachärztlichen Untersuchungsstelle. Nach 5 Monaten wurde die antibiotische Kombinationstherapie bei nunmehr blandem Hautbefund beendet.
Diskussion
Das Mycobakterium aubagnense ist ein bisher wenig bekanntes Mitglied aus der Familie der Mycobakterien. Wegweisend für die Diagnostik dieses Erregers war die Gensequenzierung des rpoB-Gens im Jahre 2006 in Großbritannien [1]. Weiter konnte bei Feldforschungen in Indien Mycobakterium aubagnense in Aquarien- und Teichwasserfischen nachgewiesen werden [2]. Diese Forschungen lassen den Rückschluss zu, dass die oben erwähnten Aquarien-Fische unseres Patienten mit dem hier diskutierten Bakterium möglicherweise infiziert waren und so die Übertragung auf ihn stattfand. Als Eintrittspforte kommt die Schnittverletzung in Betracht.
In einem weiteren Fallbericht aus Deutschland aus dem Jahr 2012 wurde Mykobakterium aubagnense bei einem jungen Mädchen türkischer Herkunft aus einer singulären, juckenden, plaqueförmigen Hautveränderung am rechten Knie isoliert, die sich langsam vergrößert hatte, jedoch keine sporo-trichoide Aussaat zeigte. Diese Infektion wurde nach zunächst erfolglosem Versuch der Behandlung mit Doxycyclin 100 mg (1-0-0) schließlich erfolgreich mit einer Kombination von Clarithromycin und Rifampicin therapiert [3].
Nach dem oben skizzierten Therapieverlauf stellt sich die Frage, ob es sich womöglich bereits um eine Resistenz gegenüber Tetracyclinen gehhandelt haben könnte, bzw. ob Tetracycline als Monotherapie überhaupt eine therapeutische Alternative darstellen. Auch zeigen sich im direkten Vergleich der beiden Fälle klinisch völlig unterschiedliche Hautbefunde. Hier stellt sich als weitere Frage, mit welcher klinischen -Varianz sich kutane Infektionen mit Mycobakterium aubagnense manifestieren können.
Literatur
- Adekambi T, Berger P, Raoult D, Drancourt M: rpoB gene sequence-based characterization of emerging non-tuberculous mycobacteria with descriptions of Mycobacterium bolletii sp. Nov., Mycobacterium phocaicum sp. Nov. and Mycobacterium aubagnenese sp. nov. International Journal of Systematic and Evolutionary Microbiology 2006; 56: 133 - 143.
- Shukla S, Shukla SK, Verma DK et al.: Phenotypic and Molecular Characterization of Mycobacterium species from Fresh Water Aquarium Fish and Water Samples: Journal of Pure and Applied Microbiology 2014; 8(1):453 - 460.
- Scheitz R, Potthof A, Altmeyer P, Brockmeyer NH: Ataxia teleangiectasia-assoziierte kutane Mycobacterium aubagnense Infektion. Journal der Deutschen Dermatologischen Gesellschaft 2014; 12 Suppl. s1: 6.
Oberstabsarzt Dr. Maria Franziska Ostermann
E-Mail: mariafranziskaostermann@bundeswehr.org
Datum: 22.01.2019