Zahnärztliche Sedierung: Orale Sedativa und Lachgas
Aus dem Institut für dentale Sedierung Köln (Leiter: Dr. F. G. Mathers) und der Abteilung VII A – Fachzahnärztliches Zentrum (Leiter: Oberfeldarzt Dr. M. Lüpke) des Bundeswehrkrankenhauses Hamburg (Chefarzt: Generalarzt Dr. J. Hoitz)
F.G. Mathers
Bei der Einsatzverwendungsfähigkeit („combat readiness“) von Soldatinnen und Soldaten der Bundeswehr spielt die orale Gesundheit eine wichtige Rolle. Ausschließlich oral gesunde Militärangehörige sind uneingeschränkt voll verwendungsfähig. Daraus ergibt sich oft die Forderung nach einer oralen Sanierung im Heimatland.
Dank schonender Behandlungsmethoden können heute die meisten Patientinnen und Patienten unter den konventionellen Bedingungen der Lokalanästhesie behandelt werden. Gleichwohl gibt es einen zahlenmäßig nicht unbedeutenden Kreis, bei dem eine zahnärztliche Behandlung unter ausschließlicher Nutzung von lokalen Anästhetika nicht möglich ist. Dafür kann es verschiedene Gründe geben. Ursächlich sind in erster Linie Angst- und Beklemmungszustände und die sich daraus möglicherweise entwickelnden körperlichen Folgesymptome, als Reaktion auf eine zahnärztliche Behandlungssituation. Diese Patientenklientel hat zudem sehr oft einen hohen Behandlungsbedarf an chirurgischen, konservierenden, parodontologischen oder auch prothetischen Behandlungsmaßnahmen. Für diesen Patientenkreis sind die verschiedenen Möglichkeiten der Sedierung mittels Lachgas und oraler Sedativa oft eine äußerst hilfreiche Behandlungsoption. Besonders die Lachgassedierung bietet sich hierbei aufgrund der nachgewiesenen guten anxiolytischen Wirkung bei gleichzeitig relativ geringer anästhetischer Wirkung als Alternative gerade für die zahnärztliche Behandlung an.
Einleitung
Das Militär und die zivile Zahnmedizin haben eine lange gemeinsame Tradition in der Entwicklung und praktischen Anwendung von effektiven Techniken zur Schmerz- und Angstkontrolle. Analgetika und Anxiolytika sind seit über 150 Jahren im militärischen Einsatz und die breite Anwendung bei Verletzten hat auch im zivilen Bereich zu einem verminderten Auftreten von posttraumatischen Belastungsstörungen geführt [1, 2].
Analog zu Angst und Schmerzen im militärischen Einsatz können traumatische Zahnbehandlungen ebenso zu langfristigen psychischen Schäden führen. So finden sich Symptome von posttraumatischen Belastungsstörungen bei Patienten, die entsprechend negative Zahnbehandlungen erfahren haben [3].
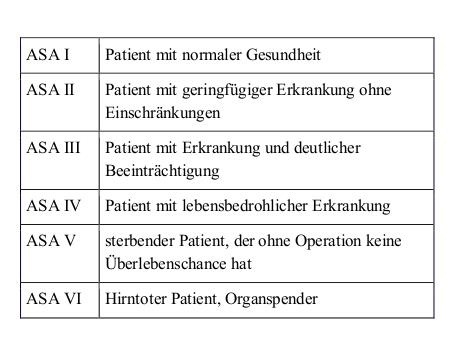
Fortschritte in der dentalen Anästhesie eröffnen Zahnärzten noch nie dagewesene Möglichkeiten des Angst- und Schmerzmanagements. Eine effektive Option zur Anxiolyse, der Auflösung von Angstzuständen, ist die kombinierte moderate Sedierung mit oralen Sedativa und Lachgas. Sie ist sicherer als eine Allgemeinanästhesie und eignet sich für maximal zwei Stunden dauernde Eingriffe bei pädiatrischen und erwachsenen Patienten der ASA-Risikoklassen 1 und 2.
Daraus ergeben sich auch erweiterte Behandlungsoptionen für die zahnärztliche Behandlung für Soldatinnen und Soldaten der Bundeswehr.
Die Zeiten, in denen zahnärztliches Schmerzmanagement lediglich den Einsatz von Lokalanästhetika bedeutete und komplexere Fälle nur unter Allgemeinanästhesie mit einem Narkosearzt bewältigt werden konnten, sind vorbei. Zwischen der Lokalanästhesie und der Vollnarkose hat sich in den letzten Jahren ein Spektrum an effektiven und sicheren Sedierungsverfahren etabliert, die dentale Eingriffe für Patienten weniger traumatisch machen [4]. Vorreiter in Sachen dentale Sedierung sind vor allem anglo-amerikanischen und skandinavischen Länder, in denen sich Mediziner schon früh mit dem Thema auseinandersetzten und verschiedene Verfahren erprobt haben. Dies manifestiert sich im Vergleich zu Deutschland an der höheren Rate an Zahnärzten, die Patienten routinemäßig mit Lachgas sedieren – und zwar nicht nur Kinder, sondern auch Erwachsene [5].
Sedierung in Deutschland ist ausbaufähig
Die deutschsprachigen Länder hinken in Sachen dentales Schmerzmanagement noch stark hinterher [6]. Bis vor wenigen Jahren bot nur eine kleine Minderheit von deutschen Zahnärzten ihren Patienten moderne Sedierungsoptionen an, ob Lachgas, orale Medikamente oder eine intravenöse Sedierung. Doch langsam verändert sich die Situation. Bei vielen Zahnärzten steigt das Bewusstsein dafür, dass traumatisierende Erlebnisse im Behandlungsstuhl, seien sie im Kindesalter oder danach, einen erheblichen Einfluss auf das spätere Verhalten von Patienten haben. Das fängt bei der grundsätzlichen Bereitschaft zum Zahnarztbesuch an und kulminiert in dem Grad des Stresses bzw. der psychischen Belastung, die Patienten in der Zahnarztpraxis empfinden. Bei manchen Patienten steigt dadurch das Risiko der Unterversorgung, mit den entsprechenden gesundheitlichen Folgen nicht adäquater Mund- und Zahngesundheit, und bei Soldaten/innen der Bundeswehr mit den entsprechenden Folgen für ihre Einsatzverwendungsfähigkeit. Die inzwischen verfügbare und bewährte Palette minimaler und moderater Sedierungsverfahren kann so eingesetzt werden, dass ein breites Patientenspektrum (Kinder und Erwachsene) mit unterschiedlich ausgeprägten Angstzuständen (von „leicht ängstlich“ bis hin zu „panisch“) therapiert werden kann.
Patienten profitieren von Kombi-Option
Zahnärzte, die ihr Schmerzmanagement optimieren wollen, stehen stets vor der Herausforderung, die richtige Sedierungsoption für den einzelnen Patienten zu wählen.
In vielen Fällen kommt dabei die für Zahnärzte erlern- und beherrschbare orale sowie intravenöse Sedierung oder auch eine Lachgassedierung zum Einsatz [7]. Bei Kindern oder Erwachsenen, bei denen aufgrund psychischer oder körperlicher Befunde höhere Anforderungen an die Sedierung gestellt werden, reicht oft eine der oben genannten Methoden alleine eingesetzt nicht aus. Die Allgemeinanästhesie möchte man möglichst umgehen, denn sie ist für Patienten risikoreicher, für Zahnarzt und Praxispersonal aufwändiger und erfordert außerdem die Anwesenheit eines Anästhesisten.Die kombinierte Sedierung mit oralen Medikamenten und Lachgas ist eine alternative Möglichkeit, auch diesen Patienten eine effektive und sichere Sedierung anbieten zu können. Alle für diese Form der Sedierung notwendigen Kenntnisse können sich Zahnärzte in zweitägigen Weiterbildungsveranstaltungen aneignen. In Deutschland gelten die Ausbildungsstandards der Fachgesellschaften (Deutsche Gesellschaft für dentale Sedierung und Berufsverband Deutscher Oralchirurgen), die weitgehend den internationalen Richtlinien der American Dental Association und der Canadian Dental Association entsprechen.
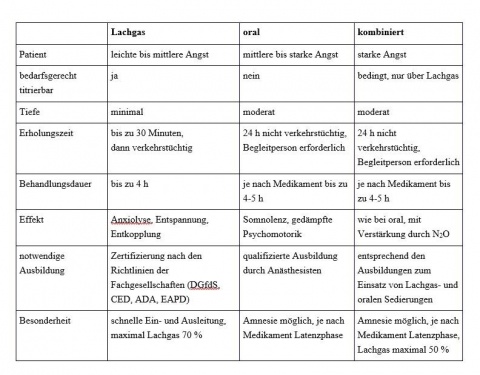
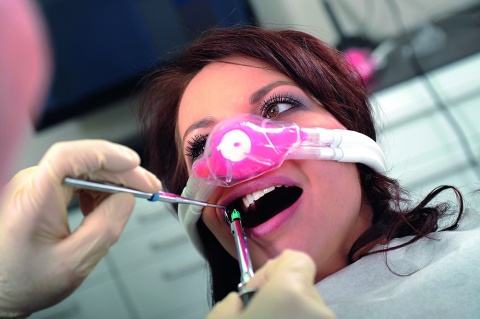
Die minimale Sedierung mit Lachgas
Die inhalative Lachgassedierung wird seit mehr als 150 Jahren eingesetzt und hat auch im deutschsprachigen Raum eine jahrzehntelange Tradition, vor allem in der pädiatrischen Dentalmedizin.
Lachgas (N2O) hat eine relativ geringe anästhetische, aber dafür nachgewiesene anxiolytische Wirkung: In der Zahnmedizin übliche Konzentrationen von 30 - 50 % rufen einen Bewusstseinszustand hervor, der von Entspannung, Somnolenz und tranceähnlicher psychischer Entkopplung gekennzeichnet ist. Auf dem Sedierungs-Bewusstseins-Kontinuum ist die Lachgassedierung als minimale Sedierung einzuordnen. Bei der Inhalation wird das Gas über die Lunge aufgenommen, im Blut gelöst und im zentralen Nervensystem absorbiert, wo es innerhalb von Minuten seine Wirkung entfaltet. Nach der Behandlung wird es genauso rasch und metabolisch unverändert über Lunge und Haut wieder ausgeschieden.
Lachgas hat eine klinisch vernachlässigbare Wirkung auf Atmung und Herz-Kreislauf-System, allerdings verändern bereits geringe Konzentrationen die Psychomotorik. Die bei der Anwendung von Lachgas theoretisch mögliche, aber praktisch seltene, Diffusionshypoxie wird durch eine dreiminütige Gabe von 100 % Sauerstoff am Ende der Inhalation vermieden. Lachgas kann bei Patienten jeden Alters eingesetzt werden, wobei gerade ältere Menschen von der hohen Sauerstoffgabe profitieren. Durch die Reduzierung der Empfindlichkeit der oberen Atemwege eignet sich das Gas besonders für Patienten mit einem störenden Würge- oder Schluckreflex. Nicht angewendet werden sollte Lachgas nach einer Vitrektomie sowie bei schwerer COPD (Chronisch obstruktive Lungenerkrankung), Pneumothorax, Drogenabhängigkeit, Ileus und bei Schwangeren. Zu den relativen Kontraindikationen gehören eine akute Otitis media und Mastoiditis. Auch Patienten mit ausgeprägten Gesichtsdeformitäten oder einer Verlegung der nasalen Atemwege, sowie unkooperative geistig Behinderte und auch Patienten mit schwerwiegenden psychiatrischen Erkrankungen eignen sich weniger für die Lachgasanwendung.
Bei der dentalen Lachgassedierung werden sogenannte Flowmeter genutzt. Diese Systeme werden vom Behandler gesteuert und dienen zur Einstellung des Atemminutenvolumens und der Lachgaskonzentration. Das definierte Lachgas-Sauerstoff-Gemisch wird dem Patienten über ein Schlauchsystem mit Nasenmaske verabreicht und während der gesamten Behandlung inhaliert. Moderne Masken- und Schlauchsysteme verfügen über eine integrierte Absaugvorrichtung, welche die Ableitung des exhalierten Lachgases sicherstellt und damit die Raumexposition im Rahmen der gesetzlichen Vorgaben minimiert.
Die moderate Sedierung mit oralen Medikamenten
Durch den Einsatz oral verabreichter Sedativa erzielt man eine moderate Sedierung, bei der das Bewusstsein des Patienten stärker beeinflusst wird als beispielsweise mit Lachgas [8]. Die dabei üblicherweise verwendeten Sedativa, wie Benzodiazepine, Barbiturate und Antihistaminika, üben eine dämpfende Wirkung auf das zentrale Nervensystem aus und verlangsamen die kognitiven Fähigkeiten und die Psychomotorik.Sie unterstützen Patienten bei der Angstbewältigung, indem sie zu einer verminderten Wahrnehmung von Emotionen und äußeren Stimuli führen.
Bei oralen Sedativa gibt es zwischen Einnahme und Wirkung eine Latenzphase, und ihre Wirkintensität und -dauer können nicht 100 % prognostiziert werden, da sie bei jedem Patienten unterschiedlich sind. Außerdem sind orale Medikamente, anders als Lachgas, nicht titrierbar, die Tiefe der Sedierung kann also während einer Behandlung nicht bedarfsgerecht angepasst werden. Der Zahnarzt benötigt deshalb in jedem Fall spezielle pharmakologische Kenntnisse über einzelne Arzneimittel. Patienten sind nach der Einnahme nicht verkehrstüchtig und dürfen nur mit einer Begleitperson entlassen werden. Absolute Kontraindikationen sind Engwinkelglaukom, Allergien auf orale Sedativa und schwerste psychiatrische Erkrankungen; Benzodiazepine können vor allem bei Kindern in seltenen Fällen zu Atemwegsverlegungen führen. Bei korrekter Anwendung treten unerwartete Nebenwirkungen allerdings äußerst selten auf.
Kombinierte Sedierung
Bei der Kombination von oralen Sedativa und Lachgas wird ebenfalls eine moderate Sedierungstiefe erreicht [9]. Die Kombinationssedierung erweitert das Spektrum an Sedierungsoptionen für Patienten und bietet gegenüber den Einzelverfahren einige Vorteile: Die bei einer oralen Sedierung stets vorhandene Unsicherheit bezüglich der Wirkintensität und -dauer wird bei der kombinierten Sedierung durch die Lachgasgabe aufgefangen. Zudem ergänzen sich die potentiell amnestische Wirkung mancher oraler Sedativa und die anxiolytische Wirkung des Lachgases und verbessern damit das Patientenerlebnis.
Das Verfahren eignet sich besonders für unkooperative Patienten, beispielsweise Menschen, die keine Lachgasmaske aufsetzen möchten oder verhaltensauffällige Kinder (ausgenommen sind Patienten mit schweren psychischen Störungen). Außerdem kann die kombinierte Sedierung bei langwierigen Eingriffen (beispielsweise umfangreiche chirurgische und konservative Sanierungen), im Rahmen von Routinetherapien (z. B. Sinuslift) oder auch bei extensiven oralchirurgischen Eingriffen eingesetzt werden. Die Kombi-Sedierung sollte nur nach sorgfältiger Anamnese und nur bei ASA 1 und 2 Patienten Anwendung finden. Wichtig für die Sicherheit dieser Sedierungsform ist insbesondere, dass die Atemwege frei sind.
Nicht alle oralen Sedativa eignen sich gleich gut für den Einsatz in der Kombination mit Lachgas. Gute klinische Erfahrungen sind bei der Anwendung von Benzodiazepinen dokumentiert, die nicht nur wirksam sedieren und eine anterograde Amnesie erzeugen, sondern auch ein gutes Sicherheitsprofil haben [10]. Sie verstärken im zentralen Nervensystem durch Bindung an den GABAA-Rezeptor die hemmende Wirkung des körpereigenen Botenstoffes GABA auf die Nervenzellen. Neben den bereits beschriebenen Effekten wirken Benzodiazepine angst- und krampflösend sowie muskelentspannend. Schmerzstillend wirken sie nicht, so dass vor einem Eingriff immer ein Lokalanästhetikum gespritzt werden muss. Kontraindikationen sind Schwangerschaft, Myasthenia gravis, Ataxie, Engwinkelglaukom, Drogenabhängigkeit sowie Allergien gegen die Wirkstoffgruppe. Vorsicht ist auch bei Patienten mit einer Schlafapnoe geboten: Medikamente mit muskelentspannenden und atemwegsberuhigenden Eigenschaften können bei ihnen zu einer Atemdepression führen.Das populärste orale Sedativum bei der zahnärztlichen kombinierten Sedierung ist Midazolam (Dormicum®). Es erreicht nach etwa 30 Minuten seine maximale Wirkung und lässt sich im Notfall schnell durch die Gabe des Antidots Flumazenil aufheben.
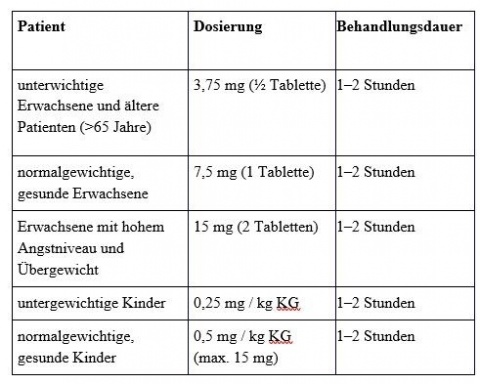
Unerfahrene Zahnärzte sollten zunächst bei weniger ängstlichen Patienten mit niedrigeren Dosierungen Erfahrung sammeln, bevor sie schwierigere Fälle mit hohen Dosierungen behandeln. Die Maximaldosis von 15 mg sollte sowohl bei Kindern als auch bei Erwachsenen aber nie überschritten werden.
Mit der Verbreitung der Benzodiazepine sind die früher üblichen Barbiturate und Antihistaminika zur dentalen Sedierung obsolet geworden. Die breite Anwendung von Midazolam als wichtigstes Benzodiazepin in der Zahnmedizin beruht in erster Linie auf seiner effektiven Wirkdauer von 1 - 2 Stunden. Dies entspricht der üblichen Behandlungszeit für die meisten zahnmedizinischen Eingriffe. Ausschlaggebend für die Dosierung ist aber weniger die Behandlungsdauer, sondern vor allem Faktoren wie Alter, Gewicht, Angstniveau und Vorerkrankungen des Patienten. Letztere sollten anhand einer umfassenden Anamnese im Vorfeld der Behandlung erhoben und sorgfältig dokumentiert werden.
Am Behandlungstag sollten Patienten nüchtern in die Praxis kommen, d. h. sie sollten seit mindestens 6 Stunden nichts gegessen und seit 2 Stunden nichts getrunken haben. Hierdurch wird zum einen das Aspirationsrisiko ausgeschlossen und zum anderen werden Interaktionen zwischen dem Pharmakon und dem Nahrungsbrei im Verdauungstrakt vermieden, welche die Resorption im Dünndarm beeinträchtigen können. Trägern von Kontaktlinsen wird empfohlen, diese vor dem Eingriff zu entfernen, da geringe Mengen von entweichendem Lachgas zu Augentrockenheit führen können. Das orale Sedativum sollte niemals zuhause, sondern immer in der Praxis unter medizinischer Aufsicht eingenommen werden, um medikamentöse Über- bzw. Fehldosierungen zu vermeiden. Das Medikament sollte ungefähr 30 Minuten vor Beginn des Eingriffs verabreicht werden. Erwachsene erhalten in der Regel eine Tablette, Kindern kann das Sedativum als Ampulle (eigentlich zur intravenösen Applikation im Handel erhältlich) in wenigen Millilitern Saft zur Geschmacksverbesserung gegeben werden. Bei der Verwendung von Ampullen muss beachtet werden, dass verschiedene Firmen unterschiedliche Konzentrationen und Gesamtmengen pro Ampulle anbieten. Wichtig sind dabei immer die verabreichten Milligramm.
Wenn die Wirkung des Medikaments einsetzt nimmt der Patient im Behandlungsstuhl Platz und die zusätzliche Lachgassedierung wird vorbereitet. Damit der Patient keine Erstickungsgefühle bekommt, sollte vor dem Aufsetzen der Nasenmaske der Sauerstofffluss optimal eingestellt werden. Eine gut sitzende Maske verbessert dabei das Wohlbefinden der Behandelten deutlich. Angefangen bei etwa 20 %, wird das Lachgas in steigender Dosierung über mehrere Minuten titriert, wobei bei einer kombinierten Sedierung Lachgas nur bis maximal 50 % verabreicht werden sollte. Die Wirkung des Gases setzt innerhalb von zwei bis drei Minuten nach Beginn der Inhalation ein. Während der gesamten Therapie ist eine kontrollierte Praxisatmosphäre mit ruhigem Sprechen und Hantieren sehr wichtig, da Umgebungsreize sich trotz Sedierung automatisch auf die Gemütslage des Patienten übertragen. Wenn die Lachgassedierung erfolgreich eingesetzt hat und alle Vitalparameter kontrolliert worden sind, kann die Lokalanästhesie gesetzt werden. Eine zusätzliche Lokalanästhesie ist bei der kombinierten Sedierung stets erforderlich, da die analgetische Potenz sowohl von Lachgas als auch der oralen Sedativa für eine Zahnbehandlung nicht ausreicht. Unabdingbar für die Gewährleistung der Sicherheit ist fortan das laufende Monitoring des Patienten.
Der sedierte Patient muss vor, während und nach der Behandlung kontinuierlich überwacht werden – bis er oder sie sich vollständig erholt hat und in der Lage ist, die Praxis zu verlassen. Mindestens alle 5 Minuten müssen Atmung bzw. Sauerstoffversorgung, hämodynamische Stabilität, Bewusstsein und Ansprechbarkeit überprüft und schriftlich dokumentiert werden.
Abhängig von der angezielten Sedierungstiefe sollte ein angepasstes Gerätemonitoring durchgeführt werden [11]. Patienten der Sedierungsstufe „minimal“, bei denen in der Regel Lachgas als Monosubstanz zum Einsatz kommt, werden regelhaft mittels Pulsoximetrie überwacht, um vor, während und zum Abschluss der Behandlung die Pulsfrequenz und die Sauerstoffsättigung zu messen [12]. Ab der Sedierungsstufe „moderat“, also bei allen oralen oder intravenösen Sedierungen, ist eine ausgedehntere Überwachung der Atmung erforderlich, so dass bei entsprechenden Behandlungen mit oralen, sublingualen und intravenösen Sedierungssubstanzen die Kapnometrie ergänzend zum Einsatz kommt [13]. Aufgrund der kardiovaskulären Wirkung der schnell anflutenden, parenteralen Sedativa, die bei der intravenösen Sedierung verabreicht werden, ist zusätzlich ein kontinuierliche, automatische Blutdruckmessung alle fünf Minuten erforderlich [14].Die Atmung des Patienten wird während des Eingriffs am Reservoirbeutel des Lachgassystems sichtbar gespiegelt. Hier ist sowohl die Atemfrequenz als auch die Atemtiefe bzw. das Atemzugvolumen mit etwas Erfahrung gut ablesbar. Eine Atemwegsobstruktion erkennt der Behandler an schnarchenden oder ziehenden Atemgeräuschen, oder aber an einer „unnatürlichen Stille“ des Patienten. Behoben werden können Obstruktionen beispielsweise durch leichtes Überstrecken des Kopfes, Anheben des Kiefers und Öffnen des Mundes. Im Regelfall wird es nie notwendig werden, eine Überdruckbeatmung mit dem Ambubeutel durchzuführen. Dennoch ist eine entsprechende Verfügbarkeit im Rahmen der Notfallausrüstung zwingend erforderlich. Die Sauerstoffsättigung des Blutes kann mit einem Pulsoximeter überwacht werden, wobei die simultan mit der Oxygenierung des Hämoglobins angezeigte Pulsfrequenz auch eine Beurteilung der hämodynamischen Situation des Patienten ermöglicht.
Die Bewusstseinskontrolle ist ein zentraler Bestandteil der Patientenüberwachung, da bei einer moderaten Sedierung mit oralen Pharmaka – deren Wirkintensität von Patient zu Patient sehr verschieden ist – immer auch die Gefahr des nicht gewollten Übergangs in eine tiefe Sedierung gegeben ist. Das Bewusstsein wird durch laufende Beobachtung und Kommunikation mit dem Patienten geprüft. Eine Bewusstlosigkeit liegt vor, wenn der Patient weder auf Ansprechen, Anfassen oder Schmerzreize reagiert. Dabei gilt der reine Schutzreflex bei einem Schmerzreiz nicht als adäquate Reaktion. Bei Bewusstlosigkeit muss sofort die Atmung kontrolliert und gegebenenfalls durch geeignete Maßnahmen wiederhergestellt werden.
Komplikationen bei einer kombinierten Sedierung treten äußerst selten auf. Dennoch muss der Zahnarzt jederzeit in der Lage sein, auf unvorhergesehene Ereignisse adäquat reagieren zu können. Dazu gehören theoretisches Wissen und praktisches Können auf dem Gebiet der Notfallmedizin, das durch regelmäßige Trainings geübt werden sollte. Relevantes Material sollte stets auf dem neuesten Stand der Technik gehalten werden.
Ein dentaler Eingriff unter kombinierter Sedierung mit Midazolam und Lachgas sollte nicht mehr als 1,5 bis 2 Stunden dauern, da die Wirkung des oralen Sedativums spätestens ab diesem Zeitpunkt nachzulassen beginnt. Als obligater Bestandteil der Lachgassedierung erhält der Patient am Ende der Behandlung drei Minuten lang 100 % Sauerstoff, um eine potentielle Diffusionshypoxie zu vermeiden. Da sowohl Lachgas als auch orale Sedativa Auswirkungen auf die Psychomotorik haben, muss diese vor der Entlassung des Patienten wiederhergestellt sein. Nach der Behandlung sollte der Patient vom Behandlungsstuhl in einen geeigneten Warte- bzw. Erholungsbereich begleitet werden.
Bis zur vollständigen Erholung sollte sich ein Mitglied des Praxisteams um den Patienten kümmern, wobei sich der Zahnarzt stets in Rufweite befinden muss. Kinder und Erwachsene sollten die Praxis nur in Anwesenheit einer verantwortlichen Begleitperson verlassen. Erwachsene dürfen sich nicht am selben Tag ans Steuer eines Autos setzen [15]. Empfehlenswert ist ein Telefonat am Tag nach dem Eingriff, um sich nach der Befindlichkeit des Patienten zu erkundigen. Die Ergebnisse dieser Nachsorge sollten sorgfältig dokumentiert werden, denn sie können für spätere Eingriffe unter Sedierung wertvolle Erkenntnisse liefern.
Besonderheiten bei Kindern und älteren Patienten
Kinder und ältere Patienten weisen physiologische Besonderheiten auf, die zur Gewährleistung eines sicheren Behandlungsablaufes im Zusammenhang mit der oralen Sedierung beachtet werden müssen. Bei pädiatrischen Patienten ist die Wirkung von Pharmaka oft unvorhersehbar. Aufgrund eines anderen Metabolismus kann sich die Halbwertszeit eines Medikaments bei Kindern verlängern und Abbau und Ausscheidung erfolgen meist langsamer als bei Erwachsenen. Zudem ist die Blut-Hirn-Schranke eines Kindes weniger leistungsfähig.
Bei Senioren können Abbau und Ausscheidung des Sedativums durch Beeinträchtigungen der Nieren- oder Leberfunktion auch anders verlaufen als erwartet. Außerdem muss aufgrund potentiell vorhandener Begleiterkrankungen bei Älteren immer an die Möglichkeit ungewollter Interaktionen zwischen dem oralen Sedativum und anderen Medikamenten gedacht werden.
Da orale Sedativa bei jedem Patienten eine sehr unterschiedliche Wirkung haben, sind bei diesen beiden Patientengruppen eine gründliche Anamnese im Vorfeld, sowie eine sorgfältige Dosierung der Medikamente besonders wichtig. Es kann ratsam sein, die Wirkung eines oralen Beruhigungsmedikamentes während eines kleineren Eingriffs vorher zu testen. Bei Lachgas sind entsprechende Sicherheitsmaßnahmen nicht notwendig, da dieses Sedierungsverfahren ein exzellentes Sicherheitsprofil aufweist und für alle Altersstufen geeignet ist. Der einzige Aspekt, auf den bei pädiatrischen Patienten hier verstärkt geachtet werden sollte, ist die Überprüfung der Atemwegsfreiheit (beispielsweise durch Ausschluss von Erkältung oder Polypen), da Kinder durch ihre Gesichts-Physiognomie ein anderes Risikoprofil für eine Atemwegsverlegung haben als Erwachsene.
Die Anwendung der Lachgassedierung im Fachbereich Zahnmedizin
Bislang wird eine zahnärztliche Behandlung unter Lachgassedierung in keiner zahnärztlichen Behandlungseinrichtung der Bundeswehr angeboten. In der Abteilung VIIa – Fachzahnärztliches Zentrum des Bundeswehrkrankenhauses Hamburg, stellen sich immer wieder Soldaten mit dem Wunsch nach einer Sanierung in Intubationsnarkose vor. Diese kann in den sehr seltenen Fällen mit ausschließlich zahnärztlich-chirurgischem Behandlungsbedarf sinnvoll sein, macht jedoch bei den Behandlungsmaßnahmen keinen Sinn, bei denen eine Behandlungssystematik mit mehreren Sitzungen erforderlich ist und diese zahnärztlichen Behandlungsmaßnahmen machen den weitaus größten Anteil aus. Eine weitere Behandlungsoption kann die Analgosedierung in den Räumlichkeiten der FU VIIa unter Beteiligung von Personal und der Nutzung von Material/Instrumentarium der Abteilung für Anästhesie und Notfallmedizin (Abteilung X) sein. Diese Form der Zusammenarbeit findet im Bundeswehrkrankenhaus Hamburg bereits statt. Sie ist jedoch vom Personaleinsatz sehr aufwändig und kann daher von der Abteilung X nur in sehr begrenztem Umfang angeboten werden. Die in den vorherigen Ausführungen geschilderten Möglichkeiten der Sedierung mittels Lachgas und/oder oraler Sedativa sind geeignet, die Fähigkeitslücke der Sedierung bei der zahnärztlichen Behandlung bei dem beschriebenen Patientenklientel zu schließen. Diese Einschätzung wird vom Chefarzt des Bundeswehrkrankenhauses Hamburg geteilt und so wird auf Anregung des Leitenden Zahnarztes der Bundeswehr die Implementierung des Behandlungsangebots einer zahnärztlichen Behandlung unter Lachgassedierung in der Abteilung VIIa – Fachzahnärztliches Zentrum angestrebt. Aufgrund der beschriebenen weiten Anwendungsmöglichkeiten der Lachgassedierung wäre ihre Implementierung auch in anderen Behandlungseinrichtungen der Bundeswehr denkbar.
Fazit
Es gibt weitreichende Parallelen beim Schmerz- und Angstmanagement in der Wehrmedizin und der zivilen Krankenversorgung. Die Erwartungen sind hoch, denn vier Ziele müssen gleichzeitig erreicht werden:
- maximale Patientensicherheit,
- erfolgreiche Primärbehandlung und/oder Eingriff,
- effektive Analgesie und
- angemessene Anxiolyse.
Im zivilen Bereich werden hierzu ausgedehnte personelle und technische Ressourcen zur Verfügung gestellt. Zahn- und Humanmediziner der Bundeswehr können, abgesehen vom Bundeswehrkrankenhaus, wo grundsätzlich alle Möglichkeiten eines vergleichbaren zivilen Krankenhauses zur Verfügung stehen, nur punktuell auf diese Möglichkeiten zurückgreifen. So wird die eigene hohe Kompetenz, Multitaskingfähigkeit und der intelligente Einsatz von geeigneten Technologien hier umso wichtiger. Die Ergebnisse sprechen für sich [16 - 20].
Anschrift für die Verfasser:
Dr. Frank G. Mathers
Institut für dentale Sedierung
Goltsteinstr. 95, 50968 Köln
E-Mail: info@sedierung.com
Literatur beim Verfasser
Datum: 06.11.2017
Wehrmedizin und Wehrpharmazie 2017/2