Behandlung intraokularer Fremdkörperverletzungen
Treatment of intraocular foreign body injuries
Aus der Klinik für Augenheilkunde (Leiter: Oberstarzt Dr. F. Weinand) des Bundeswehrzentralkrankenhause Koblenz (Chefarzt: Generalarzt Dr. M. Zallet)
Frank Weinand
WMM, 59. Jahrgang (Ausgabe 4/2015; S. 110-113)
Zusammenfassung
Dargestellt wird der Fall eines jungen Mannes mit einem Hornhaut und Linse penetrierenden metallischen introculären Fremkörper (IOFK). Nach Implantation einer sulkus-fixierten Intraokularlinse gelang es, den Fremdkörper über einen pars plana Zugang zu entfernen.
Die Behandlung von im Auge verbliebenen IOFK ist immer eine große Herausforderung; sie muss sorgfältig geplant und durch einen sowohl im Vorder- als auch Hinterabschnitt des Auges erfahrenen Ophthalmochirurgen durchgeführt werden. Die Visusprognose hängt im Wesentlichen von den Traumafolgen - wie Größe des IOFK und Art der verletzten Strukturen im Auge - ab.
Schlüsselworte: Intraokularer Fremdkörper, IOFK, penetrierende Augapfelverletzung, diagnostisches und operatives Vorgehen
Summary
This paper reports a case of a young man who suffered a metallic intraocular foreign body (IOFB) which had penetrated cornea and lens. Therapy was initiated by implantation of a sulcus fixated intraocular lens followed by the removal of the intravitreal IOFB via pars plana approach.
The management of IOFB related injuries is challenging and should be planned meticulously. It requires an ophthalmic surgeon with high experience in treatment of the anterior as well as of the posterior eye segment.
Prognosis of the visual result depends on the extent of the eye injury (IOFB size and damaged eye structures).
Keywords: intraocular foreign body, IOFB, penetrating ocular trauma, diagnostic approach, operative considerations
Kasuistik
Anfang August 2014 stellte sich am späten Nachmittag ein 27 jähriger Mann aus Ungarn in der Notaufnahme der Universitäts-Augenklinik Gießen vor. Gegen Mittag sei ihm etwas in sein linkes Auge geflogen.
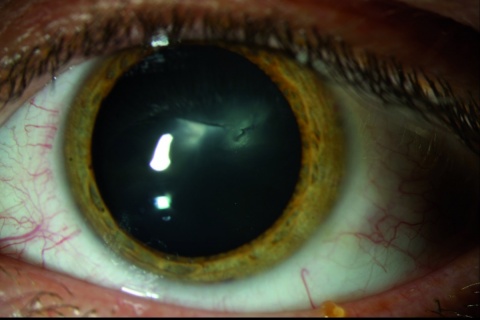
Bei der Inspektion der vorderen und hinteren Augenabschnitte zeigte sich eine zentrale 3 mm lange Penetrationsstelle der Hornhaut (Abbildung 1), eine Verletzung der vorderen und hinteren Linsenkapsel mit einer traumatischen Sekundärkatarakt (Abbildung 2) und ein im mittleren Glaskörperraum liegender metallischer Fremdkörper (Abbildung 3). Der Visus am betroffenen Auge betrug 0,2 und am Partnerauge 1,0 ohne Korrektion.
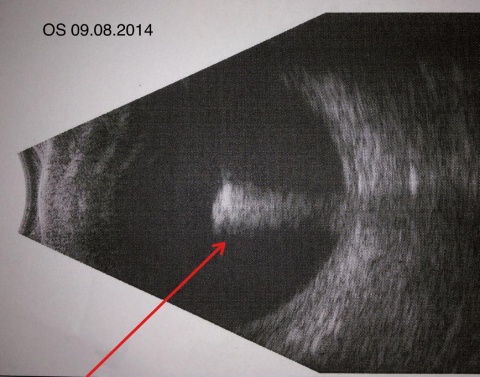
Die Ultraschalldiagnostik zeigte den klinisch (Abbildung 4) gut sichtbaren Fremdkörper im mittleren Glaskörperraum lokalisiert. Die Untersuchung des Augenhintergrundes zeigte keine Verletzung der Netzhaut. Es wurde deshalb auf eine Röntgen(CT)- Diagnostik verzichtet.
In einer noch am selben Abend durchgeführten Operation konnte nach Übernähen der Hornhautpenetrationsstelle mit 10.0-Nylon-Nähten, der Implantation einer sulkusfixierten Intraokularlinse (IOL) und Linsenablassung über die pars plana,der IOFK mit einer Fremdkörperpinzette (nach Neubauer) entfernt werden. Es erfolgte eine vollständige Vitrektomie (Entfernung des Glaskörpers) und zur Prophylaxe einer Netzhautablösung eine 360° Lasercerclage.
Bei einer Kontrolluntersuchung 6 Wochen nach dem Trauma zeigte sich eine mit 3 Einzelknüpfnähten (EKN) wasserdicht verschlossene Hornhaut, eine gut zentrierte IOL und zirkulär anliegende Netzhaut. Der Visus betrug durch die zentral störende Hornhautnaht ohne Korrektion 0,32. Der Patient wurde angewiesen, in ca. vier Monaten die Hornhautnähte in seinem Heimatland entfernen zu lassen. Sollte dann der Wunsch nach vollständiger optischer Rehabilitation bestehen, hätte zu diesem Zeitpunkt auch die Frage einer perforierenden Keratoplastik geklärt werden können.Okuläre Traumen
Bei einem okulären Trauma unterscheidet man offene und geschlossene Verletzungen. Die Maximalform des offenen Traumas ist die sogenannte Bulbusruptur, wie sie z. B. in Folge einer Explosionsverletzung mit einer weiten Eröffnung des Auges einhergehen kann. Bei einem Akzelerationstrauma (z. B. einer Metallsplitterverletzung) ist das Ausmaß der Augapfelschädigung natürlich wesentlich von der Größe des Fremdkörpers abhängig. Generell wird hierbei die penetrierende Verletzung von der perforierenden Verletzung unterschieden. Im o. g. handelt es sich um eine penetrierende Bulbusverletzung, da der Fremdkörper im Gegensatz zur perforierenden Verletzung im Augapfel verblieben und nicht durch das Auge hindurchgeschossen ist, um dann z. B. im retrobulbären Fettgewebe zu liegen zu kommen. Von eine perforierenden Augapfelverletzung spricht man demnach, wenn der Bulbus oculi eine Ein- und Austrittsstelle aufweist.
IOFK-Typen
Je nach Unfallmechanismus kann jedwedes Material organischen (z. B. Holz) oder nicht organischen Ursprungs (z. B. Metall, Stein oder Glas) in das Auge gelangen. Glas ist inert und kann unter Umständen im Auge belassen werden [11]. Metallische IOFK sollten immer entfernt werden, da sie zu einer chemischen Reaktion (Eisen – Siderosis, Kufper – Chalkosis) führen, die die Funktion der Photorezeptoren irreversibel schädigen können [12].
Diagnostik
Anamnese
Die sorgfältige Anamnese hilft maßgeblich zum Verständnis des Unfallmechanismus; hierzu sollten – wenn möglich - auch Unfallzeugen befragt werden. Die meisten IOFK-Verletzungen im zivilen Bereich sind Folge von sogenannten “Hammer-Meißel“-Verletzungen. Beim Hämmern auf (gehärtetem) Metall kann es zum Absprengen eines Metallspanes kommen, der dann mit hoher Geschwindigkeit in das Auge eintritt. Der Patient merkt hierbei häufig nur einen kurzen stechenden Schmerz.
Junge Männer sind am häufigsten von IOFK-Verletzungen betroffen, wobei 35 % der den Augapfel penetrierenden Arbeitsunfälle mit einer IOFK-Verletzung einhergehen, während nur 6 % der penetrierenden Verletzungen als Folge von Überfällen/Tätlichkeiten mit einem IOFK verbunden sind [2, 3]. Häufig werden bei berufsbedingten IOFK-Verletzungen keine Schutzbrillen getragen, obwohl dies vorgeschrieben gewesen wäre [2].
Klinische Untersuchung
Eine komplette Untersuchung aller Augenabschnitte ist zwingend erforderlich. Kleine Akzelerationstraumata können wegen der geringen Symptome erst mit Verspätung in der Notaufnahme eintreffen, weil z. B. bei einer penetierenden Hornhaut- Iris-Verletzung keine den Visus beeinträchtigende Linsentrübung auftreten muss.
Nicht selten kommt es auch zu einer Verletzung der Iris, die jedoch so klein ausfallen kann, dass sie nur in Retroillumination sichtbar wird. Durchschlägt der IOFK die Linse, ist es wichtig festzustellen, ob sowohl die Vorder- als auch Hinterkapsel betroffen sind, da dies über das operative Vorgehen mit entscheidet. Ebenso ist es wichtig zu wissen, ob der IOFK im Glaskörperraum zu liegen gekommen ist oder in der Bulbuswand steckt.
Eine Messung des Augeninnendruckes (IOD) sollte nur bei einem noch intakten Bulbus erfolgen. Bei unserem Patienten war die sogenannte Seidel-Probe negativ (Anfärbung der Hornhaut-oberfläche mit Natrium-Fluoreszein, welches bei Kammerwasseraustrom ausgeschwaschen wird) und der IOD betrug seitengleich 16 mmHg. Die Penetrationsstelle hatte sich nach dem Fremdkörperdurchtritt wegen des glatten Schnittes wieder wasserdicht verschlossen.
Einschränkend ist anzumerken, dass bei einem größeren IOFK durch eine Blutung jedweder Einblick in das Augeninnere versperrt sein kann.
Bildgebende Diagnostik
Während früher Röntgenaufnahmen in zwei Ebenen die Lokalisation eines IOFK detektieren halfen, ist heutzutage die CT-Diagnostik bei unklarer Fremdkörperlage die Untersuchungsmethode der Wahl. Eine exakte Lokalisation gelingt hier beim Vergleich der koronaren mit den sagittalen Schnittbildern fast immer. Unbedingt vermeiden sollte man eine Magnetresonanztomographie, da bei metallischen IOFK diese sich im Auge bewegen würden. Eine Ultraschalluntersuchung empfiehlt sich nur bei stabilem Bulbus, kann aber anhand der Reflektivität Wiederholungsechos und Schallschatten (Abbildung 4) einen Aufschluss über das in das Auge eingedrungen Material geben (Metall, Holz, Glas, Stein). Diese Untersuchung ist häufig am schnellsten durchzuführen.
Therapie
Präoperative Überlegungen
Der Patient muss wegen einer ggf. erforderlichen Narkose nach der letzten Mahlzeit gefragt und aufgefordert werden, nüchtern zu bleiben. Eine Abdeckung des verletzten Auges mit einer festen Schutzklappe ist notwendig, um z. B. durch Berührungen im Rahmen einer Intubation weiteren Schaden abzuwenden. IOFK-Verletzungen werden mit einer lokalen und systemischen Antibiose behandelt, da das Eintreten von Keimen mit dem Fremdkörper nicht auszuschließen ist. Bei einem metallischen IOFK ist die Wahrscheinlichkeit eher gering, da diese durch das Akzelerationstrauma häufig in heißem Zustand das Auge durchbrechen, während bei organischen IOFKs immer von einer Keimbesiedelung auszugehen ist.
Therapiemanagement / Operationsplanung
Es ist schwierig, im Vorfeld einer Operation eine Prognose über deren Ausgang zu geben. Zu viele intraoperative Unwägbarkeiten können hier nicht eingeschätzt werden. Auch die Möglichkeit, dass mehrere Folgeoperationen erforderlich werden können, sollte mit dem Patienten angesprochen werden.
Operationszeitpunkt
Bisher bestand die einhellige Meinung, dass eine operative Versorgung so schnell wie möglich erfolgen müsste, um eine Endopthalmitis und eine proliferative Vitreoretinopathie zu verhindern [4]. Dem widerspricht die Erfahrung aus dem zweiten Irakkrieg. Eine Studie des Walter Reed Army Medical Center zeigte unter lokaler und systemischer Antibiose, dass eine verzögerte IOFK-Entfernung (im Mittel nach 21 Tagen) nicht mit einem erhöhten Endophthalmitis-Risiko einherging [5].
Anästhesieverfahren
Eine Vollnarkose sollte wegen der intraoperativen Unwägbarkeiten und der dadurch schwer einzuschätzenden OP-Dauer immer angestrebt werden.
Verschluss der IOFK-Eintrittspforte
In unserem Fallbericht wurde die Eintrittspforte (zentrale Hornhaut) erst am Ende der Operation mit drei 10.0 Nylon EKN verschlossen. Dies geschah mit der Überlegung, dass die Naht den Einblick in das Auge verschlechtert hätte und weil der Bulbus stabil war.
Die Übernähung der Skleraverletzungen erfolgt in unserer -Klinik mit einem resorbierbaren 7.0 Vicryl®-Faden als EKN. Dieses Vorgehen ist analog dem Verschluss der Sklerotomien (Operationsöffnungen in der Lederhaut) bei der 20-G-Vitrektomie-Technik1.
Vorgehen bei IOFK in der Augenvorderkammer
IOFK, die im Vorderabschnitt des Auges zu liegen gekommen sind, können unter dem Schutz und der raumtaktischen Wirkung von Healon®2 über einen Clear-Cornea-Zugang entfernt werden. Hierbei kann man sich spezieller Pinzetten bedienen (z. B. der Neubauer Pinzette oder der Pinzette nach Reimann mit einem integrierten Permanentmagneten), die den IOFK sicher umfassen können.
Vorgehen bei IOFK in der kristallinen Linse
In unserem Fallbeispiel hatte der IOFK die Linsenvorder- und hinterkapsel perforiert, so dass eine herkömmliche Linsenoperation mit einer intrakapsulären Intraokularlinsenimplantation nicht mehr möglich war. Die Kunstlinse wurde deshalb hinter die Regenbogenhaut in den Ziliarsulkus verbracht und unter Beibehaltung des peripheren Kapselblattes die bei dem jugendlichen Patienten weiche Linse über die pars plana abgesaugt. Liegt der IOFK in der Linse und ist die Hinterkapsel intakt, sollte immer eine intrakapsuläre Kunstlinsenimplantation angestrebt werden. Die primäre Versorgung mit einem Linsenersatz ermöglicht eine schnellere optische Rehabilitation, erspart häufig einen Zweiteingriff und kann bei metallischen IOFK wegen des geringen Endopthalmitisrisikos sinnvoll sein [8].
Vorgehen bei IOFK im Augenhinterabschnitt
Bei unserem Fallbeispiel kam der IOFK im Glaskörper zu liegen (Abbildungen 3 - 4), ohne weitere Strukturen im hinteren Augenabschnitt verletzt zu haben. Der Fremdkörper kann aber auch in der Netzhaut, im subretinalen Raum oder intraskleral lokalisiert sein. Am häufigsten befindet er sich im Bereich des hinteren Augenpoles.
Eine vollständige Vitrektomie mit Abhebung der hinteren Glaskörpergrenzmembran ist immer anzustreben, um das Risiko einer proliferativen Vitreoretinopathie (PVR) zu minimieren. Am OP-Ende sollte zur Endophthalmitisprophylaxe eine intravitreale Antibiotikainstillation erfolgen (z. B. Ceftazidim 2,27 mg und / oder Vancomycin 1,0 mg) [9].
Das operative Vorgehen ist ganz wesentlich abhängig von der Erfahrung des Chirurgen. Zur Extraktion des IOFK stehen unterschiedlichste Pinzetten zur Verfügung. Ob hierbei die Operation über eine nahtlose transkonjunktive Technik oder in der 20-G-Technik erfolgt, hängt im Wesentlichen von der Größe des Fremdkörpers ab. Die Extraktion eines metallischen IOFK mit einem Magneten wird heutzutage nur noch selten durchgeführt. Eine gezielte Pinzetten-Entfernung ist nach Auffassung und Erfahrung des Autors wegen des damit verbundenen kontrollierten Vorgehens zu bevorzugen. Eine Pinzette mit integriertem Permanentmagneten (z. B. das Modell nach Heimann) kann beide Möglichkeiten kombinieren.
Ist der Einblick durch eine Glaskörperblutung eingeschränkt, kann mit einem einfachen Trick die sichere Lage des Infusionsplugs überprüft werden. Nach Insertion des Plugs wird ein Glasfaserlichtleiter durch die Plugöffnung vorsichtig in das Augeninnere vorgeschoben. Mit Hilfe des Lichtes lässt sich die intravitreale Lage des Plugspitze mit einer großen Sicherheit erkennen. Liegt der Plug subretinal oder unter der Aderhaut, kommt es nach Öffnen der Infusion zu einer Abhebung der genannten Schichten, was unbedingt zu vermeiden ist.
In unserem Fallbeispiel wurden zunächst die Arbeitsöffnungen (Sklerotomien) und die Infusionsöffnung vorgelegt. Die Skle-rotomie zur Entfernung des IOFK wurde auf 3,0 mm erweitert und der IOFK mit der Pinzette nach Neubauer aus dem Glaskörperraum entfernt. Wichtig ist dabei zu erwähnen, dass hierbei die Infusion geschlossen blieb und auch das Vitrektom noch nicht zum Einsatz kam. Dieses Vorgehen wurde gewählt, um eine Verschiebung des IOFK durch den Einstrom der Infusionsflüssigkeit zu vermeiden. Damit konnten weitere Schäden z. B. an der Netzhaut vermieden werden. Da bei der Manipulation im Glaskörperraum zwangsweise Zugkräfte im Bereich der Netzhautperipherie wirken und dadurch die Gefahr von Netzhauteinrissen groß ist, wurde eine 360° Lasercerclage angelegt. Hierdurch wird ein zirkulärer Narbenriegel in der Netzhautperipherie hergestellt. Danach erfolgte die Verkleinerung der Skle-rotomie durch partiellen Verschluss mit 7.0 Vicryl®-EKN.
Nachdem der IOFK entfernt ist, sollte sich unter einer eindellenden Technik eine sorgfältige Untersuchung der Netzhautperipherie anschließen. Das heißt, die Augapfelperipherie wird z. B. mit dem Deller nach Laqua von außen nach innen vorgebuckelt. Ist der IOFK in der Augenwand zum Liegen gekommen, muss der Defekt - am besten vor Entfernung des FK - mit Laserherden umstellt werden. Dies kann das Blutungsrisiko bei der Extraktion des FK aus dem Wundbett minimieren. Zum Schutz der Makula bei akzidentellen Bewegungen des IOFK kann eine Injektion von schwerer Flüssigkeit (z. B. Perfluordekalin) sinnvoll sein. Jegliche Netzhautrisse und eine Netzhautablösung müssen behandelt werden. Wenn eine Endotamponade (Volumenersatz des Glaskörpers) erforderlich ist, stehen Luft, verschiedene Gase (z. B. SF6, C3F8) oder Silikonöl zur Verfügung [10].
In unserem Fallbeispiel wurde aufgrund der fehlenden Netzhautbeteiligung der Glaskörperraum am Ende der Operation mit einer balancierten Salzlösung gefüllt und zur Endophthalmitisprophylaxe Ceftazidim 2,27 mg intravitreal injiziert. Es ist selbstverständlich, dass bei bereits vorliegender Endophthalmitis zusätzlich eine Glaskörperbiopsie zur mikrobiologischen Diagnostik erfolgt und auch die Vitrektomiekassette mit eingeschickt wird.
Postoperative Überlegungen
Eine engmaschige Kontrolle in den ersten Monaten nach der Operation ist wegen der vielfachen Risiken wie einer postoperativen Endophthalmitis, Netzhautablösung, PVR-Reaktion und traumatischen Sekundärkatarakt erforderlich. Etwa 40 % der Patienten mit metallischen IOFK benötigen Zweiteingriffe [6].
Schlussfolgerungen
Das Management einer IOKF-Verletzung ist immer eine Herausforderung. Die Vielzahl der Verletzungsmuster erfordert ein gut geplantes Vorgehen. In Fällen, wie bei unserem Patienten, kann ein gutes Visusergebnis erzielt werden.
Im Einsatz sollte immer zunächst der Augapfel wieder wasserdicht verschlossen werden und der Patient dann unter lokaler und systemischer Antibiose in ein spezialisiertes Zentrum zur Weiterversorgung repatriiert werden. Durch einen sowohl im Vorder- als auch Hinterabschnitt des Auges erfahrenen Oph-thalmochirurgen kann dann unter Einsatz der dafür erforderlichen Technik und des speziellen Instrumentariums der Zweiteingriff zur Entfernung des IOFK mit guten Chancen für den Erhalt der Sehkraft erfolgen.
Literatur
- Kuhn F. Ocular traumatology. Berlin; Springer; 2008.
- Dannenberg AL, Parer LM, Brechner RJ, Khoo L: Penetrating eye injuries in the workplace. The National Eye Trauma System Registry. Arch Ophthalmol 1992; 110: 843-848.
- Dannenberg AL, ParverLM, Fowler CJ: Penetrating eye injuries related to assault. The National Eye Trauma System Registry. Arch Ophthalmol 1992; 110: 849-852.
- Joans JB, Budde WM: Early versus late removal of retained intraocular foreign bodies. Retina 1999; 19: 193-197.
- Colyer MH, Weber ED, Weichel ED, et al.: Delayed intraocular foreign body removal without endophthalmitis during Iraqi Freedom an Enduring Freedom. Ophthalmology 2007; 114: 1439-1447.
- Ehlers JP, Kunimoto DY, Ittoop S, Maguire JI, Ho AC, Regillo DC: Metallic intraocular foreign bodies: characteristics, interventions and prognostic factors for visual outcome and globe survival. Am J Ophthalmol 2008; 146: 427-433.
- Valmaggia C, Baty F, Lang C, Helbig H: Ocular injuries with a metallic foreign body in the posterior segment as a result of hammering: the visual outcome and prognostic factors. Retina 2014; 34: 1116-1122.
- Pavlovic S: Primary intraocular lens implantation during pars plana vitrectomy and intraretinal foreign body removal. Retina 1999; 19: 430-436.
- Behrens-Baumann, W: Zur Prophylaxe und Therapie der postoperativen Endophthalmitis. Der Ophthalmologe 2011; 11: 1062-1066.
- Rachitskaya AV, Chang JS: Clinical Update on the Removal of IOFBs. Retinal Physician 2014; 10: 42-47
- Gopal L, Banker AS, Deb N, et al.: Management of glass intraocular foreign bodies. Retina 1998; 18: 213-220.
- Scholl HP, Zrenner E: Electrophysiology in the investigation of acquired retinal disorders. Surv Ophthalmol 2000; Jul-Aug; 45(1): 29-47.
Bildquelle: Oberstarzt Dr. Weinand, aufgenommen in der Universitäts-Augenklinik Gießen
120-G (= 0,914mm) kennzeichnet den Durchmesser, der bei der Vitrektomie in den Bulbus eingebrachten Kanülen (Plugs); die Maßeinheit ist abgeleitet von GAUGE, dem amerikanischen Maß für Drahtdurchmesser; andere in der Augenheilkunde geläufgie Durchmesser sind 23 G (= 0,610 mm), 25 G (= 0,508 mm)und 27 G (=0,4 mm).
2Healon® ist eine visköse Substanz (Gel mit Hyaloronsäureanteil), die in die Vorderkammer injiziert wird und diese stabilisiert.
Datum: 07.05.2015
Quelle: Wehrmedizinische Monatsschrift 2015/4