Die implantatprothetische Versorgung bei profunden Parodontopathien
Zwei Fallberichte in der Langzeitbetrachtung
Epidemiologische Studien konnten vielfach belegen, dass es sich bei der Parodontitis um eine Erkrankung mit hoher Prävalenz handelt. Beispielhaft seien hier die Daten der Vierten Deutschen Mundgesundheitsstudie erwähnt, bei der in der Altersklasse der 35- bis 44-jährigen 52,7 % der Probanden Taschentiefen zwischen vier und fünf Millimeter aufwiesen und bei 20,5 % der Probanden Taschentiefen von sechs Millimeter oder mehr sondiert werden konnten.
Dementsprechend ist auch bei den Soldaten der Bundeswehr von einer weiten Verbreitung profunder Parodontopathien auszugehen. Es ist in der Wissenschaft allgemein anerkannte Meinung, dass die bakterielle Plaque des oralen Biofilms den ätiologischen Hauptfaktor bei der Entstehung entzündlicher Parodontalerkrankungen, wie der chronischen und aggressiven Parodontitis, darstellt. Mit der aktiven Therapie soll die parodontalpathogene Mikroflora eliminiert bzw. reduziert und damit die parodontale Infektion beseitigt werden. Ziel der Erhaltungstherapie in Anschluss an die aktive Therapie muss es daher sein, eine Reinfektion und damit einen Fortgang der parodontalen Destruktion zu unterbinden. Dies gilt insbesondere für Patienten, die aufgrund von Zahnverlust mit einem implantatgetragenen Zahnersatz versorgt wurden. Aufgrund anatomischer Besonderheiten weist gerade das periimplantäre Gewebe der dentalen Implantate eine erhöhte Anfälligkeit bei Besiedlung mit den Pathogenen des oralen Biofilms auf. In den nachfolgenden Ausführungen soll anhand von zwei über einen langen Zeitraum nachbetreuten Patienten dargestellt werden, dass bei entsprechender Sanierung und Erhaltungstherapie auch ehemals parodontal erkrankte Patienten erfolgreich implantatprothetisch versorgt werden können.
Einleitung
Die systematische Parodontalbehandlung zur Therapie der Parodontitis beinhaltet mehrere Abschnitte. In der aktiven Phase soll die Infektion der parodontalen Gewebe beseitigt und damit deren Destruktion aufgehalten werden. Idealerweise kann durch geeignete Operationsverfahren eine Regeneration der zerstörten parodontalen Gewebe erzielt werden. Da die Ausführungen dieses Artikels auf die Nachbehandlung fokussieren, soll auf die Einzelheiten der aktiven Behandlung in diesem Rahmen nicht näher eingegangen werden. Zur Sicherung des Behandlungserfolges ist eine geeignete Nachsorge, die auch als Unterstützende Parodontitistherapie (UPT) bezeichnet wird, von entscheidender Bedeutung. Die Behandlung parodontal erkrankter Soldaten unterscheidet sich grundsätzlich nicht von der Behandlung ziviler Patienten. Besonders im Hinblick auf eine effektive parodontale Erhaltungstherapie weist militärisches Personal jedoch einige Besonderheiten auf, die die Nachsorge teilweise erschweren und die beachtet werden müssen. Soldaten werden versetzt, befinden sich häufig auf Übungen oder Lehrgängen, und viele gehen in einen mehrmonatigen Auslandseinsatz. Gerade in diesen Einsätzen unterliegen die Soldaten oft besonderen psychischen und physischen Belastungen, die ihrerseits zu für das Parodont bedeutsamen physiologischen Stellwert- und Verhaltensänderungen führen können. Hier sei beispielsweise an die durch eine Stressbelastung wissenschaftlich belegte Beeinflussung der individuellen Mundhygiene erinnert. Diese Aspekte müssen bei der parodontalen Erhaltungstherapie berücksichtigt werden. Der durch Karies und Parodontitis verursachte Zahnverlust erfordert in vielen Fällen die Anfertigung von Zahnersatz und hierbei die Verwendung von dentalen Implantaten als prothetische Pfeiler. Deren Implantation ist grundsätzlich nicht Teil der unentgeltlichen truppenärztlichen Versorgung (utV), kann jedoch indikationsbezogen genehmigt werden.
Implantation im parodontal kompromittierten Gebiss
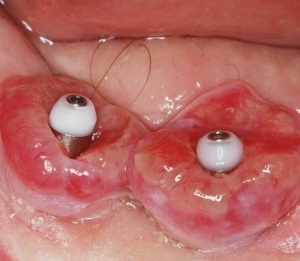
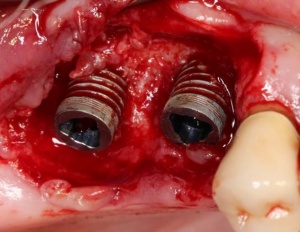
Bei vielen Patienten liegt der Zahnverlust in der parodontalen Erkrankung, oft auch kombiniert mit weiteren Risikofaktoren, begründet. Analog zur Parodontitis können auch die periimplantären Gewebe eine Entzündung zunächst im Sinne einer Mukositis (s. Abb. 1) und dann einer Periimplantitis (s. Abb. 2) entwickeln. Dieses Risiko ist bei Patienten mit einer vorherigen parodontalen Erkrankung erhöht, sodass zunächst auf die Fragestellung eingegangen werden soll, ob in einem parodontal kompromittierten Gebiss eine Implantation statthaft ist. Wie bereits erwähnt, handelt es sich bei der Parodontitis um eine durch die Mikroorganismen des oralen Biofilms (s. Abb. 3) verursachte Entzündung. In diesem Zusammenhang sind einige mikroanatomische Abweichungen der periimplantären Gewebe im Vergleich zum Parodontium des natürlichen Zahnes bedeutsam. Unterschiede zeigen sich vor allem in der Struktur der periimplantären Mukosa. Während die dentoalveolären und gingivalen Faserbündel der marginalen Gingiva nach lateral, koronal und apikal ausgerichtet sind, ziehen diese Faserbündel am Implantat (parallel zur Implantatoberfläche. Sie enthalten zudem mehr Kollagen, weisen aber weniger der für Reparaturvorgänge wichtigen Fibroblasten auf. Zudem ist die Gefäßversorgung in der periimplantären Mukosa im Vergleich zum natürlichen Parodont reduziert. Daraus resultiert eine erhöhte Anfälligkeit der periimplantären Gewebe bei einer Exposition mit den Keimen des oralen Biofilms. In der frühen Phase der dadurch ausgelösten entzündlichen Reaktion gibt es zwar keine Unterschiede, bei fortwährender Exposition kommt es jedoch am Implantat zu einem tieferen Vordringen der entzündlichen Läsion und zu einer rascheren Beteiligung des Alveolarknochens. Dementsprechend darf eine Implantation erst nach entsprechender parodontaler Sanierung und keinesfalls in eine Mundhöhle mit bestehender, unsanierter Parodontitis hinein erfolgen. Die Frage, ob in ein parodontal saniertes Gebiss hinein eine Implantation erfolgen darf, wurde lange kontrovers diskutiert. Inzwischen gibt es einen wissenschaftlich evident abgesicherten Konsens, dass die Implantation im parodontal sanierten Gebiss statthaft ist. Einige Punkte verdienen dabei jedoch besondere Beachtung:
- Parodontal vorerkrankte Patienten, vor allem solche mit einer vormaligen aggressiven Parodontitis, haben ein höheres Risiko für biologische Probleme an Implantaten.
- Diese treten im Wesentlichen oft erst fünf Jahre nach Implantation auf.
- Eine entsprechende Aufklärung des Patienten darüber sollte dokumentiert erfolgen.
- Die Suprakonstruktion MUSS parodontal hygienefähig gestaltet werden.
- Zum Erhalt muss eine engmaschig strukturierte und risikoorientierte Nachsorge erfolgen.
Parodontale Erhaltungstherapie
Wie bereits erwähnt, ist nach der parodontalen Sanierung die Infektionskontrolle für einen dauerhaften Behandlungserfolg von entscheidender Bedeutung. Mittels der aktiven parodontalen Therapie können zwar parodontalpathogene Keime quantitativ reduziert werden, eine komplette Keimeliminierung ist jedoch in der Mundhöhle nicht möglich. Es kommt daher in der Erhaltungstherapie darauf an, durch die konsequente Reduktion der parodontalpathogenen Keime des oralen Biofilms eine Verschiebung hin zu einem pathogenen Milieu zu verhindern. Dieses geschieht sinnvollerweise durch eine mechanische Entfernung des oralen Biofilms, sowohl durch den Patienten selbst im Rahmen der individuellen Mundhygiene, als auch im Rahmen einer professionellen Zahnreinigung durch den Zahnarzt und sein Team. Hier gilt der Grundsatz, dass „die Parodontitis eine chronische Erkrankung ist, die einer chronischen Behandlung bedarf.“ Bereits in der Initialtherapie muss der Patient die entsprechenden Instruktionen zur Implementierung einer effizienten individuellen Mundhygiene erhalten. In der Erhaltungstherapie, also der Unterstützenden Parodontitistherapie, kommt es darauf an, durch entsprechende Remotivation und Instruktion ein möglichst hohes Niveau an individueller Mundhygiene zu erhalten bzw. wiederherzustellen. Dazu sind entsprechende Indizes zu erheben, durch die eine objektive Bewertung der Mundhygiene und des Entzündungszustandes möglich ist. Um Rezidive möglichst frühzeitig zu erkennen, ist die mindestens einmal jährliche Erstellung eines Parodontalstatus mit Erhebung der entsprechenden Parameter, wie z. B. Messung der Sondiertiefen, erforderlich. Ein Grundelement der parodontalen Erhaltungstherapie durch den Zahnarzt ist die professionelle Zahnreinigung, d. h. die regelmäßige konsequente Entfernung aller harten und weichen Zahnbeläge. Bei Bedarf wird die supragingivale Zahnreinigung ergänzt durch die subgingivale Instrumentierung persistierender bzw. rezidivierender Taschen. Die Abstände sind dabei an individuelle Risikofaktoren anzupassen – so bedarf beispielsweise ein Patient mit therapierter aggressiver Parodontitis, schlechter Mundhygiene und dem Vorliegen weiterer Risikofaktoren eine enge Nachsorge im Abstand von drei Monaten. Eine enge Nachbetreuung empfiehlt sich gerade auch bei stark einsatzbelasteten Soldaten. Bei diesem Patientenklientel erscheint die Annahme berechtigt, dass die Einsatzbedingungen zu relevanten Verhaltensänderungen führen und Einfluss auf relevante physiologische Parameter nehmen können. Bei Patienten mit therapierter chronischer Parodontitis und sehr guter Mundhygiene kann ein Recallintervall von sechs Monaten ausreichend sein. Mittels der Unterstützenden Parodontitistherapie können auch Patienten mit einer profunden Parodontopathie über eine langen Zeitraum erfolgreich nachbetreut werden, wie in den folgenden zwei Fallbeispielen dargestellt werden soll.
Fallbeispiel 1
Anamnese:
Der Patient, Marineoffizier, stellte sich im Juni 1998 erstmalig in der FU VIIa- Zahnmedizin/Oralchirurgie/Parodontologie des Bundeswehrkrankenhauses Hamburg vor. Er war zu diesem Zeitpunkt 44 Jahre alt, es gab keinen Hinweis auf ernsthafte Erkrankungen oder bestehender Allergien. Mäßiger Pfeifenraucher, kein Abusus von Zigaretten. Neben unregelmäßigen Zahnreinigungen waren bis dahin keine parodontalen Behandlungsmaßnahmen erfolgt. Der Patient erinnerte sich jedoch sehr gut an die Aussage eines Vorbehandlers, dass „er [der Patient] wohl mit 50 keine eigenen Zähne mehr im Mund haben werde“. Auf der Überweisung des überweisenden Kollegen stand u. a. geschrieben: „Massive PA – schon vor Jahren erkannt – unterschiedlich deutliche Konsequenzen angedeutet…“
Befund:
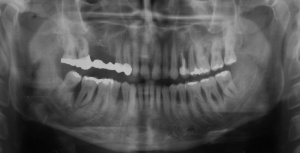
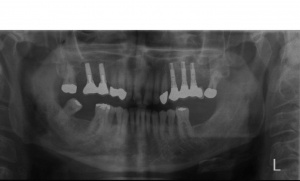
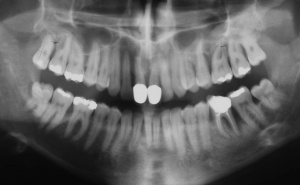
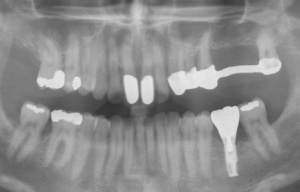
Der Erstbefund zeigte eine generalisiert entzündliche marginale Gingiva mit generalisierter Blutungsneigung bei Sondierung. Die approximalen Sondiertiefen waren durchgehend erhöht und betrugen im Molarenbereich bis zu 12 mm (s. Abb. 4). Es lagen multiple Zahnlockerungen vor, eine Zahnlockerung des Grades II zeigte sich an den Zähnen 11, 25, 26, 38, 37, 47; Grad III am Zahn 24. Harte Beläge in der Unterkieferfront, generalisiert weiche Beläge (API 62 %). Wurzelkaries an 24. Suffiziente Brückenversorgung im I. Quadranten. Die Panoramaschichtaufnahme von Juni 1998 (s. Abb. 4) zeigt einen generalisierten horizontalen Knochenabbau mit vertikalen Einbrüchen in regio 17, 25, 37 und 47. Interradikuläre Aufhellungen im Sinne einer Furkationsbeteiligung an 17, 26, 38, 37 und 47. Via falsa an 24.
Diagnose
Aufgrund des Befundes wurde nach der 1998 gültigen Nomenklatur eine Parodontitis marginalis profunda diagnostiziert, dies entspricht nach heutiger Sprachregelung einer Generalisierten schweren chronischen Parodontitis.
Therapie
a) Initialbehandlung vom 18.06.1998 – 27.10. 1998:
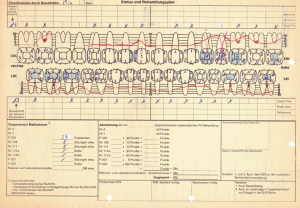
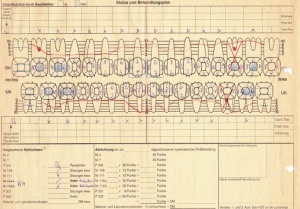
Gemäß den Vorgaben einer systematischen Parodontalbehandlung wurden zunächst mehrfache professionelle Zahnreinigungen mit Anleitung des Patienten zu einer effizienten häuslichen Mundhygiene durchgeführt. Hierbei konnte der SBI auf 15 %, der API auf 8 % gesenkt werden. Nach Abschluss der Initialtherapie im Oktober 1998 wurde ein entsprechender Parodontalstatus (s. Abb. 5) erstellt und mit dem Patienten der weitere Behandlungsablauf besprochen. Aufgrund der fortgeschrittenen parodontalen Destruktion musste eine Vielzahl von Zähnen als prognostisch fragwürdig beurteilt werden. Die Prämisse der Behandlung war jedoch, den Patient sowohl kurz- als auch langfristig möglichst mit einem festsitzenden Zahnersatz zu versorgen. Als nicht erhaltungswürdig wurden die Zähnen 24, 25, 37, 38 und 47 beurteilt.
b) Prothetische Interimsversorgung im Januar 1999:
Zum Lückenschluss nach der geplanten Extraktion von 24 und 25 wurde ein metallverstärktes laborgefertigtes Langzeitprovisorium von 23 auf 27 vorbereitet, welches unmittelbar nach der genannten Extraktion eingegliedert wurde. Diese Versorgung wurde als Interimsversorgung ca. 3 ½ Jahre getragen. Sie ermöglichte, bei Wahrung einer akzeptablen Parodontalhygiene, Funktion und Ästhetik, einen ausreichend langen postoperativen Beobachtungszeitraum zur Beurteilung der Reaktion der parodontalen Gewebe auf die Behandlung und die Compliance des Patienten. Eine zwingende Indikation zum Lückenschluss von 47 bzw. zur Versorgung der Freiendsituation ab 36 bestand nicht.
c) Parodontalchirurgische Therapie:
In der aktiven Phase der systematischen Parodontaltherapie erfolgte zunächst ein Scaling/Rootplaning der erkrankten Parodontien, an den Molaren 17 und 26 ergänzt durch Lappenoperationen mit Amputationen der buccalen Wurzeln. An diese ersten parodontalchirurgischen Maßnahmen schloss sich die Unterstützende Parodontitistherapie (UPT) an, sie bestand aus mehrfachen professionellen Zahnreinigungen mit Instruktion und Motivation des Patienten. Im Februar 2001 wurde im Rahmen einer Sitzung der UPT dann erneut ein Parodontalstatus erhoben und mit dem Patienten der weitere Behandlungsablauf besprochen. Mittels der bis dahin durchgeführten Maßnahmen konnten an vielen Zähnen schon eine deutliche Reduktion der Sondiertiefen und entzündungsfreie parodontale Verhältnisse erzielt werden. An den Zähnen mit verbliebenen deutlich erhöhten Sondiertiefen waren hingegen weiterführende parodontalchirurgische Maßnahmen im Sinne von Lappenoperationen indiziert. Am Zahn 46 zeigte sich intraoperativ ein Furkationsbefall des Grades II, hier kam mit der Platzierung einer resorbierbaren Membran eine regenerative Behandlungsmaßnahme zur Anwendung. Aufgrund dienstlicher Erfordernisse des Patienten mit längerer Seefahrt konnte die parodontalchirurgische Therapie insgesamt erst im April des Jahres 2002 abgeschlossen werden.
d) Implantatprothetische Behandlung:
Aufgrund der parodontalen Destruktion, die letztlich erst mit dem intraoperativen Befund dreidimensional beurteilt werden konnte, mussten die Zähne 17, 26 und 27 als langfristig nicht erhaltungswürdig beurteilt werden. Da mit ihrem Verlust auch keine ausreichenden natürlichen Pfeiler mehr für einen definitiven festsitzenden Zahnersatz zur Verfügung standen, wurde eine implantatprothetische Versorgung mit zwei Implantaten in regio 15, 16 und drei Implantaten in regio 24, 25, und 26 geplant. Die Implantation und die entsprechenden präimplantologisch-augmentativen Maßnahmen wurde in der kieferchirurgischen Ambulanz (FU VIIb, Leiter Prof. Dr. Dr. K.O. Henkel) durchgeführt. Eine zwingende Indikation zur Versorgung der Freiendsituation ab 36 und der Schaltlücke bestand nicht, sodass in Übereinstimmung mit dem Patienten für den Unterkiefer kein Zahnersatz geplant und angefertigt wurde. Nach Wiedervorstellung im Oktober 2003 wurde die implantatprothetische Versorgung mit der Eingliederung der implantatgetragenen Kronen 15, 16, 24, 25, und 26 im November 2003 abgeschlossen. Mit der Eingliederung von Einzelkronen an 14, 13 und 23 im Februar 2004 wurde die Behandlung insgesamt abgeschlossen (s. Abb. 6). Die ursprünglich angedachte Extraktion der Molaren 17 und 28 wollte der Patient nicht mehr durchführen lassen.
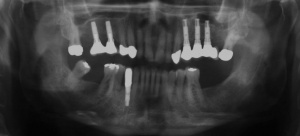
e) Erhaltungstherapie:
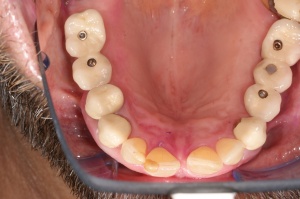
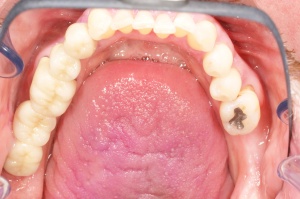
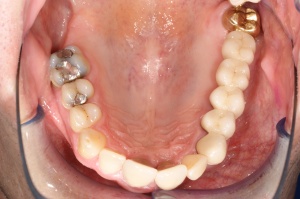
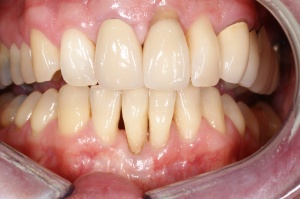
Ab dem Februar 2004 wurde der Patient zur Sicherung des Behandlungserfolges in das in der FU VIIa – Zahnmedizin seit 1996 praktizierte Recallsystem aufgenommen. Diese Erhaltungstherapie beinhaltet die bereits erwähnten Maßnahmen der Unterstützenden Parodontitistherapie (UPT). Aufgrund dienstlicher Erfordernisse (u. a. immer wieder Seefahrten des Patienten) konnte der zunächst geplante Abstand von vier Monaten nicht immer eingehalten werden. Ein Abstand von ca. sechs Monaten konnte jedoch trotz der teilweise schwierigen Rahmenbedingungen realisiert werden. Am Zahn 44 kam es im Jahr 2006 zu einem Rezidiv, sodass an diesem Zahn im September 2006 eine Lappenoperation durchgeführt wurde. Der intraoperativ vorgefundene tiefe cirkuläre vertikale Defekt führte zur Einschätzung einer langfristig fraglichen Prognose von 44. Im Zuge der weiteren Erhaltungstherapie zeigten sich bis auf 44 die parodontalen und periimplantären Gewebe völlig unauffällig: So betrugen die Sondiertiefen bei entzündungsfreien klinischen Verhältnissen durchweg zwei bis drei Millimeter. Auch radiologisch zeigten sich keine Auffälligkeiten. Es gab keine Progredienz der ehemaligen parodontalen Erkrankung, die Osseointegration der Implantate zeigte keine Veränderungen (s. Abb. 7). Erhöhte Sondiertiefen verblieben lediglich am Zahn 44. Nachdem sich trotz regelmäßiger Nachsorge an 44 keine Entzündungsfreiheit der marginalen Gingiva erzielen ließ und die Zahnlockerung von 44 zunehmend stärker wurde, erfolgte im Jahre 2010 die Entfernung des Zahnes und der Ersatz durch eine implantatgetragene Krone (s. Abb. 8). Die Erhaltungstherapie wurde fortgeführt, Behandlungsmaßnahmen über die Inhalte der UPT hinaus waren bis zur Entlassung des Soldaten im Jahre 2012 nicht erforderlich. Der Patient blieb jedoch auch nach der Entlassung aus dem aktiven Dienst Patient des Hauses, sodass die Erhaltungstherapie in der FU VIIa – Zahnmedizin fortgeführt werden konnte. Im April 2013 stellte sich der Patient mit Beschwerden am Zahn 45 vor, der Zahn wies zudem eine Lockerung des Grades II auf. Die durchgeführte Röntgendiagnostik (s. Abb. 9) zeigte eine Wurzelfraktur im apikalen Wurzeldrittel, ein Zahnerhalt von 45 war nicht möglich und der Zahn wurde noch in gleicher Sitzung entfernt. Zur Versorgung der Lücke wären verschiedene prothetische Lösungen möglich gewesen. Letztlich fiel die Entscheidung zugunsten eine Extensionsbrücke von regio 45 auf 48. So konnte die Implantatkrone 44 belassen und mit dem Lückenschluss mittels einer vergleichsweise einfachen und schnellen prothetischen Versorgung auch die Schaltlücke 46 geschlossen werden. Der Patient befindet sich nach wie vor in der FU VIIa in der Erhaltungstherapie, die Fotos zeigen den aktuellen klinischen Befund in der Aufsicht des Ober- und Unterkiefers (s. Abb. 10, 11).
Fallbeispiel 2
Anamnese:
Der Patient, Marineoffizier, stellte sich im Alter von 33 Jahren im August 1999 erstmalig nach entsprechender Überweisung durch die Truppenzahnärztin in der FU VIIa – Zahnmedizin vor. Es gab keinen Hinweis auf das Vorliegen ernsthafter Erkrankungen oder bestehender Allergien. Der Patient war bzw. ist Nichtraucher. In der Familienanamnese war auffällig, dass nach Angaben des Patienten auch seine Schwester parodontal erkrankt ist und in der entsprechenden Fachabteilung der Zahnklinik der Universität Göttingen behandelt wird. Der Patient beklagte rezidivierende Entzündungen und Zahnfleischrückgang vor allem im Oberkiefer links. Eine systematische Parodontaltherapie wurde noch nicht durchgeführt.
Befund:
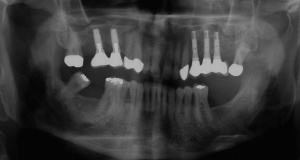
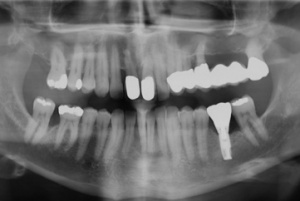
Der Erstbefund vom 20.08.1998 zeigte eine lokalisiert entzündliche marginale Gingiva mit Blutungsneigung auf Sondierung (SBI 32 %) vorrangig in regio 17, 11, 21, 24, 27, 36, 37, 41, 46. Austritt von Pus aus der Tasche an 22. Die Sondiertiefen waren durchweg erhöht, an einzelnen Parodontien konnten bis zu 12 mm sondiert werden (s. Abb. 12). Generalisiert weiche Beläge (API 46 %), harte Beläge in der UK-Front. An 41 singuläre parodontale Rezession und Zahnlockerung des Grades II, hier auch sehr schmale keratinisierte Gingiva. Mobilitätstest und Blanchingtest positiv. Der Röntgenbefund der Panoramaschichtaufnahme vom 11.08.1999 (s. Abb. 13) zeigt einen generalisierten horizontalen Knochenabbau mit vertikalen Einbrüchen in regio 17, 24, 25, 26, 36, 41 und 47. Wurzelfüllung an 36. Konkremente sichtbar. 18 elongiert. 38 und 48 halbretiniert mit Aufhellung distal.
Diagnosen:
Gemäß der 1999 gültigen Nomenklatur wurde die Diagnose Parodontitis marginalis profunda, V.a. auf RPP (Rapid Progressive Periodontitis) gestellt. Weitere Diagnose: Singuläre parodontale Rezession mit mukogingivaler Störung an 41.
Therapie
a) Initialbehandlung vom 20.08. – 16.12.1999:
Gemäß den Vorgaben der systematischen Parodontalbehandlung wurden zunächst mehrfache professionelle Zahnreinigungen mit Anleitung des Patienten zu einer effizienten häuslichen Mundhygiene durchgeführt. Im Anschluss daran wurden die erkrankten Parodontien einem subgingivalen Scaling/Rootplaning unterzogen. Die Zähne 26 und 36 wurden als nicht erhaltungswürdig beurteilt und entfernt.
b) Weiterführende Parodontalchirurgie:
Aufgrund der fortgeschrittenen parodontalen Destruktion waren bei dem Patienten an einzelnen Parodontien weiterführende parodontalchirurgische Maßnahmen im Sinne von Lappenoperationen indiziert. Die Entscheidung hierüber sollte jedoch nach einer ausreichend langen Evaluationszeit getroffen werden, diese sollte mindestens drei Monate betragen. Im vorliegenden Fall erfolgte die parodontale Reevaluation vier Monate nach dem Scaling/Rootplaning. Zudem wurde vor den weiterführenden parodontalchirurgischen Maßnahmen eine mikrobiologische Diagnostik zur Bestimmung fakultativ periopathogener Keime durchgeführt. Aufgrund des Nachweises von Actinobacillus actinomycetemcomitans (Hinweis: Nomenklatur aus dem Jahre 2000) und weiterer parodontalpathogener Keime erfolgte eine periooperative Antibiose gemäß den Empfehlungen von van Winckelhoff. In regio 41 lag eine mukogingivale Störung mit singulärer parodontaler Rezession und fehlender keratinisierter Gingiva vor. Zur Verbesserung der mukogingivalen Situation wurde daher in regio 16, 17 palatinal ein autologes freies Schleimhauttransplantat entnommen und nach entsprechender vestibulärer Gingivaextension in regio 41 platziert.
c) Prothetische Interimsversorgung:
Aufgrund der fortgeschrittenen parodontalen Destruktion mussten die Zähne 26, 27 und 36 als nicht erhaltungswürdig beurteilt werden. Zur Herstellung einer kaufunktionell und ästhetisch befriedigenden Situation wurde die Anfertigung eines festsitzenden Zahnersatzes zur Versorgung der Schaltlücke 26/27 angestrebt. Da ein definitiver Zahnersatz erst nach einer ausreichend langen Reevaluationsphase angefertigt werden sollte, wurde zunächst ein metallverstärktes laborgefertigtes Langzeitprovisoriums von 23 auf 28 im August 2000 eingegliedert (s. Abb. 14). Für die Schaltlücke 36 war zu einem späteren Zeitpunkt eine implantatprothetische Versorgung vorgesehen.
d) Prothetische und implantatprothetische Behandlung:
Aufgrund der fortgeschrittenen parodontalen Vorerkrankung musste mit der Planung und der Herstellung des definitiven Zahnersatzes lange gewartet werden. Zunächst wurden im Mai 2001 die erneuerungsbedürftigen Kronen der prognostisch als günstig beurteilten Zähne 11 und 21 erneuert. Im April 2002 wurde die Versorgung der Schaltlücke in regio 36 mit der Einbringung eines dentalen Implantats in regio 36 begonnen, die mit der Herstellung der implantatgetragenen Krone im November 2002 abgeschlossen wurde (s. Abb. 15). Das Langzeitprovisorium 23 auf 28 wurde im Oktober 2004 durch eine definitive Brücke von 23 auf 28 ausgetauscht.
e) Erhaltungstherapie:
Mit der Transplantation eines freien Schleimhauttransplantats im Januar 2001 konnte die aktive parodontologische Therapie abgeschlossen werden, der Patient wurde zur Unterstützenden Parodontitistherapie in das Recallsystem der FU VIIa aufgenommen. Der Patient stellte sich dabei halbjährlich zur Durchführung von professionellen Zahnreinigungen vor, die durch die bereits beschriebenen Elemente der Erhaltungstherapie ergänzt wurden. Ein wichtiges Element der Erhaltungstherapie ist die regelmäßige parodontale Diagnostik mit der Erstellung eines Parodontalstatus, um gegebenenfalls Rezidive frühzeitig erkennen und behandeln zu können. Im Jahre 2006 kam es an einzelnen Zähnen zu Rezidiven, es konnten Sondiertiefen von bis zu 7mm sondiert werden. Es wurde daher ein Scaling/Rootplaning der rezidivierenden Taschen durchgeführt, an einzelnen Zähnen erfolgten im Jahre 2008 zudem weiterführende parodontalchirurgische Maßnahmen im Sinne von Lappenoperationen (s. Abb. 16). Im Rahmen der unterstützenden Parodontitistherapie erfolgte neben den schon erwähnten halbjährlichen professionellen Zahnreinigungen im November 2012 eine erneute subgingivale Instrumentierung an 21, 24, 28, 41, 46. Die letzte Vorstellung des Patienten erfolgte im April 2015 (s. Abb. 17, 18, 19). Dabei stellte sich die marginale Gingiva entzündungsfrei dar, die approximalen Sondiertiefen betrugen durchschnittlich zwei bis drei Millimeter, geringgradig erhöhte Sondiertiefen verbleiben an 21, 28, 36, 47. Die häusliche Mundhygiene des Patienten stellte sich wie schon über den gesamten Beobachtungszeitraum mit einem API von 30 % als gut dar. Die periimplantären Gewebe zeigten sich bei der Vorstellung im April 2015 unauffällig.
Diskussion der Fälle
Beide Fälle belegen, dass auch unter den erschwerten Bedingungen des militärischen Dienstes eine Erhaltungstherapie zum Erhalt der natürlichen Zähne und aufwendiger prothetischer Versorgungen möglich ist. In dem hier dargestellten Behandlungszeitraum von 17 bzw. 16 Jahren wurden beide Patienten mehrmals versetzt oder waren für Monate auf Seefahrt. Beide Patienten wiesen vor der Behandlung profunde Parodontopathien auf. Dennoch konnten auch bei Betrachtung über einen langen Zeitraum im Fall 2 nach der aktiven Behandlung alle Zähne gehalten werden, im Fall 1 gingen lediglich zwei Zähne verloren, einer davon aufgrund einer Fraktur. Als fundamentaler Faktor für den Behandlungserfolg muss die auch über die gesamte Zeit durchgeführte Erhaltungstherapie beurteilt werden. Mittels der bereits geschilderten Maßnahmen konnte eine Reinfektion der parodontalen Gewebe und eine Infektion der periimplantären Gewebe verhindert werden. Nicht unerwähnt bleiben darf in diesen beiden Fall natürlich auch die hohe Compliance der Patienten, die zuverlässig die vereinbarten Termine einhielten. Die beiden Fälle belegen auch, dass nicht jeder entfernte Zahn prothetisch ersetzt werden muss. So wurden im Fall 1 die extrahierten Zähne 37 und 47, im Fall 2 der extrahierte Zahn 17 nicht ersetzt. Hier gilt es, den notwendigen Aufwand mit dem möglichen Nutzen sorgsam abzuwägen und gemeinsam mit dem Patienten eine von ihm akzeptierte Lösung zu finden.
Datum: 11.01.2016
Quelle: Wehrmedizin und Wehrpharmazie 2015/4