NEUE METHODEN UND IHRE BEWÄHRUNG IN DER MILITÄRMEDIZIN DES ERSTEN WELTKRIEGES
New Methods and Their Popularisation through Use in Military Medicine during the First World War
Aus dem Sanitätskommando IV Bogen (stellvertretender Kommandeur und Kommandeur Regionale Sanitätseinrichtungen: Oberstarzt Dr. M. Uhl)
A. Müllerschön
Zusammenfassung:
Im vorliegenden Artikel wird untersucht, ob und in welchem Umfang der Erste Weltkrieg neue medizinische Methoden in der Militärmedizin – und darüber hinaus das gesamte medizinische Behandlungsspektrum – beeinflusst hat. Exemplarisch werden dabei die beiden Themenfelder Bluttransfusion und Radiologie betrachtet.
Beide Verfahren waren seit Ende des 19. Jahrhunderts bekannt, konnten sich aber bis zum Ausbruch des Ersten Weltkrieges in Deutschland nicht flächendeckend durchsetzen. Die Bedingungen des Ersten Weltkrieges (Massenanfälle von Schwerstverwundeten mit erheblichem Blutverlust sowie unzählige Steckschuss verletzungen) machten es notwendig, etablierte Vorgehensweisen anzupassen oder bisher wenig verbreitete Verfahren zu nutzen. Gerade die Erfolge der Alliierten mit der Transfusion von Citratblut und der Bevorratung mit gekühlten Blutkonserven sorgten dafür, dass sich die Bluttransfusion ebenso wie die Röntgendiagnostik aufgrund deren Erfolg bei der Steckschusslokalisation nach dem Ersten Weltkrieg zu Standardtherapien entwickelten.
Schlüsselwörter: Erster Weltkrieg, Bluttransfusion, Radiologie, medizinische Verfahren.
Summary
This article investigates whether and to what extent the First World War influenced new methods in the field of military medicine and, beyond that, affected the entire spectrum of medical treatment. As key examples of areas where such an influence took place, this study will consider the fields of blood transfusion and radiology. Both of these procedures were already known in the late 19th century, but it was not until the outbreak of the First World War that they became widely accepted throughout Germany. The conditions of the First World War (mass casualty incidents with very serious wounds involved, heavy blood loss, and countless penetrating wounds) forced physicians to adjust established approaches or to adopt hitherto uncommon procedures. Specifically the successes of the Allied forces in the transfusion of citrated blood and the cool storage of bottled blood on one hand and in x-ray localisation of objects lodged in penetrating wounds on the other were pivotal in the establishment of blood transfusion and diagnostic radiology as standard treatments after the First World War.
Keywords: First World War, blood transfusion, radiology, medical procedures.
Einleitung
In der Geschichte haben Kriege vielfach zu einer sprunghaften Weiterentwicklung von Verfahren und Techniken der Medizin und anderer Wissenschaften geführt. Bedingt war dies durch die Erfordernis, dass Ärzte oft unter extremen Bedingungen und mit teilweise minimalistischer Ausrüstung täglich eine Vielzahl von erkrankten und verwundeten Soldaten zu versorgen hatten. Dazu mussten sie oft Verfahren erproben und einsetzen, die unter „Friedensbedingungen“ in einer zivilen Praxis oder Klinik so niemals oder noch nicht zum Einsatz gekommen wären. Dabei stand nicht nur der humanitäre Ansatz, also die Heilung des leidenden Menschen, im Vordergrund. Vielmehr ging es darum, den einzelnen Soldaten so schnell wie möglich wieder einsatzfähig bzw. kampffähig zu machen und so – wie Wolfgang U. Eckart und Christoph Gradmann schreiben – „die Kriegsmaschinerie in Gang“ zu halten [1].
Anhand der Bluttransfusion und der Radiologie sollen im Folgenden exemplarisch die Entwicklung im Ersten Weltkrieg dargestellt und auch der ethische Aspekt beim Einsatz der beiden Verfahren beleuchtet werden.
Bluttransfusion
Als der Wiener Pathologe und spätere Nobelpreisträger Karl Landsteiner im Jahre 1901 das sogenannte AB0-Blutgruppensystem publizierte, wurde diese aus heutiger Sicht bahnbrechende Entdeckung in der medizinischen Fachwelt de facto zunächst ignoriert und fand kein großes Echo. Über die Gründe kann nur spekuliert werden. Mit ausschlaggebend waren sicherlich die vielen Todesfälle und schlechten Erfahrungen, welche die europäischen Ärzte in der Vergangenheit mit Bluttransfusionen gemacht hatten.Bereits seit vielen Jahrzehnten versuchte man, kranken oder verletzten Menschen Blut zur „Stärkung“ und „Heilung“ zu transfundieren. Dabei kam sowohl Menschen- als auch Tierblut zum Einsatz. Die Ärzte beobachteten und beschrieben bereits weit vor der Entdeckung Landsteiners die Phänomene der Hämagglutination (sogenannte Blutverklumpung) und Hämolyse (Auflösung der roten Blutkörperchen) bei Bluttransfusionen. Erklären konnte man die Phänomene damals allerdings nicht.
Trotz der bekannten Gefahren kam die Bluttransfusion auch bei Soldaten zum Einsatz. So wurden beispielsweise im Deutschen Krieg 1866 vier offensichtlich erfolglose Blut transfusionen durchgeführt [2]. Im Deutsch-Französischen Krieg 1870/71 und in der Zeit kurz danach wurden insgesamt 37 Transfusionen an 33 Verwundeten und 14 Kranken durchgeführt. Von den 47 Behandelten starben 19. Es ist nicht dokumentiert, ob die Soldaten durch eine fehlerhafte Bluttransfusion (im Sinne einer Unverträglichkeitsreaktion) oder in Folge ihrer Verletzungen bzw. Erkrankungen verstarben. Für das in der Literatur vereinzelt geschilderte Mitführen von Schlacht- und Zugvieh als lebende Blutkonserve, angeblich in einer Preußischen Sanitätsvorschrift angeordnet, konnte trotz intensiver Recherchen keine Quelle gefunden werden. Offensichtlich handelte es sich dabei lediglich um Vorschläge einzelner Chirurgen wie Franz Gesellius („Zur Thierblut-Transfusion beim Menschen“ 1874), Oscar Hasse („Die Lammblut-Transfusion beim Menschen“ 1874) und Josef Friedrich Eckert aus dem Jahre 1876 [3]. Der damalige Generalarzt Ernst von Bergmann wehrte sich allerdings gegen diese Vorschläge und verwies auf die Risiken der Tierbluttransfusionen [4], die in den deutschen Heeren nicht flächendeckend oder per Weisung umgesetzt wurden [5]. Auch die im „Sanitäts-Bericht über die Deutschen Heere im Krieg gegen Frankreich 1870/71“ dokumentierten vier Hammelbluttransfusionen an einem Patienten fanden erst nach Ende des Deutsch- Französischen Krieges im Zeitraum Dezember 1873 bis März 1874 im Augusta Hospital Berlin statt [6].
Mit heutigem Wissensstand muss zweifellos festgestellt werden, dass die erfolgreichen Bluttransfusionen vor dem Ersten Weltkrieg lediglich zufällig ohne Komplikationen stattgefunden haben.
Die bereits geschilderten Schwierigkeiten führten auf beiden Seiten der Front zu einer zunächst großen Zurückhaltung bei Bluttransfusionen. Dies zeigt sich auf deutscher Seite unter anderem darin, dass in der Kriegssanitätsordnung (K.S.O.) von 1907, die während des Ersten Weltkrieges gültig war, kein Hinweis zur Bluttransfusion oder auf ein einheitliches Transfusionsbesteck zu finden ist.
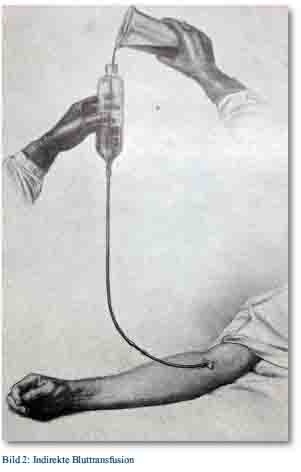
Dennoch kamen entsprechende Verfahren zum Einsatz: Bereits vor Ausbruch des Ersten Weltkrieges transfundierte der belgische Arzt Albert Hustin im März 1914 – fast zeitgleich mit dem deutschen Arzt Richard Lewisohn in New York und dem argentinischen Arzt Luis Agote in Buenos Aires – mit Natriumcitrat als Gerinnungshemmer versetztes Blut [7]. Diese Transfusion von sogenanntem „Citratblut“ bezeichnete man als indirekte Bluttransfusion. Im Gegensatz dazu wurde das unmittelbare Übertragen von unverändertem Blut als direkte Bluttransfusion bezeichnet. Die direkte Bluttransfusion galt dabei lange als rein chirurgisches Verfahren, bei dem mittels Gefäßnaht das Spender- und das Empfängergefäß operativ verbunden wurden [7]. Dieses Verfahren war für einen Einsatz auf einem Verbandplatz sowohl wegen der ungleich höheren Infektionsgefahr als auch aufgrund des Zeit- und Platzbedarfs völlig ungeeignet.
Über die Anzahl der durchgeführten Bluttransfusionen aller am Krieg beteiligten Nationen gibt es in der Literatur keine verlässlichen Angaben. Auch im sehr detaillierten und umfangreichen „Sanitätsbericht über das Deutsche Heer“ im Ersten Weltkrieg findet sich dazu kein Hinweis. Auf Grund der enormen Anzahl von Schwerstverletzten auf den Truppen- und Hauptverbandplätzen kann aber davon ausgegangen werden, dass man trotz der schlechten Erfahrungen versuchte, den Blutverlust der Verwundeten auszugleichen. In der Anfangsphase des Krieges wurde auf deutscher Seite ausschließlich die direkte Blutübertragung von unbehandeltem Blut (also nicht mit Gerinnungshemmern versehenem Blut) durchgeführt. Dabei handelte es sich allerdings nicht um eine Standardtherapie. Vielmehr war die Entscheidung zur Durchführung von Bluttransfusionen abhängig von den Erfahrungen der eingesetzten Ärzte. Zum Einsatz kamen dabei vorwiegend Geräte mit einem Zweiwegehahn, an welche Spender und Empfänger gleichzeitig angeschlossen wurden [7].
Dieses nach seinem Entwickler Franz Oehlecker – einem Chirurgen und Pionier der Bluttransfusion – benannte Verfahren war immer noch sehr zeit- und apparateaufwendig. Daher kam es vor allem in Phasen des Stellungskrieges – und weniger in denen des Bewegungskrieges oder bei einem großen Zustrom von Verwundeten – zum Einsatz [2]. Das Spenderblut wurde bei den deutschen Truppen zunächst nicht auf Empfängerverträglichkeit mittels Kreuztest oder übertragbare Krankheiten (z. B. Wassermann-Test zum Nachweis von Syphilis) getestet. Die Risiken möglicher Krankheits übertragungen wurden im Hinblick auf ein drohendes Versterben durch hohen Blutverlust billigend in Kauf genommen [8]. Lediglich die sogenannte „biologische Vorprobe nach Oehlecker“ fand Anwendung [2]. Bei diesem Verfahren wurden zunächst zwischen 5 und 20 cm³ Blut als eine Art Probetransfusion übertragen. Dabei musste der Empfänger genau beobachtet werden. Traten bei ihm Unruhe, tiefes Atmen, Erbrechen, Magen- oder Milzschmerzen, schneller Farbwechsel im Gesicht oder Veränderung des Pulses auf, galt das Spenderblut als unverträglich und die Transfusion musste sofort abgebrochen werden. Zeigten sich nach der ersten Probetransfusion keine Veränderungen oder Reaktionen beim Empfänger, wurde erneut eine geringe Menge Blut transfundiert. Blieben Reaktionen erneut aus, wurden letztmalig zwischen 30 und 50 cm³ Blut zur „Testung“ übertragen. Erst wenn auch nach dieser größeren Menge keine Anzeichen einer Unverträglichkeit auftraten, konnte die Transfusion fortgesetzt und abgeschlossen werden [7]. Franz Oehlecker hat nach eigenen Angaben seit Verwendung der ebenfalls nach ihm benannten Vorprobe ausschließlich erfolgreiche Blut transfusionen durchgeführt [7].
Auf Seiten der Alliierten ging man einen anderen Weg. Vor allem die indirekte Bluttransfusion mittels Citratblut war, wie schon erwähnt, bereits vor Ausbruch des Ersten Weltkrieges in Nordamerika weit verbreitet. Daher fanden auf Seiten der Kanadier schon ab dem ersten Kriegsmonat Bluttransfusionen statt [8]. Allerdings dauerte es noch weitere zwei Jahre, bis sich die Verwendung von Natriumcitrat als Gerinnungshemmer im Rahmen von Bluttransfusionen auf Grund der sehr guten Erfahrungen der nordamerikanischen Sanitätsoffiziere auch in europäischen Armeen durchsetzte. Auf deutscher Seite wich die anfängliche Skepsis soweit, dass es zu einem regelrechten Paradigmenwechsel kam und die Blutübertragung von Citratblut ab 1917 zum deutschen Lazarettalltag gehörte [9].
Durch den Eintritt der Vereinigten Staaten von Amerika in den Ersten Weltkrieg erhielt die Bluttransfusion nochmals einen regelrechten Schub. Ein Problem konnte man lange Zeit trotzdem nicht lösen: Vor allem bei einem Massenanfall von Verwundeten bestand schnell ein Mangel an – gerade in einer solchen Phase dringend benötigten – Blutspendern. Hier leistete der Mediziner Oswald Hope Robertson einen entscheidenden Beitrag. Robertson, der im Dienstgrad eines Captains als Angehöriger des Medical Officer Reserve Corps in Frankreich diente [10], stellte schnell fest, dass es in Phasen des Bewegungskrieges in den ersten Tagen auf Grund des Spendermangels nahezu unmöglich war, Bluttransfusionen durchzuführen. Erst mit dem Eintreffen von Leichtverwundeten in den Feldlazaretten waren genügend Spender für die notwendigen Transfusionen vorhanden [5, 8]. Auf Grund dieser Erfahrungen baute Robertson während der Schlacht von Cambrai im November 1917 einen Eisschrank aus zwei Munitionskisten und transportierte damit 22 gekühlte Blutkonserven – jeweils bestehend aus 500 cm³ Blut versetzt mit 350 cm³ 3,8 %-igem Natriumcitrat zur Gerinnungshemmung und 850 cm³ 5,4 %-iger Dextrose als Nährlösung [11] – zum nahegelegenen Feldlazarett [10]. Das auf diese Weise bevorratete Blut konnte bis zu 14 Tage gelagert werden. Für eine Transfusion wurde das gekühlte Blut im warmen Wasser erwärmt und anschließend langsam verabreicht [11].
Die Idee einer Blutbank war geboren! Nach diesem erfolgreichen Einsatz von Blutkonserven wurden in den Britischen Expeditionsstreitkräften (BEF) offizielle „battalion transfusion teams“ gebildet. Diese hatten den Auftrag, vor Angriffsoperationen schwerpunktmäßig Blutkonserven herzustellen und zu bevorraten [7, 8]. Auf alliierter Seite bestand darüber hinaus die Möglichkeit, vorab getestete Blutspender in der Nähe von Behandlungsstellen bereitzuhalten [8]. Zum Einsatz kamen dabei ausschließlich Universalspender, da bei diesen kein Verträglichkeitstest notwendig war [11]. Dazu wurde bei tausenden alliierten Soldaten die Blutgruppe bestimmt [8]. Diese Universalspender bezeichnete man damals noch als Gruppe IV-Spender [10].
Radiologie
Mit der Entdeckung der X-Strahlen durch Wilhelm Conrad Röntgen im Jahre 1895 war es erstmals möglich, Organe, Strukturen und Knochen ohne chirurgische Maßnahmen mittels Aufnahmen gleichsam von „außen“ zu beurteilen.
Führte man zunächst vor allem zu Demonstrationszwecken Röntgenaufnahmen von gesunden Knochen durch, wurde bereits zur Jahrhundertwende die Wertigkeit der Radiologie bei der Versorgung von verwundeten Soldaten in Deutschland erkannt. Besonders Generalarzt Walther Stechow setzte sich mit Nachdruck für die Einführung transportabler Röntgeneinrichtungen für das Heer ein. Er erprobte die vorhandenen Systeme und leitete aus den Ergebnissen Empfehlungen zur zukünftigen Ausplanung der mobilen Röntgengeräte ab. Stechow sah den Einsatz von Röntgenwagen auf Hauptverbandplätzen als unpraktisch an; ebenso hielt er die Ausstattung jedes Feldlazarettes für unnötig. Er empfahl die Bildung eines Pools in den Reserve- Lazarett-Depots und hielt die Ausstattung von drei Röntgenwagen pro Armeekorps für völlig ausreichend [12]. Im Laufe des Krieges sollte sich zeigen, dass es sich dabei, zumindest bezüglich der Anzahl der Röntgenwagen, um eine Fehleinschätzung handelte. Insgesamt war die Anzahl der vorhandenen Röntgeneinrichtungen auf Seiten aller Konfliktparteien viel zu gering.
Bei Ausbruch des Krieges waren auf deutscher Seite insgesamt nur zwölf Feldröntgenwagen vorhanden. In kürzester Zeit wurden ab September 1914 zunächst 20 weitere Feldröntgenwagen, einige tragbare Feldröntgeneinrichtungen sowie einige Rönt - gen kraft wagen beschafft [13].
Nach der Mobilmachung waren für die etwa 3,8 Millionen deutschen Soldaten ca. 60 Röntgengeräte vorhanden – rechnerisch eines für knapp 65 000 Soldaten. Die Anzahl der Röntgeneinrichtungen auf deutscher Seite stieg bis 1918 kontinuierlich an. Im August 1918 verfügte das gesamte Feldheer über mehr als 270 Stück: 87 Röntgenwagen, zehn Röntgenkraftwagen, 88 tragbare Feldröntgengeräte, 14 ortsfeste deutsche Röntgeneinrichtungen, vier ortsfeste deutsche Privatröntgeneinrichtungen, 35 beschlagnahmte feindliche mitführbare Röntgeneinrichtungen, 16 beschlagnahmte feindliche ortsfeste Röntgeneinrichtungen, zehn nicht beschlagnahmte feindliche Röntgeneinrichtungen (in Lazaretten, deren Leitung Militärärzten des Gegners übertragen wurde) und neun behelfsmäßige Röntgeneinrichtungen [13]. Somit war gegen Ende des Ersten Weltkrieges rechnerisch eine Röntgeneinrichtung für knapp 40 000 Mann vorhanden. Über die Anzahl von auf deutscher Seite durchgeführten Röntgenuntersuchungen existieren keine offiziellen Angaben. Nach Grashey schwankten die Aufnahmezahlen der einzelnen Röntgeneinrichtungen sehr stark. Sie betrugen jährlich zwischen einigen hundert und mehreren tausend [14].
In Frankreich gab es vor dem Krieg keine flächendeckende Röntgenversorgung. Dies spiegelte sich auch in der Ausrüstung der französischen Armee mit entsprechenden Geräten wider. Die zweimalige Nobelpreisträgerin Marie Curie erkannte diesen Mangel und organisierte für das Militär 200 Röntgengeräte. Allerdings zeigte sich, dass die wenigsten Militär- und Hilfskrankenhäuser über Strom verfügten und somit keine herkömmlichen Röntgeneinrichtungen genutzt werden konnten. Eine Lösung für dieses Problem fand Curie schnell. Sie rüstete handelsübliche „Kasten-Fahrzeuge“ mit einem Generator oder einem durch den Fahrzeugmotor angetriebenen Dynamo als Stromquelle für die Röntgengeräte aus und besetzte diese Röntgenfahrzeuge mit einem Radiologen, einem Assistenten und einem Fahrer. Die Technik sowie das Röntgenpersonal stellte die „Zentrale technische Kommission für Radiologie“ zur Verfügung (deren Vorsitzende u. a. auch Marie Curie war). Curie fuhr selbst mit einem dieser Fahrzeuge zu verschiedenen Lazaretten an die Front. Zunächst wurden 18 solcher Fahrzeuge aus Spenden beschafft, mit einigen wurden mehr als 10 000 Röntgenuntersuchungen bei Verwundeten durchgeführt [15].
Im Laufe des Krieges wurden auch auf französischer Seite immer mehr ortsfeste Röntgenstellen oder -fahrzeuge als teilmobile Röntgenstellen eingerichtet. Beispielsweise verfügte die gesamte 6. Französische Armee 1915 auf einer Frontlänge von 70 km lediglich über drei dieser Fahrzeuge. Zwei Jahre später verfügte die gleiche Armee auf einer Frontlänge von 35 km bereits über mehr als 50 Röntgenstellen. Gegen Ende des Krieges waren in den verschiedensten Einrichtungen der französischen Armeen mehr als 500 ortsfeste oder teilmobile Röntgenstellen im Einsatz. In den letzten beiden Kriegsjahren wurden auf Seiten der französischen Armee schätzungsweise 1,1 Mio. Röntgenuntersuchungen an etwa 900 000 Verwundeten durchgeführt [15]. Der Haupteinsatzzweck der Radiologie im Ersten Weltkrieg war die Fremdkörpersuche bzw. die Steckschusslokalisation. In diesem Zusammenhang sind der Radiologe Rudolf Grashey und der Anatom Albert Hasselwander zu nennen. Beide entwickelten und perfektionierten im Ersten Weltkrieg radiologische Verfahren zur Steckschusslokalisation. Dabei gingen beide von unterschiedlichen Ansätzen aus.
Man unterschied damals zwischen einer (Röntgen-)„Aufnahme“ und der „Durchleuchtung“. Bei der Aufnahme handelte es sich um das klassische Röntgenbild, das auf Platten projiziert sowie in Dunkelkammern entwickelt wurde und anschließend nach Fixierung begutachtet werden konnte.
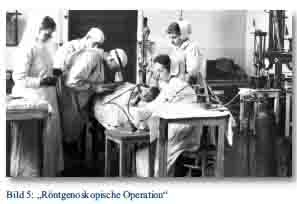
Im Gegensatz dazu trafen bei der Durchleuchtung die Röntgenstrahlen auf einen mit fluoreszierenden Materialien beschichteten Leucht- oder Verstärkerschirm. Es entstand dabei eine Art Echtzeitbild. Grashey perfektionierte dieses Verfahren, indem er mittels auf dem Körper aufgebrachten Markierungen und entsprechenden geometrischen Berechnungen im Laufe des Krieges unzählige Steckschüsse lokalisieren konnte. Der Einsatz der Durchleuchtung hatte im Krieg einen entscheidenden Vorteil gegenüber konventionellen Röntgenaufnahmen: die Zeit. Während es auf Grund der Entwicklung der Platten zu deutlichen Verzögerungen vor Beginn einer Therapie oder Operation kam, dauerte eine Durchleuchtung nur wenige Minuten – gerade bei einem Massenanfall von Verwundeten entscheidend. Allerdings benötigte man auf Grund der durchzuführenden Tiefenberechnungen viel Erfahrung bei dieser Methode.
Ziemlich bald nach der Entdeckung der X-Strahlen zeigten sich neben den Möglichkeiten des Einsatzes auch deren schädliche Nebenwirkungen. Vor allem zu Beginn des Krieges kam es durch mangelnden Strahlenschutz bzw. das Unterschätzen der Gefahr von Röntgenstrahlung häufig zu sogenannten Röntgenverbrennungen [9], auch Radiodermatitis genannt. Diese entwickelten sich im Verlauf des Krieges zu einer ernsten Gefahr für die Radiologen und das an radioskopischen Operationen beteiligte Personal [15]. Nach Grashey waren auf deutscher Seite genügend Bleiglasschirme und -brillen sowie Bleigummischürzen und -handschuhe vorhanden [14]. Allerdings wurde die tatsächliche Gefahr offensichtlich unterschätzt. Wie leichtfertig man damit umging, zeigt das Beispiel der radioskopischen Operationen deutlich. Der Operateur setzte seinen Kopf während des gesamten Eingriffes den unter dem Operationstisch erzeugten Röntgenstrahlen aus. Da das Kryptoskop mit Bleiglas ausgekleidet war, erschien ein zusätzlicher Schutz des Kopfes nicht notwendig. In diesem Zusammenhang ist auch zu erwähnen, dass die Beschaffung von Dosimetern durch den Chef des Feldsanitätswesens aus Kostengründen abgelehnt wurde [13]. Über Maßnahmen zum Schutz der zu untersuchenden Soldaten finden sich in der gesamten Literatur keine Angaben. Es ist davon auszugehen, dass für diesen Personenkreis keinerlei Maßnahmen ergriffen wurden. Lediglich in der österreichischen Armee musste – auf Anordnung des österreichischen Kriegsministeriums – zumindest das Datum jeder Röntgenaufnahme genau verzeichnet werden [16].
Schlussfolgerungen
Sowohl die Bluttransfusion als auch die Radiologie waren bei Ausbruch des Krieges bekannte, aber nicht flächendeckend verbreitete Therapie- und Diagnoseverfahren.
Allerdings ist festzustellen, dass gerade in Deutschland die meisten Ärzte der Bluttransfusion skeptisch und zurückhaltend gegenüber standen. Zu einem großen Teil sind dafür sicherlich die vielen Todesfälle aufgrund der Unverträglichkeit der verschiedenen Blutgruppen verantwortlich. Auffällig ist, dass trotz Entdeckung der Blutgruppen kurz nach dem Jahrhundertwechsel und der daraus resultierenden Möglichkeit der Kreuztestung von Spender- und Empfängerblut in Europa davon kein Gebrauch gemacht wurde. Im Nordamerikanischen Raum dagegen transfundierte man bereits vor Ausbruch des Krieges mit Natriumcitrat als Gerinnungshemmer versetztes Blut nach der indirekten Methode. Dabei wurde vor Blutentnahme bei jedem Spender die Blutgruppe bestimmt. Durch die Teilnahme der Kanadier und Amerikaner am Ersten Weltkrieg kam es de facto zu einem internationalen Austausch von Informationen und Verfahren, was dazu führte, dass sich Transfusion von Citratblut bis Kriegsende in allen an den Kämpfen beteiligten Armeen immer mehr durchsetzte. Auf deutscher Seite wurde die Blutverträglichkeit allerdings weiterhin hauptsächlich mit der biologischen Vorprobe nach Oehlecker bestimmt. Man verfuhr also nach dem „try and error“-Verfahren.
Aus ethischer Sicht handelte es sich dabei um Versuche an Menschen. Auch wenn in den zeitgenössischen Quellen vor allem der Kampf der Militärärzte um das Leben des Soldaten mit allen Mitteln stilisiert wurde, darf dies nicht über die Tatsache hinweg täuschen, dass nicht die „Heilung“ des Soldaten im Vordergrund stand. Es ging primär darum, mit allen nur erdenklichen Mitteln die Kampfkraft der Verwundeten schnellstmöglich wieder herzustellen und das Massenheer des Kaisers zur Fortführung des „patriotischen Krieges“ wieder mit „Menschenmaterial“ zu versorgen. Besonders problematisch ist in diesem Zusammenhang auch die Verletzung der Patientenautonomie, wie Wolfgang U. Eckart und Christoph Gradmann in der Enzyklopädie Erster Weltkrieg schreiben: Die verwundeten Soldaten verloren „das grundlegendste aller Patientenrechte, das der Einwilligungsfähigkeit in eine therapeutische Maßnahme.“ [17]. Die damaligen Militärärzte konnten mit den Verfahren der Bluttransfusionen nach Belieben an Soldaten experimentieren.
Amerikanische Militärärzte waren wiederum die ersten, die Blut als Konserven lagerten und bei Bedarf in Feldlazaretten aufwärmten und verabreichten. So konnten auch bei einem Massenanfall von Verwundeten, trotz fehlender Spender vor Ort, lebensrettende Bluttransfusionen durchgeführt werden. Dieser Erfolg führte zur Einführung der modernen Blutbanken und kann damit als deren Geburtsstunde bezeichnet werden. Bei Kriegsausbruch waren in den Feldsanitätsausrüstungen der meisten Armeen Röntgengeräte vorhanden. Umfang und Anzahl waren für einen flächendeckenden Einsatz aber viel zu gering. Allerdings zeigte sich vor allem bei der Steckschuss- und Fremdkörperlokalisation schnell der unschätzbare Wert der Radiologie. In der Folge wurden immer mehr mobile, teilmobile und stationäre Röntgengeräte beschafft. Parallel dazu wurden die bekannten Verfahren Aufnahme, Durchleuchtung und Stereoskopie immer weiter verbessert. Besonders Operationen unter Röntgenkontrolle wurden vermehrt durchgeführt. Der Erste Weltkrieg brachte für die Radiologie einerseits die sprunghafte Verbreitung von Röntgengeräten, andererseits die Entwicklung von neuen radiologischen Verfahren und kann daher auch als Geburtsstunde der heutigen modernen Operationsverfahren, welche unter radiologischer Kontrolle durchgeführt werden, angesehen werden. Kritisch ist dagegen der mangelnde Strahlenschutz zu bewerten. Bereits bei Ausbruch des Krieges waren die Gefahren der Röntgenstrahlen bekannt. Teils aus Kostengründen, aber auch wegen Unterschätzung der Risiken wurde auf adäquaten Schutz verzichtet. Ethisch besonders fragwürdig ist die Tatsache, dass zu untersuchende Soldaten den Strahlen gänzlich schutzlos ausgesetzt waren.
Abschließend bleibt zu mutmaßen, dass sich ohne die Erfahrungen und Therapieansätze der Militärärzte im Ersten Weltkrieg Bluttransfusion und Radiologie wesentlich schwerer zu den heutigen Standardtherapien in der modernen Medizin entwickelt hätten.
Bei dieser Entwicklung müssen die Einflüsse des Zweiten Weltkriegs ebenfalls kurz betrachtet werden. Die Wehrmacht setzte zu Beginn des Krieges, offensichtlich auch aus den Erfahrungen des Ersten Weltkrieges, auf die Transfusion von Frischblut und Blutkonserven. Auf Grund der gemachten schlechten Erfahrungen kam es in späteren Kriegsjahren in den vorderen Sanitätseinheiten immer mehr zum Einsatz von Serumkonserven und Blutersatzmitteln im Rahmen der Erstversorgung [18]. Gerade die therapeutische Anwendung von Blut- und Volumenersatzmitteln findet sich noch heute in der modernen Rettungsmedizin. – Auch die Radiologie erlebte im Zweiten Weltkrieg nochmals einen Aufschwung. Die Fremdkörpersuche zählte immer noch zu den Hauptaufgaben, allerdings traten diagnostische Aufnahmen bei fast allen Schussverletzungen und Röntgenreihenuntersuchungen im Rahmen der Tuberkulosediagnostik/- prophylaxe in den Vordergrund [19]. Diese Entwicklung, welche im Ersten Weltkrieg ihren Anfang nahm, führte letztendlich zur Etablierung der Radiologie als eigenständigem Fachgebiet.
Literaturverzeichnis
- Eckart WU, Gradmann C (Hrsg.): Die Medizin und der Erste Weltkrieg. Herbolzheim: Centaurus-Verlag 2003.
- Bürkle-de la Camp H: Über die Bluttransfusion im Kriegsfall unter besonderer Berücksichtigung der Verwendung konservierten Blutes. Deutsche Zeitschrift für Chirurgie 1939; 252: 365-380.
- Brunn v. W: Zur Geschichte der Bluttransfusion. Zentralblatt für Chirurgie 1942; 961-968.
- Bergmann v. E: Die Schicksale der Transfusion im letzten Decennium. Rede gehalten zur Feier des Stiftungstages der Militairärztlichen Bildungsanstalten am 2. August 1883. Berlin: Verlag von August Hirschwald 1883.
- Sanitäts-Bericht über die Deutschen Heere im Krieg gegen Frankreich 1870/71. Herausgegeben von der Medizinal-Abtheilung des Königlich Preussischen Kriegs ministeriums. Dritter Band Allgemeiner Theil. III. Chirurgischer Theil: A. Verwundungen. (Allgemeines.). Berlin: Ernst Siegfried Mittler und Sohn 1890.
- Sanitäts-Bericht über die Deutschen Heere im Krieg gegen Frankreich 1870/71. Herausgegeben von der Medizinal-Abtheilung des Königlich Preussischen Kriegs ministeriums. Fünfter Band. III. Chirurgischer Theil: C. Kasuistik grösserer Operationen. Berlin: Ernst Siegfried Mittler und Sohn 1884.
- Oehlecker F: Die Bluttransfusion. Berlin – Wien: Urban & Schwarzenberg 1933.
- Schlich T: ‘Welche Macht über Tod und Leben!‘. Die Etablierung der Bluttransfusion im Ersten Weltkrieg. In: Eckart WU, Gradmann C (Hrsg.): Die Medizin und der Erste Weltkrieg. Herbolzheim: Centaurus- Verlag 2003; 109-130.
- Kolmsee P: Unter dem Zeichen des Äskulap. Eine Einführung in die Geschichte des Militärsanitätswesens von den frühen Anfängen bis zum Ende des Ersten Weltkrieges. Bonn: Beta-Verlag 1997.
- Blair JSG: Captain Oswald Hope Robertson. J R Army Med Corps 2004; 150: 291-292.
- Robertson OH: Transfusion with preserved red blood cells. The British Medical Journal 1918; 691-695.
- Stechow W: Das Röntgen-Verfahren mit besonderer Berücksichtigung der militärischen Verhältnisse. Berlin: Verlag von August Hirschwald 1903.
- Sanitätsbericht über das Deutsche Heer (Deutsches Feld- und Besatzungsheer) im Weltkriege 1914/1918. Bearbeitet in der Heeres-Sanitätsinspektion des Reichs kriegs ministeriums. I. Band Gliederung des Heeressanitätswesens. Berlin: Ernst Siegfried Mittler und Sohn 1935.
- Grashey R (Hrsg.): Band IX Röntgenologie [Handbuch der Ärztlichen Erfahrungen im Weltkriege 1914/1918 von Otto von Schjerning (Hrsg.)]. Leipzig: Johann Ambrosius Barth 1922.
- Curie M: La Radiologie et la Guerre. Paris: Librairie Felix Alcan 1921.
- Biwald B: Von Helden und Krüppeln. Das österreichisch-ungarische Militär sanitäts wesen im Ersten Weltkrieg, Teil 2. Wien: Öbv & Hpt 2002.
- Eckart WU, Gradmann C: Medizin. In: Hirschfeld G, Krumeich G, Renz I, Pöhlmann M (Hrsg.): Enzyklopädie Erster Weltkrieg. Paderborn – München – Wien – Zürich: Ferdinand Schöningh 2009; 210-219.
- Sander H: Die Bluttransfusion in der Deutschen Wehrmacht während des Zweiten Weltkrieges (1939-1945). Diss. Leipzig: 2003.
- Köhler S: Einsatz und Leistungen der Röntgendiagnostik in Wehrmacht und SS unter besonderer Berücksichtigung des von Prof. Holfelder geleiteten Röntgensturmbannes. Diss. Leipzig: 2000.
Datum: 27.08.2014
Wehrmedizinische Monatsschrift 2014/7