MÖGLICHKEITEN DER STOMATOGNATHEN REHABILITATION ÜBER DENTALE IMPLANTATE
Das grundlegende Ziel der unentgeltlichen truppenzahnärztlichen Versorgung (utV) ist die Erhaltung oder Wiederherstellung der Gesundheit des stomatognathen Systems im Sinne der Dienst- und Verwendungsfähigkeit.
Insbesondere unter Einsatzaspekten ist dazu grundsätzlich eine festsitzende Versorgung anzustreben, ggf. unter Erwägung dentaler Implantate [Richtlinien für die zahnärztliche Versorgung von Soldatinnen und Soldaten der Bundeswehr].
Der Antragsweg sieht hierbei die Vorstellung des Soldaten nach Stellungnahme des zuständigen Begutachtenden Zahnarztes (BGZ) bei einem implantologisch tätigen SanOffz vor. Im Bundeswehrkrankenhaus Hamburg ist dies seit über 20 Jahren durch eine wöchentliche gemeinsame interdisziplinäre Sprechstunde der Abteilungen VIIa (Fachzahnärztliches Zentrum) und VIIb (Mund-, Kiefer- und Gesichtschirurgie) geregelt.
Die Planung erfolgt zunächst über eine 2D-Röntgenaufnahme (Panoramaschichtaufnahme) sowie über Modelle des Gebisses. Bei komplexen Rekonstruktionen des stomatognathen Systems kommen dreidimensionale Aufnahmetechniken (CT oder DVT) zur Anwendung, da dadurch eine genaue Darstellung des Knochenangebotes ohne Dimensionsverlust überlagerungsfrei möglich ist [Zöller 2007]. Präoperativ ist durch diese Unterlagen anschließend eine virtuelle Planung der Implantation mit geeigneten Computerprogrammen möglich, die im Anschluss beispielsweise durch individuell hergestellte Bohrschablonen intraoperativ umgesetzt werden kann.
Ist eine Implantation aufgrund mangelnden Knochenangebotes primär nicht durchführbar, ist durch prä- oder periimplantäre augmentative Maßnahmen mit Knochenersatzmaterial oder autologem Knochen eine suffiziente Gestaltung des Implantatbettes durchzuführen. Das freie Beckenkammtransplantat ist für ausgedehntere Augmentationen nach wie vor der Goldstandard. Die Sicherstellung adäquater periimplantärer Weichgewebsverhältnisse dient der Prävention einer Periimplantitis.
Kasuistik 1
Ein 49jähriger Patient wurde am 22.09.2011 erstmalig in der interdisziplinären Implantatsprechstunde im Bundeswehrkrankenhaus Hamburg vorgestellt mit der Bitte um Begutachtung sowie Implantatbeantragung.
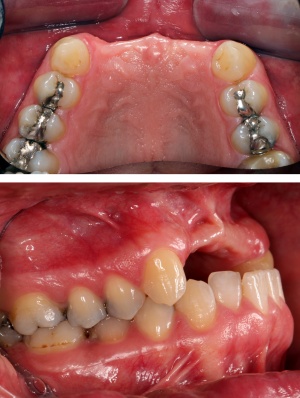
Es bestand ein parodontal stark vorgeschädigtes und für eine langfristige Rehabilitation nicht erhaltungsfähiges Restgebiss im Ober- und Unterkiefer. Für die Wiederherstellung der Kaukraft, von Phonetik und Ästhetik und nicht zuletzt in Anbetracht des Alters des Patienten für eine vollprothetische Lösung sowie zur Prävention von Spätschäden wie z.B. Kieferkammatrophie oder Kiefergelenkbeschwerden lautete das Votum in der Implantatsprechstunde auf eine implantatgetragene Teleskopversorgung.
Hierzu wurden beim Sanitätsamt der Bundeswehr jeweils 6 Implantate im Ober- und Unterkiefer beantragt.
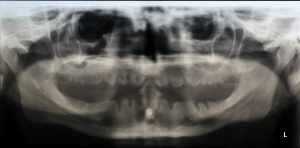
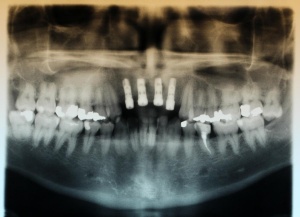
Nach Genehmigung des Antrages erfolgte im März 2012 die Extraktion aller Zähne (Abb. 1).
Nach achtwöchiger Ausheilzeit wurde im Mai 2012 eine 3D-Planung der Implantation bei unklarem Knochenangebot durchgeführt. Hierzu erfolgte bei Zahnlosigkeit zur Verankerung der Planungsschablonen im Juni 2012 die Insertion von drei Miniimplantaten im Oberkiefer und drei Miniimplantaten im Unterkiefer. Zur besseren Stabilisierung der schon vorhandenen Totalprothesen wurden Druckknöpfe in die Prothesen eingebracht. Nach Herstellung der Planungsschablonen wurde Ende Juni 2012 eine Denta-CT durchgeführt.
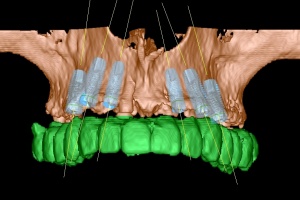
Im Oberkiefer konnten mit der Planungssoftware SkyPlanX der Firma Bredent 6 Implantate mit BoneSplit geplant werden (Abb. 2), im Unterkiefer war eine Implantation aufgrund ungenügenden Knochenangebots nicht möglich.
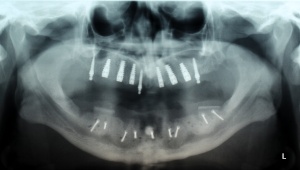
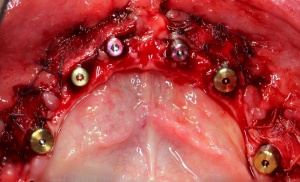
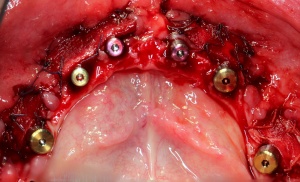
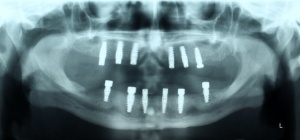
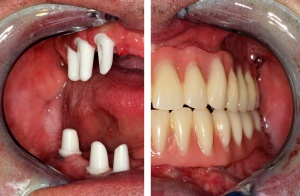
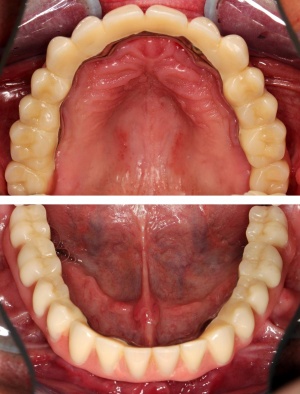
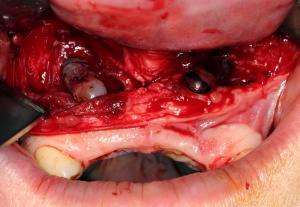
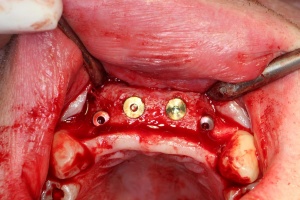
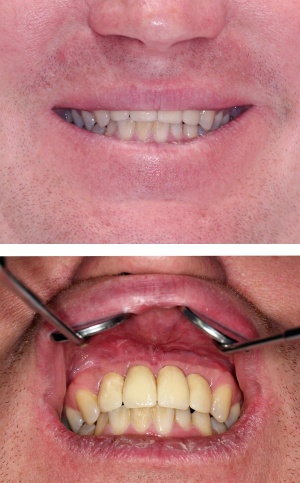
Im August 2012 erfolgten die 3D-gestützte Implantation (6 Implantate, Firma Nobel Biocare, System Active) im Oberkiefer mit Bone Split sowie eine An- und Auflagerungsosteoplastik vom linken Beckenkamm im Unterkiefer nach Entfernung der Miniimplantate (Abb. 3). Nach komplikationsloser Einheilung wurde im Dezember 2012 die Materialentfernung und Implantation im Unterkiefer (6 Implantate, Firma Nobel Biocare, System Active) durchgeführt (Abb. 4). Die Osseointegration verlief ungestört. Aufgrund der ungenügenden Weichgewebssituation im Unterkiefer erfolgte an jedem Implantat bei Freilegung eine Vestibulumplastik mit Einlagerung einer bioresorbierbaren Membran (Firma Botiss, Mucoderm, Abb. 5 und 6). Die endgültige prothetische Versorgung erfolgte durch den truppenzahnärztlichen Kollegen in der Stammeinheit des Patienten (Zahnarztgruppe Nordholz / SanZ Celle) mit einer gaumenfreien implantatgetragenen Teleskopprothese im Ober- und Unterkiefer, die eine festsitzend-herausnehmbare vollständige stomatognathe Rehabilitation des Patienten ermöglichte (Abb. 7 und 8). Er wurde zum halbjährlichen Recall angehalten.
Kasuistik 2
Ein 31jähriger Patient stellte sich am 10.11.2011 in der Implantatsprechstunde vor mit der Bitte um Befürwortung einer implantatgetragenen prothetischen Lösung für eine seit 1997(!) bestehende Schaltlücke 12 bis 22 nach tätlicher Auseinandersetzung.
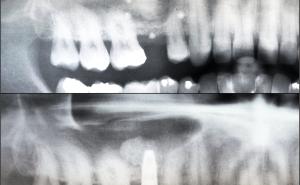
Die Lücke war bis dato über eine insuffiziente Teilprothese versorgt. Es bestand eine ausgeprägte Oberkieferatrophie in allen Dimensionen mit negativer Stufe im Verhältnis Oberkiefer zu Unterkiefer (Bild) sowie Elongation der Unterkieferfrontzähne (Abb. 9).
Zur Wiederherstellung von Phonetik und Ästhetik und Verhinderung einer weiteren Elongation der Unterkieferzähne wurden für die Rekonstruktion der Oberkieferfront 4 Einzelzahnimplantate beantragt nach vorheriger Augmentation von Beckenkamm.
Zum Ausgleich der konsekutiv vorliegenden Weichgewebsatrophie erfolgte im Juni 2012 nach Genehmigung des Antrags durch das Sanitätsamt der Bundeswehr zunächst die Implantation von 2 Weichgewebsexpandern (Firma Osmed) im Oberkiefer (Abb. 10). Nach Schaffung eines adäquaten Weichgewebsbettes wurde im Juli 2012 zur Korrektur der extremen Hartgewebsatrophie eine Augmentation vom Beckenkamm durchgeführt (Abb. 11). Im Dezember 2012 erfolgten in Lokalanästhesie nach ungestörter Einheilung die Materialentfernung der Osteosyntheseschrauben und die Implantation von 4 dentalen Implantaten (Firma Nobel Biocare, Replace straight, Abb. 12). Durch Atrophie und die rekonstruktiven Operationen bedingt, wurde zur Korrektur der ungenügenden Weichgewebsverhältnisse eine Vestibulumplastik nach 3 Monaten mit Einlagerung einer bioresorbierbaren Membran (Firma Botiss, Mucoderm) durchgeführt. Nach weiteren 3 Monaten erfolgte die Freilegung der Implantate (Abb. 13) mit einer Rolllappenplastik an jedem Implantat zur vestibulären Rekonturierung der Schleimhaut.
Die endgültige prothetische Versorgung erfolgte im Fachzahnärztlichen Zentrum des Bundeswehrkrankenhauses Hamburg auf Patientenwunsch mit 4 verblendeten Nichtedelmetallkronen (Abb. 14). Einer erneuten Weichgewebsplastik zur Konturverbesserung steht der Patient ablehnend gegenüber.
Diskussion
Die Versorgung mit Implantaten ist grundsätzlich nicht Bestandteil der utV, sondern kann in Anlehnung an § 28 Abs. 1 SGB V beim Vorliegen von Ausnahmeindikationen (u.a. Tumoroperationen, Fehlbildungen, Kieferentzündungen, Nichtanlage von Zähnen), aber auch bei Schaltlücken mit intakten Nachbarzähnen, atrophiertem zahnlosem Kiefer oder ein- oder beidseitigen Freiendsituationen beantragt werden [Richtlinien für die zahnärztliche Versorgung von Soldatinnen und Soldaten der Bundeswehr]. Nach dem Grundsatz der Wiederherstellung von Einsatz- und Verwendungsfähigkeit ist oft nur durch Verwendung dentaler Implantate die Erfüllung der Prämisse der Vermeidung herausnehmbaren Zahnersatzes möglich. Voraussetzung hierfür sind eine adäquate Mundhygiene des Soldaten und die genaue Abschätzung etwaiger Risikofaktoren (Rauchen, Diabetes, Knochenstoffwechselstörungen etc.).
In den Abteilungen VIIa (FZZ) und VIIb (Mund-Kiefer-Gesichtschirurgie) des Bundeswehrkrankenhauses Hamburg ist hierzu seit nunmehr 21 Jahren (1993) eine interdisziplinäre Implantatsprechstunde etabliert, die eine deutliche Optimierung der Therapieplanung ermöglicht hat. Sie setzt sich aus einem Parodontologen, einem Prothetiker und einem Implantologen zusammen. Es erfolgt die Feststellung, ob eine Indikation zur implantologischen Versorgung besteht, Risikofaktoren vorliegen und wie die erforderliche Versorgung chirurgisch und prothetisch umzusetzen ist. Ca. 400 Anträge pro Jahr werden vom Bundeswehrkrankenhaus Hamburg gestellt.
Zur Planung der Operation für einfache Fälle bei sicherem Knochenangebot sind Gipsmodelle zur Herstellung einer Positionierungsschablone und eine zweidimensionale Röntgendiagnostik mit Referenzkörpern (Messkugel) ausreichend [Hassfeld/Rother 2008]. Bei der vorliegenden ersten Falldarstellung musste eine komplexe Rekonstruktion des stomatognathen Systems vorgenommen werden, so dass wir uns entschieden, eine dreidimensionale Planung nach Computertomografie durchzuführen. Es ist hierüber eine genaue Analyse möglich, das Knochenangebot kann in allen Dimensionen detailgetreu beurteilt werden [Mengel/Kruse/Flores-de-Jacoby 2006]. Zur späteren Durchführung der Operation ist die labortechnische Anfertigung einer 3D-Positionierungsschablone erforderlich. Da die Voraussetzung dafür die Akquirierung eines 3D-Datensatzes (CT oder DVT) mit mindestens 3 Referenzpunkten im Raum bei unbezahnten Kiefern ist, inserierten wir zur Planung jeweils 3 Miniimplantate (Firma Bredent, System miniSky). Diese sind auch zur temporären Stabilisierung der Prothesen im Ober- und Unterkiefer nutzbar, erste Langzeitergebnisse bestätigen, dass über Miniimplantate sogar eine längerfristige Stabilisierung herausnehmbaren Zahnersatzes möglich ist [Shatkin/Petrotto 2012]. Mit der Implementierung und Weiterentwicklung dentaler Implantate seit den 70er Jahren des letzten Jahrhunderts wurde es notwendig, geeignete Maßnahmen zur Schaffung eines adäquaten Implantatlagers zu etablieren. Im ersten Fall wurde nach Auswertung des dreidimensionalen Datensatzes ersichtlich, dass ein ausreichendes Knochenangebot für eine primäre Implantation im Oberkiefer besteht, wenn gleichzeitig ein Bone Split durchgeführt wird. Bei diesem erprobten Verfahren wird der Alveolarkamm longitudinal mit einem Meißel in 2 Hälften gespalten, eine Grünholzfraktur erzeugt und somit eine Kammverbreiterung herbeigeführt [Simion/Baldoni/Zaffe 1992]. Bedingung hierfür ist ein ausreichendes vertikales Knochenangebot. Bei eingeschränktem vertikalem Knochenangebot empfehlen sich Techniken wie beispielsweise eine Sandwichosteoplastik oder Distraktion zur Rekonstruktion des Kieferkamms [Weingart/Schilli/Strub 1992]. Ist jedoch das Knochenangebot in mehreren oder allen Dimensionen supprimiert, ist eine Onlay-Augmentation das Verfahren der Wahl. Für kleinere Defekte ist hierfür eine Knochenentnahme von intraoral (z.B. vom Kieferwinkel, von der Crista zygomaticoalveolaris oder vom Tuber des Oberkiefers) ausreichend; handelt es sich um die Alveolarkammrekonstruktion einer Kieferhälfte oder eines ganzen Kiefers, muss zwangsläufig auf großvolumigere Spenderareale zurückgegriffen werden. Verschiedene Spenderregionen (z.B. Kalotte, Tibia, anteriorer oder posteriorer Beckenkamm) wurden auf ihre Tauglichkeit für freie Transplantate getestet, von denen sich der anteriore Beckenkamm durchsetzte. Mit ihm ist es möglich, auch größere Rekonstruktionen formstabil durchzuführen [Sbordone et al. 2009]. Im Anschluss kann nach viermonatiger Einheilzeit die Implantation erfolgen.
In der zweiten Falldarstellung war auch ohne dreidimensionale Diagnostik ersichtlich, dass eine extreme Alveolarkammatrophie bestand. Bei dem zu erwartenden hohen Rekonstruktionsvolumen entschieden wir uns vor Knochenaufbau vom Beckenkamm zur Schaffung eines geeigneten Transplantatbettes über zwei Weichgewebsexpander (Firma Osmed, Ilmenau). Diese sind aus einem speziellen quervernetzenden Hydrogel aufgebaut und nutzen das osmotische Prinzip zur Volumenschaffung aus Körperflüssigkeit. Nach Quellphase von 8 Wochen wurde nach ausreichendem Volumengewinn mit der Explantation der Expander eine Anlagerungsosteoplastik vom Beckenkamm durchgeführt und nach einer Einheilzeit von 4,5 Monaten die Implantation.
Ein größerer Volumenzuwachs, wie bei beiden vorliegenden Falldarstellungen benötigt, zieht oft zwangsläufig eine Verschiebung der Grenze der beweglichen Mukosa in Richtung Alveolarkamm oder auch bis auf den Alveolarkamm nach sich. Durch bewegliche Schleimhaut am Hals der Implantatkrone kommt es zu einer kontinuierlichen Spülung mit bakterienbeladenem Speichel an die sensible Implantatschulter, dem Eintritt des Implantates in den Knochen [Roos-Jansaker et al. 2006]. Zur Prävention einer Periimplantitis ist deshalb nach Augmentation vielfach eine Vestibulumplastik, das heißt die Rückverlagerung der beweglichen Schleimhaut in Richtung Umschlagfalte, notwendig. Eine der neueren Methoden ist hierfür die Verwendung einer kollagenen Matrix als Membran zur Vermeidung einer zusätzlichen intraoralen Schleimhautentnahmestelle [Schmitt et al. 2013]. Hierüber war bei den Falldarstellungen die Herstellung einer suffizienten periimplantären keratinisierten Gingiva möglich.
Die prothetische Rekonstruktion erfolgte im ersten Fall über eine konuskronengetragene Prothese. Intraoral ist sie absolut festsitzend, somit richtlinienentsprechend, kann jedoch vom Patienten herausgenommen werden. Wir bevorzugen diese Versorgungsart bei zahnlosen Patienten und auch bei kombinierter Versorgung mit noch vorhandenen Restzähnen, da sie einfacher zu hygienisieren und somit parodontalhygienisch sicherer ist. Zudem ist sie auch bei Verlust eines Pfeilers noch verwendbar und kann ggf. erweitert werden. Im zweiten Fall erfolgte die Rekonstruktion über vier die Vorgabe erfüllende festsitzende Einzelzahnkronen.
Schlussfolgerungen
Zusammenfassend repräsentieren die vorliegenden Fälle mehr oder weniger das komplette derzeitig mögliche Spektrum der Implantologie: virtuelle Planung, 3D-gestützte Implantation, prä-, peri- und postimplantologisches Hart- und Weichgewebsmanagement. Die Möglichkeit einer virtuellen Planung und 3D-gestützten Implantation ist insgesamt eine Bereicherung für das klinische Vorgehen, ersetzt jedoch nicht den erfahrenen Implantologen.
Die dentale Rehabilitation über Implantate bei Soldaten ist eine Ausnahmeindikation. Für die Erhaltung oder Wiederherstellung der oralen Gesundheit im Sinne der Dienst- und Verwendungsfähigkeit, insbesondere unter Einsatzaspekten mit festsitzendem Zahnersatz, ist sie jedoch eine sinnvolle, sichere und notwendige Option.
Literatur beim Verfasser.
Datum: 11.09.2014
Quelle: Wehrmedizin und Wehrpharmazie 2014/2