KRIEGSVERLETZUNGEN UND IHRE BEHANDLUNG IM ERSTEN WELTKRIEG ANHAND VON PRÄPARATEN DER WEHRPATHOLOGISCHEN LEHRSAMMLUNG DER BUNDESWEHR
Battlefield Injuries and Surgical Therapy in World War I based on Examples of Pathological Specimens of the German Bundeswehr Medical Service War Pathology Collection
V. Hartmann
Zusammenfassung
Über 4,5 Millionen deutsche Soldaten wurden im Ersten Weltkrieg verwundet. Neuartige Waffensysteme und die Bedingungen eines jahrelangen Stellungskrieges verursachten eine Vielzahl bis dahin in Art und Ausprägung nicht bekannter Verwundungsmuster. Die Kriegschirurgie entwickelte zu ihrer Behandlung neue Therapieformen. Eine konservative abwartende Wundbehandlung zu Beginn des Krieges wurde von aktiv-operativer Versorgung zur Verhinderung der gefürchteten Wundinfektionen abgelöst.
Wissenschaftlich unterstützt wurde die Kriegschirurgie von systematisch vorgenommenen anatomisch-pathologischen Untersuchungen. Zunächst auf Ebene der Armeen wurden hierzu Feldprosekturen eingerichtet, in denen Sektionen vorgenommen, Berichte verfasst und kriegspathologische Sammlungen erstellt wurden. Die konservierten Präparate des Münchner Professors Dr. Max Borst, der die erste Feldprosektur der bayerischen Armee aufbaute, bilden heute den Grundstock der Wehrpathologischen Sammlung der Sanitätsakademie der Bundeswehr und sind einzigartige Zeugnisse der Kriegsverletzungen des Ersten Weltkrieges. Exemplarisch werden an Hand einzelner Präparate derartige Verwundungsmuster und ihre Behandlung im Gesamtzusammenhang vorgestellt.
Schlagworte: Erster Weltkrieg, Verwundung, Kriegsverletzung, Kriegschirurgie, Kriegspathologie, Feldprosektur
Summary
In WW I more than 4.5 million German soldiers were wounded in action. The medical officers were facing new patterns of tremendous war injuries caused by modern weapon systems und special conditions of trench warfare. New surgical skills were developed to manage these wounding’s under difficult conditions. An active hands-on procedure took over the conservative awaiting of war surgery, which was typical for the time before WW I. Dreaded wound infections inquired fast surgical operations. Academically the war surgery was supported by systematically carried out anatomical-pathological investigations. Special battlefield prosection theaters were established to investigate fatal injuries and to sample typical anatomical preparations. The war pathology collection of Munich university and field pathologist, Prof. Dr. Max Borst, is preserved and today basis of the war pathology collection of the German Bundeswehr Medical Service. There unique anatomic specimens demonstrate the variation of challenching war injuries. This article presents some examples of typical preparates and discusses the chance of surgical methods in WW I.
Keywords: Great War, WW I, war injury, war surgery, trench warfare, treatment of wounded, medical service, battlefield prosection theater
Chirurgie bei Kriegsbeginn 1914
Nur wenige Wochen nach Kriegsbeginn schrieb der Leipziger Lyriker und Unterarzt Dr. Wilhelm Klemm (1881 - 1968), eingesetzt als chirurgischer Assistent im 3. Feldlazarett des XIX. sächsischen Armeekorps vor Ypern, am 5. November 1914 an seine Frau:
„Ich habe jetzt 3 Säle, wo heute 82 Verwundete sind. Wir bekommen hauptsächlich Beinschüsse, Hüftenschüsse, Hals- Kopf- Gesicht- und Brustschüsse. Die großen Zertrümmerungen, Bauchaufreißungen, Abschüsse von Körperteilen sterben durchgehend draußen, da die Verwundeten nur nachts und auch da oft erst nach mehreren Nächten herausgeholt werden können. … Das scheusslichste sind die sogenannten Gasphlegmonen, die sich am Unterarm und in der Wade am häufigsten entwickeln. Diese Art von Infektion kennt man im Frieden gar nicht.“ [1, S. 80]
Tatsächlich war die deutsche Chirurgie von der Wirkung neuer Waffen und Geschosse und der dadurch ausgelösten Anzahl wie besondere Art der Verwundungen zu Kriegsbeginn überrascht worden. Nicht nur die Laienpresse wie das „Freiburger Tageblatt“, hatte zu Kriegsbeginn am 5. August 1914, die Leserschaft zu beruhigen versucht: „Die Verwundungen werden immer glimpflicher und die neuen Artilleriewaffen sind lange nicht so gefährlich wie die […] Fußtruppen.“ [2, S. 40] Auch in der Spitze des Sanitätsoffizierkorps der Kaiserlichen Armee blickte man zu Kriegsbeginn in Hinsicht auf Verwundung und chirurgische Versorgung durchaus zuversichtlich in die kommenden Auseinandersetzungen. Über Jahre hatte der deutsche Sanitätsdienst erfahrene Chirurgen als Beobachter im Rahmen offizieller Unterstützungsmissionen in nahezu alle regionalen Kriege entsandt. Deren Erfahrungen, vor allem hinsichtlich der Geschosswirkung im Organismus, waren publiziert und diskutiert worden [3, 4]. Nicht zuletzt hatte man akribisch auch eigene wissenschaftliche Schussversuche durchgeführt und daraus einige Folgerungen gezogen [5]. Man sprach wie Carl Franz (1870 - 1946) von der neuen „Humanität des kleinkalibrigen Infanteriegeschosses“ [6, S. 5] im Vergleich zu den gröberen Projektilen früherer Kriege. Auch hatte die Theorie einer „primären Sterilität der Schusswunde“ einige Anhänger innerhalb der Chirurgenschaft gewonnen. In der ersten „Feldärztlichen Beilage“ der Münchner Medizinischen Wochenschrift vom 11. August 1914 postulierte der Münchner Chirurgie-Professor Ottmar von Angerer (1850 - 1918) in Hinsicht auf die modernen Infanteriegeschosse, dass den „Metallen an sich schon eine gewisse bakterizide Kraft eigen wäre“ [7, S. 1794], und somit es für die „Verwundeten sicher vorteilhafter (wäre), einen mehr konservativen Standpunkt einzunehmen und die Operationslust zu zügeln.“ [7, S. 1794] Schließlich verließ man sich gerne auf die Postulate der Koryphäen der deutschen Chirurgie, vor allem Ernst von Bergmanns (1836 - 1907) und des Mikulicz-Nachfolgers Hermann Küttner (1870 - 1932), die auf Grund ihrer kriegschirurgischen Erfahrungen früherer Kriege und der bedeutenden Fortschritte in Anti- und Asepsis die in Teilen konservative Behandlung von Schussbrüchen und sogar Bauchverletzungen propagiert hatten. Noch zurückhaltender gab man sich in der englischen oder französischen Armee, die mit den Traditionen Larreys (1766 - 1842) und Percys (1754 - 1825), den Begründern der modernen „Médecine de l’avant“, wie z. B. der raschen Amputation noch auf dem Schlachtfeld, gebrochen hatten.
Alles in allem wähnte sich der deutsche Sanitätsdienst auf die Behandlung derartiger Verletzungen gut vorbereitet, wie der Feldsanitätschef Otto von Schjerning (1853 - 1921) auf dem 30. Kongress der Deutschen Chirurgischen Gesellschaft 1901 formulierte:
„Die Verwundeten haben, wenn sie noch lebend vom Schlachtfeld kommen, allerdings bessere Aussichten, geheilt zu werden als früher, das liegt an der günstigen Beschaffenheit der Wunden; aber zum großen Teil verdanken wir es auch den Fortschritten der ärztlichen Kunst und der ausgezeichneten Organisation des Sanitätsdienstes.“ [8, S. 307] All dies lastete freilich zu Kriegsbeginn dogmengleich auf der operativen Disziplin. Möglicherweise hätte es zu denken geben können, dass das letzte vor 1914 verfasste grundlegende kriegschirurgische Lehrbuch aus dem Jahre 1877 stammte. Es war zwar von einem der Altmeister der deutschen Militärchirurgie, Friedrich von Esmarch (1823 - 1908), verfasst, basierte aber eben nur auf seinen Erfahrungen im deutsch-französischen Krieg 1870/71 [9].
Waffenwirkung
Schon nach wenigen Tagen gerieten die im Angriff vorgehenden und kaum über eine Deckung verfügenden deutschen Truppen in massives Feuer („Stahlgewitter“) aus Maschinengewehren, Schrapnellen und Splittersprenggranaten aller Kaliber. Man sprach später gerne vom Missverhältnis zwischen der militärischen Taktik aus dem 19. Jahrhundert, und den modernen Waffenwirkungen des 20. Jahrhunderts, die die Truppe trafen. Sowohl die Kadenz der Maschinenwaffen als auch ihre Durchschlagskraft waren im Vergleich zu vorherigen Kriegen wesentlich verbessert worden, ebenso wie Feuerkraft, Zielgenauigkeit und Reichweite der Artillerie. Kaum vier Wochen nach Kriegsbeginn erschienen die ersten Lazarettzüge in der Heimat. So wurden schon am 23. und 25. August 1914 in München zahlreiche Schwerverwundete ausgeladen und dabei alarmierende Beobachtungen gemacht:
„Derartige schwere Granatsplitterverletzungen werden in der ersten Linie natürlich noch viel häufiger sein als in den Lazaretten. Bei ihrem Anblick schwindet die so oft ausgesprochene Meinung von der humanen Wirkung der modernen Geschosse.“ [10, S. 1950] Wenige Tage später scheiterte die grundlegende deutsche Operationsplanung, der Schlieffenplan, in der Schlacht an der Marne. Dabei hatten sich auch die diesem zu Grunde liegenden sanitätsdienstlichen Annahmen und Prinzipien überholt. Werner Steuber, Korpsarzt im Korps von Arnim bei der 1. Armee (von Kluck) und verantwortlich für die Evakuierung der Feldlazarette südlich der Marne, schilderte später nüchtern: „Die Fürsorge für die ungezählten Verwundeten war ganz auf den erwarteten Sieg eingestellt, ein Fehlschlag der operativen Handlung mußte für die Verwundeten verhängnisvoll werden.“ [11, S. 214] Der bereits erwähnte Wilhelm Klemm erlebte das Fiasko direkt an der Front. Er arbeitete in einem Feldlazarett mit 200 Verwundeten, die in einer Kirche unterbracht waren.
„Abends waren wir wieder in Maisons. Ich vernähte gerade ein Gesicht als es plötzlich hieß, alles eiligst zurück … Die Bagage und Munitionskolonnen rückten sofort ab, wir mussten aber doch zuerst die Verwundeten mitnehmen! Auf jeden Wagen, oben auf die Planen. Zwischen Kisten und Kasten luden wir sie ein. … Die Verwundeten merkten dies natürlich und krochen alle an die Straße. Man sah Leute mit zerschossnen (sic) Hüften und Oberschenkeln sich an Grasbüscheln vorwärts ziehen. Als die Kirche geleert war, habe ich noch den letzten nach dem Ableuchten auf dem Buckel herausgeschleppt, fuhr das Lazarett ab, als Schluss der Kolonnen. … Das Verwundetenelend ist entsetzlich.“ [1, S. 33-41]
Verwundungsarten und ihre Behandlung
Die höchste Anzahl an blutigen Verlusten trat tatsächlich bereits im ersten Kriegsjahr auf, lange vor den berüchtigten Materialschlachten vor Verdun, an der Somme oder am Chemin des Dames. Dort boten ein ausgebautes Stellungssystem und eine organisierte Rettungskette den Soldaten einen vergleichsweise besseren Schutz vor Verletzungen als dies bei den Angriffsoder Rückzugsoperationen im Bewegungskrieg möglich war. Infanteriegeschosse verursachten im Stellungskrieg vornehmlich Verwundungen an Kopf und Hals, an den Oberarmen und im Rumpfbereich.
Während in den beiden ersten Kriegsjahren die zur Behandlung gekommenen Gewehrschussverletzungen noch zahlreicher als die durch Artilleriegeschosse gewesen waren, waren bereits zu diesem Zeitpunkt mehr Soldaten an Granatwunden gefallen. Ab 1917 resultierten mehr als 75 % aller Verwundungen aus Artilleriesprenggeschossen.
Allgemeine Behandlungsprinzipien
Die operative Tätigkeit vornehmlich in den Feldlazaretten erwies sich qualitativ und quantitativ als viel umfangreicher als zu Beginn des Krieges erwartet. Ursprünglich hatte man sich im Wesentlichen auf Verband und Ruhigstellung der verwundeten Glieder eingestellt. Gelegentlich sollten Noteingriffe wie Unterbindungen großer Gefäße oder Tracheotomien vorgenommen werden. Aber schon die ersten Gefechte führten zu einer Vielzahl „schwerster Gewebszertrümmerungen und –Zersetzungen. … Solche Wirkungen waren bekannt durch die Schießversuche von Schjerning und Bruns, aber die Zerreißungen am Lebenden waren noch viel fürchterlicher und durch die eingetretene Infektion weit verhängnisvoller.“ [12, S. 31]
Zur großen Herausforderung für die Feldchirurgie entwickelte sich die nicht vorhergesehene Verbindung aus komplizierten Schussfrakturen und infizierten Problemwunden. Der an der Front tätige Leipziger Ordinarius für Chirurgie und Generalarzt à la suite Erwin Payr (1871 - 1946), schätzte den Prozentsatz infizierter Schrapnellverletzungen auf 60 - 70 %, bei Granatverletzungen auf 90 - 95 %. [13, S. 529]
Sogar Verwundungen mit Knochenbeteiligung durch Infanteriegeschosse waren nach Beobachtungen von Georg Perthes (1869 - 1927), ordentlicher Professor für Chirurgie in Tübingen und beratender Chirurg des XIII. (K.W.) Armeekorps, zu 60 – 70 % infiziert, was den Verschmutzungen durch kontaminierte Bodenbestandteile, Holzsplitter, Uniformstücke oder Lederfetzen in Kombination mit unzureichender Erstbehandlung und langen Transportzeiten geschuldet war.
Das resultierende Operieren „unter Eiterströmen und Jauchung“ [14, XVIII] war – geprägt durch lange Friedenszeit mit ihren modernen aseptisch arbeitenden Kliniken – schon 1914 nicht mehr Allgemeingut des operativen Fachgebietes.
Schnell wurde deshalb festgestellt, dass die Wundausschneidung nach Friedrich mit ihrer Primärnaht von Schussverletzungen, innerhalb von 6 Stunden vorgenommen, für die Bedingungen des Krieges nicht geeignet war. Vielmehr entwickelte sich schon für äußerlich kleine Schussverletzungen durch Infanteriegeschosse genauso wie für ausgedehntere Weichteilwunden durch Granatsplitter die primäre operative Wundversorgung zum Mittel der Wahl. Der Bonner Ordinarius für Chirurgie, Generalarzt Prof. Dr. Carl Garrè (1857 - 1928), empfahl schon 1915:
„Jede Granatwunde sollte deshalb im Feldlazarett sobald wie angängig in allen ihren Winkeln freigelegt, alle Taschen und Verstecke durch weitere Einschnitte zugängig gemacht, Hämatome gespalten, in der Ernährung gestörte Gewebe (Muskel-, Faszienfetzen, Knochensplitter, Hirnteile u. a.) beseitigt bzw. weggeschnitten werden. Die Wunde ist tüchtig auszuwischen (trocken oder mit einem Antiseptikum), sodann durch sorgfältige lockere Tamponade oder Drainage für Abfluß des Wundsekrets zu sorgen.“ [13, S. 411]
Um das Infektionsgeschehen in den Wunden zu reduzieren, postulierte man zudem den schnellstmöglichen Abtransport des Verwundeten und seine rasche chirurgische Versorgung möglichst innerhalb von 12 Stunden.
Extremitätenverletzungen
Zwischen 60 und 70 % aller Verwundungen betrafen die Gliedmaßen. Deren Charakter hatte sich durch die häufigen Splitter von Artilleriegeschossen mit ihren ausgedehnten Gewebs- und Knochenzerstörungen deutlich gewandelt. Traumatische Amputationsverletzungen mit Verblutung, Tod im Schock oder durch Fettembolie resultierten.
Wie bei vielen Kriegsverletzungen erwies sich auch bei Verwundungen der Extremitäten die erste Versorgung vor Ort als oft entscheidend für die weitere Prognose. Deshalb waren Empfehlungen zur optimalen schonenden Erstversorgung von Extremitätenverletzungen am Ort der Verwundung, zum Transport und zur ersten ärztlichen Behandlung bis zum Erreichen der operativen Einrichtung Legion. Es galt, durch wirksame Abbindung oder Druckverband die sofortige Verblutung zu verhindern, ohne dabei weitere Gewebsschädigungen zu provozieren, die Wunde durch aseptischen Verband abzudecken und durch strikte Schienung eine einigermaßen stabile Verbringung nach rückwärts zu ermöglichen.
Gerungen wurde um die optimale Versorgung der ca. 20 % Schussfrakturen mit ihrer hohen Letalität und der 7 % Gelenkschüsse. Die Chirurgen behandelten hier mit Weichteilausschneidungen, Knochensplitterentfernungen, Anlegen von gefensterten Transportgipsen bis zur Extensions-Behandlung in den rückwärtigen Lazaretten. Soweit möglich, wurde auf die Amputation von Gliedmaßen verzichtet. Zudem kam es zu ersten Ansätzen standardisierten chirurgischen Vorgehens in Sonderlazaretten, wie z. B. von Lorenz Böhler (1885 - 1973) mit der Systematisierung von Knochenbruchverletzungen und deren Behandlungsmethoden durchgeführt.
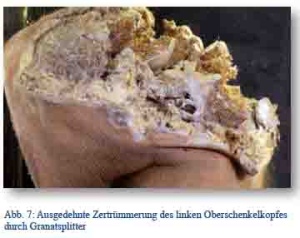
Von den Gliedmaßenverletzungen waren solche des Oberschenkels die wichtigsten. Große Knochensplitterungen zogen umfangreiche Muskelzerstörungen nach sich. Alle Bruchformen bis hin zu schwersten Zertrümmerungsbrüchen traten auf. Während die primäre Amputation von Oberschenkelschussbrüchen, bei denen das Periost die Splitter noch zusammenhielt, im Laufe des Krieges immer zurückhaltender vorgenommen wurde, kamen die großen Splitterfrakturen mit oft mehr als handgroßem Ein- und Ausschuss wegen der zwangsläufig folgenden Infektion nahezu komplett zur Amputation.
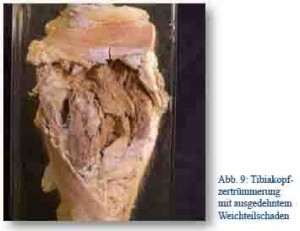
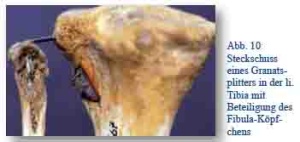
Die Schussverletzungen des Kniegelenks waren im Ersten Weltkrieg zahlenmäßig die häufigste Verletzung mit Gelenkbeteiligung und stellten durch die schwierigen anatomischen Verhältnisse die Chirurgen vor besondere Herausforderungen. In früheren Kriegen prognostisch äußerst ungünstig, konnten moderne kriegschirurgische Verfahren insbesondere bei einfachen Verletzungen durch Infanteriegeschosse die „traurigen Resultate erheblich verbessern“. [15, S. 775] Allerdings führte auch hier die gesteigerte Granatwaffenwirkung mit ihren dislozierenden Schussbrüchen, Splitterungen und Weichteil- wie Gefäßbeteiligungen nahezu zwangsläufig zur Infektion. Aktive Wundversorgungen, Spülungen, Drainagen und Ruhigstellungen bis hin zu langwierigen Nachbehandlungen waren die Regel.
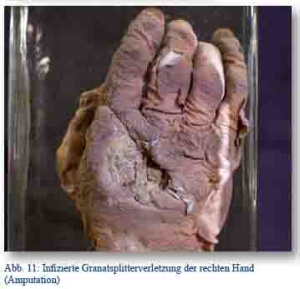
Insbesondere das empfindliche Weichteilkompartiment der Fossa poplitea mit ihren großen Leitungsbahnen des Unterschenkels war relativ leicht verletzbar. Dort eingedrungene Granatsplitter mit Verletzungen der Poplitealgefäße und gleichzeitigen intraartikulären Frakturen führten zu großflächigen Verblutungen und waren Indikation zur primären Amputation. Bei den Verletzungen der Hand wurden wesentlich häufiger linksseitige Verwundungen beobachtet und diese mit gefechtstypischen Bewegungsmustern erklärt. Bei den Handverletzungen spielten variationsreiche Knochenbrüche vornehmlich der Mittelhand eine wichtige Rolle. Waren mehrere Metacarpale betroffen, handelte es sich meistens um schwerere Zertrümmerungen, die nach Operation und gelungener Ausheilung zu ausgedehnten Funktionsstörungen führten. Stellten sich zu solchen Schussbrüchen infolge von Infektionen Weichteilveränderungen mit Sehnen- Knochenverwachsungen ein, entschieden sich die Chirurgen zumeist für die Amputation der Hand.
Bauchschüsse
Überraschend für die Kriegschirurgie war tatsächlich die vergleichsweise geringe Anzahl von Hirn-, Brust und Bauchschüssen, auch wenn diese eine deutlich höhere Letalität aufwiesen. An Bauch- und Beckenverletzungen berechneten die Sanitätsdienste nur ca. 4 % aller Verwundungen, deutlich weniger als der Anteil von 6,2 % an Thorakalverletzungen. Während zu Beginn des Krieges wie auch auf Seiten der Franzosen und Engländer der Lehrmeinung v. Bergmanns entsprechend ein konservatives Vorgehen vorgesehen war, wurde die Notwendigkeit einer raschen Laparotomie in solchen Fällen rasch erkannt.
In deutschen Feldlazaretten und sogar auf Hauptverbandplätzen laparotomierten die Chirurgen seit Ende des 1. Kriegsjahres regelmäßig, was auch durch die besonderen infrastrukturellen Verhältnisse des Stellungskrieges begünstigt wurde. So waren in Sanitätskompanien und Feldlazaretten spezielle Laparotomiestationen eingerichtet worden. Es galt, den Bauchverletzten möglichst schnell einer Operation zuzuführen. „Je früher man Bauchschüsse operieren kann, umso erfolgreicher ist man.“ [6, S. 443] Auch die sog. 12-Stunden-Regel, nach der eine Operation innerhalb dieses Zeitraums bei hoher Wahrscheinlichkeit eine Peritonitis vermeiden konnte, wurde von erfahrenen Kriegschirurgen pragmatisch gesehen. „Doch sollte man sich nicht zu ängstlich an die Zeit binden, sondern in jedem Fall genau das Für und Wider abwägen.“ [6, S. 443] Viktor Schmieden (1874 - 1945), Hallenser Professor und beratender Chirurg des IV. Armeekorps, formulierte später selbstkritisch:
„Wir alle sind in diesen Krieg mit besonders hochgespannten Erwartungen über den Verlauf der Bauchschüsse gezogen; sollte es sich wirklich bewahrheiten, dass etwa die Hälfte aller die Bauchhöhle durchsetzenden Schußverletzungen bei abwartendem Verhalten zur Heilung kommt? Sollte die von den Chirurgen früherer Kriege fast einstimmig gepriesene konservative Behandlung wirklich so schwere Zerstörungen genesen lassen, die wir in Friedenszeiten als absolute Indikation zum Bauchschnitt anzusehen gewohnt sind? Nun, wir sind durch die eigenen Erlebnisse auf schwerste enttäuscht worden. … Wir verstehen absolut nicht, wie frühere Beobachter ein so günstiges Bild des Bauchschusses gewinnen konnten, wie z. B. ein so erfolgreicher Kriegschirurg wie Goldammer den konservativen Weg als den absolut richtigen bezeichnen konnte, weil er im griechisch- türkischen Krieg von 30 Bauchverletzungen 27 ohne Eingriff heilen konnte.“ [15, S. 511-512]
Trotzdem war die Letalität nach Operation von Bauchverletzungen im 1. Weltkrieg immer noch sehr hoch. Auch nach englischen, französischen und österreichischen Berichten lag sie zwischen 50 und 60 % [16, S. 9].
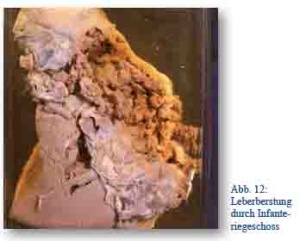
Dabei spielten solitäre Organverletzungen wie solche der Leber in den Lazaretten nur eine eher geringe Rolle. Die meisten Verwundeten erreichten kaum die Behandlungseinrichtungen. Bei Nahschüssen wie auch bei Granatsplittern kam es durch die straffe Verkapselung des Organs häufig zu schweren, nicht mit dem Leben vereinbaren Berstungen. Hingegen bestimmten bei glatten Lebersteck- oder durchschüssen die Blutung und die Infektion des Schusskanals die weitere Prognose.
Brustschüsse
Im Verhältnis zur Gesamtzahl der Verletzungen war die Häufigkeit der Brustschüsse im Ersten Weltkrieg sehr hoch. Ferdinand Sauerbruch (1875 - 1951), während des Krieges noch Professor für Chirurgie in Zürich und beratender Chirurg des XV. Armeekorps, untersuchte die Toten eines Schlachtfeldes in den Vogesen nach ihren Verletzungen. Bei 300 Gefallenen fand er immerhin 112 Thorax-Schussverletzungen. Der Verlauf der Brustschüsse verlief sehr unterschiedlich. Waren sie einmal operativ ausreichend versorgt, kam es seltener zu Spätkomplikationen und Todesfällen in den rückwärtigen Einrichtungen. Trotzdem muss von einer exorbitant hohen Mortalität von bis zu 50 % ausgegangen werden, da Schwerverletzte kaum die ersten chirurgischen Einrichtungen erreichten [17, S. 696]. Bei allen Verletzungen des Thorax lag das Augenmerk auf Blutung und Infektion.
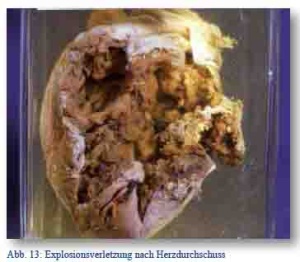
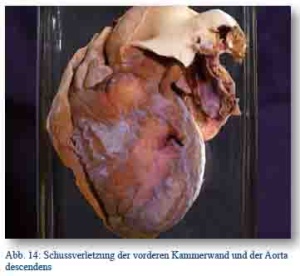
Verletzungen des Herzens und der großen Gefäße führten zumeist noch auf dem Schlachtfeld zum Tode. Insbesondere bei perforierenden Herzschüssen wurden Fälle von Kombinationen einfacher Durchschusswirkungen mit gleichzeitiger hydrodynamischer Explosionszerreißung beschrieben, bei denen sämtliche „4 Herzabschnitte, die sich offenbar in der Diastole befanden, explosionsartig breit eröffnet und dabei Stücke aus der Vorderwand und dem Septum herausgerissen...“ [18, S. 465] wurden.
Äußerst interessante Befunde bei Herzverletzungen erhob der Münchner Pathologe Prof. Max Borst (1869 - 1946). Er berichtete über embolische Verschleppungen von Projektilen, die in das Herz eingedrungen waren, bis in die Lungenvenen oder sogar in den großen Kreislauf bis zur Arteria iliaca [17, S. 699-701].
Kopfverletzungen
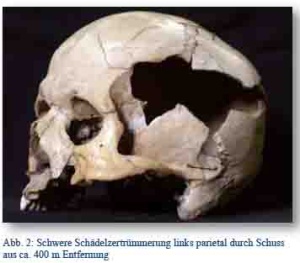
Etwa 15 % aller Verwundungen betrafen den Kopf, 50 % der Gefallenen erlagen solchen Verletzungen. Dies unterstreicht die eminente Bedeutung der kranio-zerebralen Schussverletzungen. Die Kriegschirurgen beschäftigten sich insbesondere mit der hydrodynamischen Sprengwirkung und Mechanik der Geschosswirkung auf Schädel und Gehirn, der diesen zu Grunde liegenden physikalischen Eigenschaften der Gewebe, der Klassifikation der Schüsse und daraus resultierenden therapeutischen Verfahren. Auch wenn an der Front viele Knochenverletzungen mit Hirnverletzungen beobachtet wurden, erschienen tatsächlich nur relativ wenige der gefürchteten Hirnschüsse in den Behandlungseinrichtungen. Penetrierende Wunden, Ventrikelperforationen, kranio- zerebrale Perforationen und solche mit massiver Schädelfraktur endeten infolge der Schwere der Verletzung zumeist noch am Ort der Verwundung tödlich. Ansonsten beobachtete man bei den Schädelverletzungen alle Übergänge von Splitterungen, Infraktionen, Sprüngen, isolierten Fissuren, Impressionen bis hin zu groben Sprengungsfrakturen. Bei der Erstversorgung der Schädelverletzten galt es, einen aseptischen Verband anzulegen und die rasche Verbringung in ein Feldlazarett zur definitiven Versorgung zu organisieren. Dabei wurde beobachtet, dass der unbehandelte Hirnverletzte den Transport besser vertrug als der operierte. In der Folge verblieben die Patienten zumeist längere Zeit in der operativen Einrichtung. Besondere Zentren zur Behandlung von Schädel-Hirnverletzungen bildeten sich im Laufe des Krieges bei allen Parteien heraus.
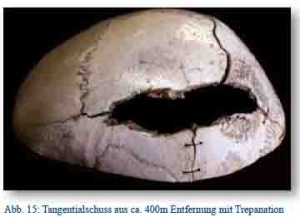
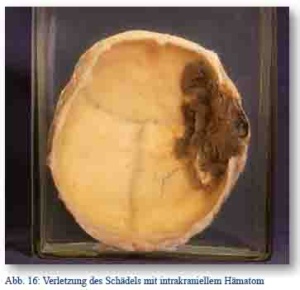
Nach dem Verhältnis der Schussbahn zum Schädel unterschied man zwischen Weichteil- und Knochenschüssen, von denen die Tangentialschüsse mit Rinne oder Furchung häufig überlebt wurden und im Lazarett „das Hauptkontingent für die ärztliche Behandlung“ [6, S. 355] darstellten. Die Behandlung erfolgte hier durch rasche operative Revision mit Trepanation, Entfernung von Knochensplittern und Geschossteilen sowie Infektionsvorbeugung. Kompressionsfrakturen mit epiduralen, subduralen oder intrazerebralen Blutungen erforderten ebenso die sofortige Operation.
Die Zahl und Schwere der Schädel-Hirnverletzungen sank auf deutscher Seite erst nach der ab 1916 eingeführten Verwendung des Stahlhelms in erheblichem Maße. Vor allem reduzierten sich die Schädelverletzungen ohne Beteiligung des Gehirns ebenso wie die Oberkieferverletzungen. Gleichzeitig stieg jedoch die Anzahl der Unterkieferverletzungen, die zur Behandlung kamen. Die Ursache lag vor allem in der häufigen Verwendung von Explosivgeschossen, die mit großer Brisanz und hoher Geschwindigkeit ihrer Bruchstücke eine zerstörende Wirkung bei Kriegsverletzungen im Gesicht hervorriefen. Die Schutzwirkung des Stahlhelms betraf vornehmlich Gehirn und obere Kopfhälfte, so dass Unterkieferverwundungen zumeist solitär auftraten und überlebt wurden, während sie vor Einführung des Helms mit anderen Kopfverletzungen vergesellschaftet und meist tödlich gewesen waren.
Tatsächlich erweckten die Verletzungen des Gesichts und des Unterkiefers in der Öffentlichkeit und bei Sanitätsoffizieren ein erhöhtes Interesse und besondere Teilnahme bis hin zu Mitleid. Die Verwundeten litten an schwerster Entstellung, folgender psychischer Traumatisierung und waren oft nicht fähig, sich selbst zu ernähren. Die chirurgische Erstversorgung von Kieferverletzungen an der Front sollte möglichst konservativ gehalten werden, interdisziplinär ausgerichtete spezielle zahnmedizinische Behandlungsverfahren waren im Nachgang erforderlich und begründeten die Spezialdisziplin der Mund-Kiefer-Gesichtschirurgie [19].
Schlussbetrachtung
Über Ursachen, Ausprägung, operativ-taktische Verfahren bis hin zu individueller Kriegserfahrung und Kriegswahrnehmung von Zeitzeugen ist im Rahmen des Gedenkens an den Beginn des Ersten Weltkrieges eine Vielzahl von Publikationen erschienen. In ihnen finden sich zahlreiche Hinweise auf die Lebensverhältnisse der Soldaten auf den Schlachtfeldern, ihre sanitätsdienstliche Versorgung und auch auf das resultierende Leiden von Hunderttausenden. Dabei sind persönliche Erinnerungen wie Briefe oder Tagebucheintragungen auch heute noch bewegend zu reflektieren, ebenso wie mittlerweile auch zahlreiche fotografische Zeugnisse aus den Archiven, die das Gewaltgeschehen und seine Auswirkungen auf Mensch und Umwelt dokumentieren.
Tod und Verwundung waren aber nicht nur ständiger Begleiter des Soldaten an der Front, sondern standen auch im Mittelpunkt genauer wissenschaftlicher Untersuchungen der beteiligten Sanitätsdienste. Neben einer Vereinheitlichung chirurgischer Verfahren auf der Basis der Kriegserfahrungen wurden auf Anregung des beratenden Armeepathologen beim Feldsanitätschef, dem Freiburger Professor Dr. Ludwig Aschoff (1866 - 1942), auch Feldprosekturen eingerichtet. Die in diesen anfangs auf Armeeebene institutionalisierten Einrichtungen arbeitenden Wissenschaftler nahmen Sektionen von Gefallenen unter Verwendung einheitlicher Kriterien vor und dokumentierten Art und Schwere der Kriegsverletzungen eindrucksvoll. Ebenso erstellten sie zahlreiche Präparate für kriegspathologische Sammlungen zu Forschungs- und Studienzwecken [20]. Die größte derartige Sammlung mit über 7 000 Präparaten und Zehntausenden Sektionsprotokollen und Krankengeschichten wurde an der Kaisers-Wilhelms-Akademie in Berlin eingerichtet. Ihr Verbleib ist seit 1945 ungeklärt. Die Wehrpathologische Sammlung des Sanitätsdienstes der Bundeswehr basiert auf der Kollektion des Münchner Pathologen Professor Dr. Max Borst, der in der bayerischen Armee die erste Feldprosektur einrichtete.
An Hand der von Borst erstellten und bis heute konservierten pathologischen Präparate können die verschiedenen Formen der im Ersten Weltkrieg aufgetretenen Verletzungen eindrucksvoll studiert werden. Sie sind darüber hinaus bis heute erschütternde Zeugnisse einer Zeit, in der das große Sterben, in der Tod und Leid eine ganze Generation von Europäern heimsuchte und die ihre Spuren bis in die heutige Zeit hinterlassen hat.
Bildquellen:
Soweit nicht in der Bildunterschrift anders vermerkt, stammen die Bilder von Exponaten der Wehpathologischen Lehrsammlung der Bundeswehr.
Fotograf: Abb. 1 Thomas Wilke, München
Datum: 13.02.2015
Wehrmedizinische Monatsschrift 2014/12