EIN BEMERKENSWERTER FALL VON PERIPHERER LYMPHADENOPATHIE
A remarkable case of peripheral lymphadenopathy
Aus dem Institut für Mikrobiologie der Bundeswehr in München¹ (Leiter: Oberstarzt Prof. Dr. L. Zöller) und dem Institut für Tropenmedizin und Internationale Gesundheit² (Direktorin: Prof. Dr. G. Harms) der Charité Universitätsmedizin Berlin (Dekanin: Prof. Dr. Annette Grüters-Kieslich)
Bryan R. Thoma¹, Florian Steiner², Sebastian Dieckmann², Patrick Vollmar¹, Isabel Barreto Miranda² und Sabine Schmoldt¹
WMM, 58. Jahrgang (Ausgabe 2/2014; S. 49-50)
Zusammenfassung
Falldarstellung: Ein 46-jähriger männlicher Patient vietnamesischer Herkunft stellte sich mit andauerndem Fieber und axillärer und cervicaler Lymphadenopathie im Institut für Tropenmedizin Berlin vor. Der Patient war in den vergangenen Jahren regelmäßig in Vietnam auf Geschäftsreisen gewesen.
Nachdem über mehrere Monate keine Ursache für die Lymphknotenvergrößerungen gefunden werden konnte, wurde schließlich eine Melioidose (Erreger: Burkholderia pseudomallei) diagnostiziert und erfolgreich therapiert. Durch die initial fälschliche mikrobiologische Erregeridentifikation als Burkholderia thailandensis gelang die korrekte Diagnosestellung erst mit Verzögerung:
Summary
Case report: A 46-year-old male patient of Vietnamese origin reported to the outpatient department of the Institute of Tropical Medicine in Berlin with an onset of fever and axillary and cervical lymphadenopathy. Prior to his admission he had been on business trips to Vietnam on a regular base over years. It took several months until melioidosis (agent: Burkholderia pseudomallei) eventually was recognized as the cause of the patient’s lymphadenopathy and treated successfully. The diagnosis was delayed because the culture isolate was first erroneously identified as Burkholderia thailandensis.
Die Falldarstellung
Im März 2013 stellte sich ein 46-jähriger männlicher Patient vietnamesischer Herkunft -mit Hauptwohnsitz seit über 10 Jahren in Deutschland- im Institut für Tropenmedizin Berlin vor. Er berichtete über Fieber mit Temperaturen über 39°C und gab allgemeines Unwohlsein während einer Geschäftsreise nach Vietnam an. Zurück in Deutschland kam es zusätzlich zu einer mäßig schmerzhaften Schwellung der axillären und cervicalen Lymphknoten bis 1x1,6 cm Durchmesser. Es konnte zunächst keine Diagnose gestellt werden. Ohne weitere therapeutische Maßnahmen war die Symptomatik leicht rückläufig und der Patient entfieberte. Mitte Mai erfolgte bei fortbestehender Lymphadenopathie und nur mäßig gebessertem Allgemeinzustand eine Feinnadel-Punktion eines Lymphknotens, ohne dass im gewonnenen putriden Material ein Erreger nachgewiesen werden konnte. Die Symptomatik war zunächst weiter rückläufig, so dass erst Mitte Juni bei wieder leicht zunehmender Lymphknotengröße ohne Allgemeinsymptome eine erneute Vorstellung im Tropeninstitut erfolgte. Trotz Krankenhauseinweisung zur Lymphknotenexstirpation vergingen durch geschäftliche Reisetätigkeiten des im Allgemeinbefinden nicht beeinträchtigten Patienten noch einmal 3 Wochen, bis schließlich Anfang Juli, 4 Monate nach der Erstsymptomatik, ein gramnegatives Stäbchenbakterium aus dem Lymphknotenmaterial kulturell isoliert werden konnte. Die Speziesdifferenzierung mittels MALDI TOF Massenspektrometrie [Matrix-unterstützte Laser-Desorption/Ionisation (MALDI) und Massenspektrometrie mit Flugzeitanalysator (engl. time of flight, TOF)] identifizierte den Keim als Burkholderia (B.) thailandensis. Daraufhin wurde eine antimikrobielle Chemotherapie mit Trimethoprim/Sulfamethoxazol begonnen. Da B. thailandensis nur vereinzelt im Zusammenhang mit einem klinischen Krankheitsbild beschrieben ist [3], wurde der Keim zusätzlich an das InstMikroBioBw zur Bestätigung der Diagnose und ggf. weiteren Differenzierung geschickt. Mittels molekularbiologischer Untersuchungen wurde hier der Keim als B. pseudomallei identifiziert und damit die korrekte Diagnose einer Melioidose, gelegentlich in der Literatur auch Vietnamese Timebomb genannt, gestellt. Mit einer geeigneten Datenbank, welche Referenzspektren für B. pseudomallei enthielt, wurde das Isolat auch im MALDI TOF Massenspektrometer als B. pseudomallei erkannt. Unter einer gezielten stationären Antibiotikatherapie mit Meropenem i. v. über zwei Wochen und anschließender oraler Gabe von Trimethoprim-Sulfamethoxazol kam es zu einem vollständigen Rückgang der Symptomatik.
Diskussion
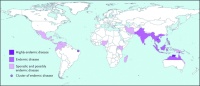
Die Melioidose wird durch das gramnegative Stäbchenbakterium B. pseudomallei hervorgerufen und ist vor allem in Südostasien und Nordaustralien im Boden und Oberflächenwasser verbreitet (Abb. 1). Bedingt durch v. a. Tourismus treten in Deutschland immer wieder sporadische Fälle auf. Nach Naturkatastrophen, wie etwa dem Tsunami in Südostasien im Dezember 2004, steigt typischerweise die Zahl der gemeldeten Fälle von Melioidose. Aufgrund der Seltenheit wird die Erkrankung differentialdiagnostisch häufig nicht in Betracht gezogen.
Das klinische Bild der Melioidose ist sehr vielfältig und reicht von lokalen Hautmanifestationen und Pneumonie über abszedierende Prozesse bis hin zur fulminanten Sepsis mit hoher Letalität. Chronische Verlaufsformen sind möglich. Typische Risikofaktoren sind Diabetes mellitus und Alkoholmissbrauch [1]. Die Melioidose ist schwierig zu behandeln: B. pseudomallei besitzt eine intrinsische Resistenz gegenüber Antibiotika wie Penicillin, 1. und 2. Generations-Cephalosporinen, Aminoglykosiden und häufig auch Fluorochinolonen und Makrolidantibiotika. Die Behandlung eines Erwachsenen besteht aus einer mindestens zweiwöchigen intravenösen Initialtherapie mit Ceftazidim oder einem Carbapenem, gefolgt von einer oralen Erhaltungstherapie mit Trimethoprim-Sulfamethoxazol [2]. Trotz adäquater Therapie kann es zu Krankheitsrückfällen kommen. In Routinelaboratorien wird der Keim leicht fehldiagnostiziert. Neue Untersuchungsmethoden wie etwa die MALDI-TOF Massenspektrometrie müssen mit einer entsprechenden Datenbank ausgestattet sein, um zur richtigen Diagnose zu gelangen. Den Routinedatenbanken fehlen häufig die nötigen Referenzspektren zur korrekten Identifizierung. Der molekularbiologische Nachweis entspricht dem neuesten Stand der Technik. B. pseudomallei ist in die Risikogruppe 3 eingestuft und die Diagnostik unterliegt daher Einrichtungen mit einem Laboratorium der Sicherheitsstufe 3, welche bei entsprechendem Verdacht kontaktiert werden sollten.
Literatur
- Wiersinga WJ, Currie BJ, Peakock SJ: Melioidosis. N Engl J Med 2012; 367(11): 1035 - 1044.
- Wuthiekanun V, Peacock SJ: Management of melioidosis, Expert Rev Anti Inect Ther. 2006; 4(3):445 - 55.
- Glass MB, Gee JE, Steigerwalt AG, Cavuoti D, Barton T, Hardy RD, Godoy D, Spratt BG, Clark TA, Wilkins PP. Pneumonia and septicemia caused by Burkholderia thailandensis in the United States. J Clin Microbiol 2006, 44(12): 4601 - 4604.
Datum: 30.03.2014
Quelle: Wehrmedizinische Monatsschrift 2014/2