EMPATHISCHE FÜHRUNG IM ÄRZTLICHEN BEREICH – DER LEITENDE ARZT IM SPANNUNGSFELD EINES NEUEN ANSPRUCHS
Empathetic Leadership in the medical field – Attending physicians in an area of conflict of a new standard
Aus dem Health Care Management Institute an der EBS Business School in Oestrich Winkel und Wiesbaden (Direktor: Prof. Dr. R. Tunder)
Ralph Tunder
WMM; 57. Jahrgang (Ausgabe 4/2013: S. 90 - 96)
Zusammenfassung
Leitende Ärzte stehen vor großen Herausforderungen in der Führung ihrer Mitarbeiter. Auf der einen Seite haben sie sich um das Wohl des Patienten zu kümmern und dürfen dabei auf der anderen Seite sowohl die Bedürfnisse ihrer Mitarbeiter als auch die wirtschaftlichen Ansprüche der Krankenhausleitung nicht aus den Augen verlieren.
Der vorliegende Beitrag erläutert das Konzept der empathischen Führung im Kontext verschiedener Führungsansätze. Er befasst sich mit der Fragestellung, wie ein Führungsstil zu etablieren ist, der Mitarbeiter positiv motiviert und für die anstehenden Herausforderungen begeistert. Der Beitrag geht auf die Grundlagen von Führungskonzepten ein und stellt die empathische Führung als einen neuen Ansatz vor. In diesem Zusammenhang werden die Möglichkeiten und Grenzen der empathischen Führung diskutiert. Der Beitrag zeigt dabei auf, dass leitende Ärzte mit einem empathischen Führungsstil den modernen Grundsätzen des gesellschaftlichen Miteinanders gerecht werden.
Schlagworte: empathische Führung, Führungsstile, situative Führung, transformationale Führung.
Summary
The attending physicians face major challenges in the guidance of their employees. On the one hand they have to look after the welfare of the patient and on the other hand they must not lose sight of the needs of their employees as well as the economic claims of the hospital management. This paper explains the concept of empathetic leadership in the context of different leadership approaches. It deals with the question of how to establish a leadership style, which positively motivates employees and makes them enthusiastic about upcoming challenges. The article discusses the basics of leadership concepts and presents the empathetic leadership as a new approach. In this context, the possibilities and limitations of empathetic leadership are discussed. The article shows in the process that attending physicians with an empathetic leadership style measure up to the modern principles of social inaction.
Keywords: empathetic leadership, leadership styles, situational leadership, transformational leadership.
Hintergrund
Die Anforderungen in der Führung seiner Mitarbeiter stellen den leitenden Arzt vor einen Paradigmenwechsel. Während früher die Führungsperson unterstützt durch eine strenge pyramidenförmige Hierarchie eher einen paternalistischen Führungsstil pflegte, wird jetzt von ihm ein interaktiver und integrativer Umgang mit den Mitarbeitern gefordert. Seine medizinisch-fachliche Kompetenz (technical skills) wird als Selbstverständlichkeit vorausgesetzt. Zusätzlich hat er eine Vielzahl von Managementaufgaben (management skills) und Führungsqualitäten (leadership skills) zu erfüllen. Auf den leitenden Arzt kommen somit besondere Herausforderungen zu. Er hat sich nicht nur um das Wohl des Patienten zu kümmern, sondern dabei auch die Interessen seiner Mitarbeiter und die der Klinikleitung zu berücksichtigen. Die Management- und Führungsaufgaben des leitenden Arztes liegen somit auch in der Integration dieser drei Partikularinteressen und in der Moderation bei eventuellen Interessenkonflikten. Letztere entstehen insbesondere aus dem Spannungsfeld zwischen den wirtschaftlichen Vorgaben der Krankenhausleitung (steigende Fallzahlen, reduzierte Liegedauer, niedriger Ressourcenverbrauch) sowie den darüber hinausgehenden qualitativen Ansprüchen (hohe Qualität in der Patientenversorgung, stetige fachliche Weiterqualifizierung) einerseits und den Bedürfnissen der Mitarbeiter (kollegialer Umgang, fördernde oder unterstützende Maßnahmen, geregelte Arbeitszeiten) andererseits.
Der Umgang mit diesem Spannungsfeld erfordert vom leitenden Arzt eine multifunktionale Führungskompetenz. Nach Pfaff et al. sollte demnach die ärztliche Führungsperson folgende Funktionen erfüllen [1]:
- Zielerreichungsfunktion: konkrete Problemanalyse und Generierung der richtigen strategischen und operativen Ziele der Abteilung oder Klinik (unternehmerisches Denken und ökonomisches Verständnis),
- Kooperations- und Koordinationsfunktion: aktive Zusammenarbeit mit allen Mitgliedern der Klinik und allen für die Erreichung der Ziele beteiligten Stellen (interdisziplinäre Kooperationsbereitschaft),
- Integrationsfunktion: Sicherung des Zusammenhalts innerhalb der Klinik sowie Vernetzung der Abteilung nach außen (soziale Kompetenz) und
- Erhaltungsfunktion: Konservierung der produktiven Arbeitskultur und Teamstrukturen über mehrere Mitarbeitergenerationen hinweg.
Ausgewählte Führungsstile
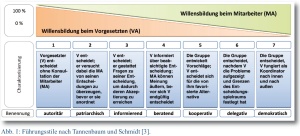
Zur Erlangung dieser multifunktionalen Kompetenz gibt es kein Patentrezept. Ebenso kann es keinen universalen Führungsstil geben, der zur Lösung sämtlicher Interessenkonflikte führt. Insofern stößt auch die gängige, auf Tannenbaum und Schmidt [2] zurückgehende, siebenstufige Typologie idealtypischer Führungsstile an ihre Grenzen, die nach dem Maßstab der Entscheidungspartizipation von einem Kontinuum zwischen autoritärem und demokratischem Führungsstil ausgeht (Abb. 1).
Situative Führung
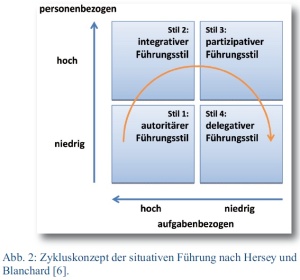
Führungsstile nach dem Maßstab der „Partizipation“ zu unterscheiden, wird dem Anspruch an die Führung von heute nur begrenzt gerecht. Führungssituationen werden mehrdimensional beeinflusst. So unterscheiden beispielsweise Hersey und Blanchard (6) zwischen einem mehr aufgabenbezogenen und einem mehr personenbezogenen Führungsstil, wobei Mitarbeiter je nach ihrem „Reifegrad“ von der Führungsperson gelenkt, geführt und aktiviert werden (Abb. 2).
In einem eher aufgabenbezogenen Führungsstil erteilt der leitende Arzt konkrete Anweisungen und formuliert klare Erwartungen und Vorgaben im Hinblick darauf, was bis wann wie erledigt werden muss. Bei einem eher personenbezogenen Führungsstil führt der leitende Arzt seine Mitarbeiter verstärkt über die persönliche Beziehung. Über Lob und Ermunterung versucht er, seine Mitarbeiter zu einem gewünschten Verhalten zu motivieren.
Der „Reifegrad“ des Mitarbeiters ist dabei nicht zwingend abhängig vom Alter, sondern wird bestimmt durch seine Fähigkeit, „Verantwortung zu übernehmen und sein eigenes Verhalten lenken und bestimmen zu können“ [4]. Unterschieden wird zwischen einem sachlichen und einem psychologischen Reifegrad. Während sich die sachliche Reife auf Bildungsgrad, fachliche Kenntnisse oder Berufserfahrung bezieht, steht die psychologische Reife für Verantwortungsbewusstsein, Leistungswille und Selbstsicherheit. Je nach Reife und Reifegrad ist ein anderer Führungsstil gefordert. Für einen Mitarbeiter mit einem insgesamt niedrigeren Reifegrad empfiehlt sich ein „lenkender Führungsstil“, der eher aufgabenorientiert auf klaren Anweisungen und Überwachung basiert. Ist der Mitarbeiter bereit, Verantwortung zu übernehmen, aber besitzt noch nicht die hierzu notwendige sachliche Reife, bedarf es eines „coachenden Führungsstils“, der sich durch Partizipation und eine stärkere persönliche Beziehung und Förderung der Entwicklung des Mitarbeiters auszeichnet. Verfügt der Mitarbeiter dagegen über eine hohe sachliche Reife, aber zeichnet sich nur begrenzt durch eine psychologische Reife aus, ist er zwar befähigt, Verantwortung zu übernehmen, aber nicht willens, dieses auch zu tun. Von dem leitenden Arzt wird dann mehr Beziehungs- und weniger Aufgabenorientierung verlangt. Sein Führungsstil ist in diesem Fall durch Lob, Wertschätzung und ermutigende Gespräche gekennzeichnet. Verfügt der Mitarbeiter über eine beidseitig generell hohe Reife, hat der leitende Arzt lediglich darauf zu achten, dass der Mitarbeiter durch anspruchsvolle Aufgaben ausgelastet und nicht unterfordert ist. Je nach Situation können sich die Zuordnung und damit auch der Reifegrad beim Mitarbeiter ändern. Vom leitenden Arzt wird daher verlangt, dass er sich situativ jeweils auf die Belange des Mitarbeiters unter Berücksichtigung der Besonderheiten des Umfeldes einstellt [5].
Transformationale Führung
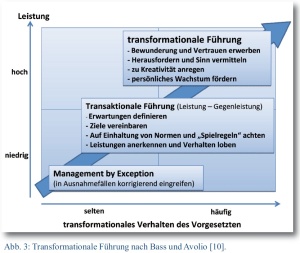
Ausgehend von der situativen Führung ist der transformationale Führungsstil dadurch geprägt, dass er auf die Veränderung des Verhaltens und Bewusstseins von Mitarbeitern abzielt (Transformation). Transformationale Führung basiert im Wesentlichen darauf, dass gegenseitige Anerkennung oder Wertschätzung zwischen der Führungsperson und dem Mitarbeiter vorliegt. Die Führungsperson versteht es, bei den Mitarbeitern Begeisterung und Zuversicht zu erzeugen, als Vorbild wahrgenommen zu werden und den Mitarbeitern ein Gefühl des Stolzes und der Wertschätzung zu vermitteln. Im Gegenzug bringt der Mitarbeiter der Führungsperson Vertrauen, Respekt, Loyalität und gegebenenfalls auch Bewunderung entgegen. Um diese gegenseitige Anerkennung zu erreichen, wird von der Führungsperson ein besonderes Maß an Führungskompetenz verlangt. Nach Bass und Avolio [7] zeichnet sich diese durch folgende Merkmale (Dimensionen transformationaler Führung) aus (Abb. 3):
- Fähigkeit zur „idealisierten Beeinflussung“ (idealized influence):
- Der leitende Arzt wird von den Mitarbeitern als Vorbild akzeptiert. Er genießt das volle Vertrauen seiner Mitarbeiter und wird hohen moralischen Ansprüchen gerecht.
- Fähigkeit zur „inspirierenden Motivation“ (inspirational motivation):
- Dem leitenden Arzt gelingt es, seine Mitarbeiter durch adäquate Ziele zu motivieren, den Sinn ihres Handelns zu vermitteln und dabei Zuversicht zu geben und für einen kollektiven Teamgeist zu sorgen.
- Fähigkeit zur „intellektuellen Stimulation“ (intellectual stimulation):
- Ein tansformationaler Führungsstil verlangt vom leitenden Arzt, dass er die kreativen und innovativen Fähigkeiten seiner Mitarbeiter anregen kann, so dass sie ermutigt werden, Probleme eigenständig zu lösen und Gewohnheiten kritisch zu hinterfragen.
- Fähigkeit zur „individuellen Berücksichtigung“ (individual consideration):
- Der leitende Arzt versteht es, dass die Mitarbeiter ihn nicht nur als Vorgesetzen, sondern auch als Mentor oder Coach wahrnehmen. Durch Zuhören und Empathie geht er sensibel auf die individuellen Bedürfnisse der Mitarbeiter ein, ohne allerdings seine Lenkungs- und Führungsabsichten aus den Augen zu verlieren.
Zahlreiche empirische Studien konnten den Nachweis erbringen, dass ein transformationaler Führungsstil signifikant zum Erfolg führt, wobei der Führungserfolg auf unterschiedliche Weise gemessen wurde: beispielsweise in Form von Umsatz, Rentabilität, Teameffektivität, Innovationsrate oder Mitarbeiterzufriedenheit [8]. Gleichwohl ist ein transformationaler Führungsstil nicht frei von Kritik, etwa in Hinblick auf die starke Fokussierung auf das persönliche Verhältnis zwischen der Führungsperson und dem Mitarbeiter und damit auch auf die Vernachlässigung aufgabenorientierter Fähigkeiten [9].
Empathische Führung
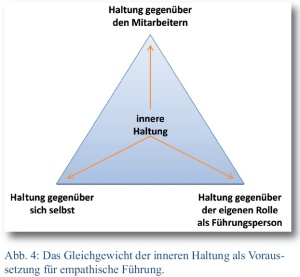
Über die situative und transformationale Führung folgt der Weg zur empathischen Führung, ohne dass diese gleich als Weiterentwicklung zu sehen ist. Vielmehr greift das Konzept der empathischen Führung die Ideen der situativen und transformationalen Führung auf und führt ihnen noch eine Ergänzung zu, indem sie auf die Bedeutung von Resonanz durch einfühlsames Verhalten hinweist. Demnach zeichnet sich ein empathischer Führungsstil dadurch aus, dass die inneren Zustandsveränderungen der Mitarbeiter von der Führungsperson erkannt oder „entschlüsselt“ werden, um sie dann in eine gewollte (positive) Richtung zu lenken [11]. Wesentliche Voraussetzung dafür ist, dass sich die Führungsperson über ihre eigenen Gefühle und Ansichten im Klaren ist. Diese sogenannte „innere Haltung“ lässt sich in drei Dimensionen unterteilen (Abb. 4): die Haltung gegenüber sich selbst, gegenüber den Mitarbeitern und schließlich gegenüber der eigenen Rolle als Führungsperson [12].
Die Haltung gegenüber sich selbst beschreibt die eigenen ursprünglichsten Werte und Motive. Für den leitenden Arzt gilt es herauszufinden, wofür er persönlich steht, was ihn als Menschen ausmacht und für welche Signale er in bestimmten Situationen empfangsbereit ist. Da diese Signale nicht nur positive, sondern auch negative Emotionen erzeugen, sind entsprechende Gefühlsausbrüche zu kontrollieren beziehungsweise ihre Wirkung auf die Mitarbeiter zu reflektieren. Ein leitender Arzt, der innerlich zerrissen ist, keine innere Zufriedenheit aufweist und selbst von seinen Gefühlen beherrscht wird, kann selbst nur schwer eine emotionale Stütze für seine Mitarbeiter sein. Sein situativer Führungsstil hätte dann eine „dis-transformationale“ Wirkung zur Folge.
Infolgedessen versteht sich auch die Relevanz der unmittelbaren Haltung gegenüber den Mitarbeitern sowie gegenüber der eigenen Rolle als Führungsperson. Der leitende Arzt sollte eine offene und werturteilsfreie Haltung gegenüber seinen Mitarbeitern einnehmen. Ist die innere Haltung dagegen befangen oder vorbelastet, kann der leitende Arzt noch so freundlich und höflich erscheinen, er wird stets mit seiner Authentizität zu kämpfen haben. Gerade dieses ist wiederum wichtig für seine Haltung gegenüber seiner Rolle als Führungsperson. Liegt hier eine Diskrepanz zwischen der Person und dem Verhalten als Führungskraft vor, wird der leitende Arzt nur aufgrund seiner faktischen hierarischen Stellung als Vorgesetzter von seinen Mitarbeitern akzeptiert, aber nicht als Führungsperson (hier im eigentlichen Wortsinne) respektiert.
Resonanz und Dissonanz sind demnach die Maßstäbe, an denen sich der Grad der empathischen Führung widerspiegelt. Sie geben Auskunft darüber, inwieweit die Führungsperson und die Führungsweise des leitenden Arztes bei den Mitarbeitern wahrgenommen werden. Erzeugt der leitende Arzt Dissonanz, sollte er zunächst einmal die eigene innere Haltung prüfen und dann die Situation und sein Verhalten aus Sicht der Mitarbeiter reflektieren. Ein empathischer Führungsstil ist daher auch stets eine Persönlichkeitsfrage. Die Führungsperson hat sich mit ihrer Führungsrolle zu identifizieren und sie zum Einklang zu sich selbst zu bringen (Eigenbild). Dieses Eigenbild ist dann abzugleichen mit der erzielten und beabsichtigten Wirkung gegenüber den Mitarbeitern (Fremdbild). Stimmen Eigen- und Fremdbild überein, liegt Resonanz vor: Die Führungsperson führt ihre Mitarbeiter formal und informal authentisch. Ist das Eigenbild nicht deckungsgleich mit dem Fremdbild, kommt es zur Dissonanz: Die Führungsperson zerreibt sich zwischen formaler Stellung und informaler Durchsetzungskraft.
Selbstwahrnehmung und Selbstverständnis sind daher von großer Bedeutung bei der empathischen Führung. Ist der leitende Arzt in seiner Haltung gefestigt, kann er über Empathie eine gewünschte Resonanz bei seinen Mitarbeiter erzeugen. Er kann sich in authentischer Art und Weise auf die Bedürfnisse und Emotionen der Mitarbeiter einstellen und sie in die gewünschte Richtung lenken. Es gilt also, sich selbst in Einklang zu bringen und diesen Zustand dann durch das nötige Einfühlungsvermögen auf die Mitarbeiter zu übertragen.
Möglichkeiten und Grenzen der empathischen Führung
Mittelbare Wirkungen
Es liegt auf der Hand, dass empathische Führung zu einer höheren Mitarbeiterzufriedenheit führt. Die emotionale, empathische Unterstützung durch den leitenden Arzt verhilft den Mitarbeitern dazu, die vielfältigen Belastungen des Klinikalltags zu bewältigen und eine qualitativ hochwertige Patientenversorgung auf Dauer sicherzustellen. Gerade die Perspektive des Patienten unterstützt die Forderung nach empathischer Führung auch gegenüber der Klinikleitung, da sich diese bei mehrdimensionalen Führungsstilen häufig vor einem grundsätzlichen Komplexitätszuwachs fürchtet.
In Bezug auf die Zufriedenheit und Qualitätseinschätzung des Patienten spielen neben fachlichen Aspekten auch psychologische Einflüsse eine große Rolle. Der Patient begibt sich mit einer konkreten, eventuell sehr hohen Erwartungshaltung in die Obhut der Klinik. Negative Emotionen über den Ist-Zustand und Ängste über die Zukunft wirken belastend auf den Patienten. Folglich hat der Patient eine erhöhte Sensibilität und emotionale Nähe zu seinem unmittelbaren Umfeld in der Klinik. Deswegen erwartet er auch vom Klinikpersonal, dass ihm ein größeres Maß an Einfühlungsvermögen entgegengebracht und Verständnis für seine gesundheitlichen Probleme und Ängste gezeigt wird. Aus Sicht des Patienten ist empathisches Verhalten keine hinreichende, sondern eine notwendige Bedingung für jede Klinik. Damit das Klinikpersonal die hohen Erwartungen des Patienten konsequent und authentisch erfüllen kann, hat es untereinander auch empathisches Verhalten zu erleben. Das gilt nicht nur zwischen den verschiedenen Hierarchieebenen (vertikale Empathie), sondern auch unter den Mitarbeitern auf gleicher Ebene (horizontale Empathie). Der wertschätzende und respektvolle Umgang der Klinikmitarbeiter untereinander kann vom Patienten als Signal dafür gewertet werden, wie auch mit ihm umgegangen wird. Führungskultur und Image einer Klinik hängen demnach eng miteinander zusammen [13]. Eine Klinik mit empathischer Führungskultur trägt zu einer Atmosphäre bei, die das Leitmotiv der Klinik aus Sicht des Patienten durchgängig verkörpert. Empathische Führung trägt nicht nur zur Zufriedenheit der Mitarbeiter bei und steigert die Qualität der Patientenversorgung, sondern wertet auch das Image der Klinik auf.
Das Konzept der empathischen Führung könnte gegebenenfalls seine Wirkung auch auf die veränderte Zusammensetzung der Ärzteschaft entfalten, wonach der Anteil der berufstätigen Ärztinnen zwischen 1991 und 2009 um 68 % gestiegen ist, sodass der Frauenanteil in der Ärzteschaft nunmehr rund 43% ausmacht sowie mittlerweile 63 % der Studenten der Humanmedizin weiblich sind [14]. In diesem Kontext gewinnt empathische Führung an Bedeutung, weil es geschlechtsspezifische Unterschiede in der Mitarbeiterführung gibt: Männer legen deutlich mehr Wert auf extrinsische Anreize (Geld, Macht, Status), während Frauen eher Spaß im Beruf, Freundschaften und ethische Werte für wichtig erachten [15]. Hinsichtlich des Unterschiedes zwischen Ärztinnen und Ärzten belegt zudem eine amerikanische Studie, dass Ärztinnen eine andere Form der Kommunikation verfolgen. Sie erkundigen sich deutlich mehr über Gefühle, äußern emotionale Bedenken und gelten als empathischer [16]. Bei Frauen haben die sogenannten weichen Faktoren eine größere Bedeutung, weswegen es auch nicht verwunderlich ist, dass besonders die Ärztinnen unter den psychosozialen Belastungen des Klinikalltags leiden. Im Vergleich zu ihren männlichen Kollegen scheinen sie auf eine stärkere soziale und emotionale Unterstützung am Arbeitsplatz angewiesen zu sein [17]. Unter diesen Aspekten könnte das Konzept der empathischen Führung eine Antwort auf die veränderte Zusammensetzung der Ärzteschaft sein.
Hindernisse in der Umsetzung
Das Konzept der empathischen Führung stellt besondere Herausforderungen an die Klinik, wobei zwischen systemimmanenten, führungspersonen- und mitarbeiterspezifischen Herausforderungen zu unterscheiden ist. Während die systemimmanenten Faktoren die Strukturen und Eigenschaften der Klinik hinterfragen, geht es bei den führungspersonenspezifischen Faktoren um die persönliche Bereitschaft und Fähigkeit des leitenden Arztes, die emphatische Führung überhaupt anwenden zu wollen und zu können. Die mitarbeiterspezifischen Faktoren berücksichtigen, welchen Beitrag der Mitarbeiter für das Gelingen der empathischen Führung zu leisten hat.
In Hinblick auf die systemimmanenten Faktoren ist von Bedeutung, dass die kontinuierliche Selbstreflexion der eigenen inneren Haltung, die Berücksichtigung der Emotionen und Sichtweisen der Mitarbeiter und das Hinterfragen der Resonanz zeitaufwendig sind. In Kliniken herrscht insgesamt jedoch eine straffe Zeittaktung und es kommt häufig zu Situationen, in denen Sekunden über das Schicksal des Patienten entscheiden. Ärzte stehen somit häufig unter extremem Zeit- und Handlungsdruck. In solchen Situationen erscheint es nicht opportun, dass der leitende Arzt jedem Mitarbeiter das notwendige Maß an Empathie entgegenbringt und auf seine situativen Bedürfnisse eingeht. In Anbetracht des Zeit- und Handlungsdrucks könnte der leitende Arzt sogar Gefahr laufen, im Zuge seiner empathischen Führung sich mehr mit den Befindlichkeiten seiner Mitarbeiter zu beschäftigen als seiner ursprünglichen Aufgabe und Berufung nachzugehen (Salus aegroti suprema lex – das Wohl des Kranken ist das höchste Gesetz). Der leitende Arzt sollte sich deswegen nicht daran erschöpfen, es jedem Mitarbeiter recht machen zu wollen. Vielmehr hat er die Verpflichtung, seine Mitarbeiter erst ausgehend vom Patientenwohl empathisch zu führen. Somit ist empathische Führung auch immer von der Situation abhängig.
Es müssen aber nicht nur Notfallsituationen vorliegen, die den leitenden Arzt widersprüchlich zur Idee der empathischen Führung handeln lassen. Zum Beispiel könnte die notwendige Umgestaltung des Schichtdienstes den leitenden Arzt dazu nötigen, sich entscheiden und verhalten zu müssen, was unweigerlich zu negativen Emotionen bei den Mitarbeitern führt und somit der Idee der empathischen Führungsweise widerspricht. Allerdings ist gerade der faire Umgang mit solchen Konflikten ein Indiz für Empathie.
An dieser Stelle ist der Mitarbeiter gefordert: empathische Führung ist keine Einbahnstraße, sondern richtet sich auch an den Mitarbeiter. Sollte die Situation es erfordern, dass der leitende Arzt autoritär führt, dann sollte der Mitarbeiter entsprechendes Verständnis dafür haben, dass es hier der Situation geschuldet ist und nicht etwa dem Ego des leitenden Arztes. Zu den mitarbeiterspezifischen Faktoren gehört aber auch, dass es Mitarbeiter gibt, die eine emotionale Eröffnung zum Vorgesetzten ablehnen. In diesem Sinne ist auch einzuordnen, dass Mitarbeiter Emotionen durchaus auch als Schwäche auslegen und deswegen diese gar nicht zeigen, geschweige denn darüber sprechen wollen. Ebenso ist es denkbar, dass der Mitarbeiter eine positive Resonanz der Führungsperson vorspielt, um sich daraus Vorteile zu erhoffen. Die geschönte Resonanz hindert dann den leitenden Arzt, seinen Führungsstil zu hinterfragen und gegebenenfalls zu verbessern.
Empathische Führung bedarf deswegen eines gegenseitigen Commitments zwischen der Führungsperson und dem Mitarbeiter, ehrlich, offen und fair miteinander umzugehen. Hierbei ist die eigene Persönlichkeit, ob Führungsperson oder Mitarbeiter, dem Wohl des Patienten stets unterzuordnen.
In diesem Sinne versteht sich auch der führungspersonenspezifische Faktor, dass die Umsetzung der empathischen Führung beim leitenden Arzt aus tiefer innerer Überzeugung heraus erwachsen sollte. Eine halbherzige Umsetzung werten die Mitarbeiter als nicht authentisch und empfinden sie als gekünstelt. Dadurch macht sich der leitende Arzt nicht nur unglaubwürdig, sondern erzeugt auch Dissonanzen. Folglich wird auch die Klinikleitung nur wenig Erfolg damit haben, empathische Führung durch eine Top-down-Entscheidung von den leitenden Ärzten einzufordern. Vielmehr sollte dem leitenden Arzt das Konzept der empathischen Führung als eine Option angeboten werden, auf die er bei Bedarf – wenn es die Situation fordert oder ermöglicht – zurückgreift.
Allerdings ist ein empathischer Führungsstil auch nicht von heute auf morgen zu erlernen. Ganz im Gegenteil: Ein leitender Arzt, der jahrelang einen autoritären Stil mit hierarchischer Denkweise und persönlicher Distanz zu den Mitarbeitern gelebt hat, wird es wahrscheinlich befremdend empfinden, die eigene innere Haltung gegenüber den Mitarbeitern zu reflektieren und sich in ihre (emotionale) Welt zu versetzen. Die empathische Führung löst sich von der starren Linearität einer „Führer-Geführten-Beziehung“ und erfordert somit ein Umdenken, dass nunmehr auch der Geführte durch seine Resonanz die Führungsperson indirekt im Sinne seiner Selbstreflexion führt.
Empathische Führung setzt demnach bei der Führungsperson einen langfristigen und tief greifenden inneren Veränderungsprozess voraus. Eine Führungsperson, die von Natur aus mit einem hohen Maß an Selbstreflexion und einem starken sozialen Bewusstsein ausgestattet ist, wird leichter den Zugang zur empathischen Führung finden und letztendlich auch erfolgreich praktizieren. Unter Umständen ist ein Durchdringen zur empathischen Führung nur eine Frage der Zeit und damit eine mögliche Konsequenz aus der veränderten Zusammensetzung der zukünftigen Ärzteschaft. Der stetig steigende Anteil der Frauen unter den Ärzten wird zumindest die Tendenz zur empathischen Führung forcieren.
Schlussfolgerungen
Die empathische Führung ist ein anspruchsvolles Führungskonzept, welches diverse Aspekte der situativen und transformationalen Führung beinhaltet. Ein empathischer Führungsstil kann als zeitgemäße Antwort auf die Bedürfnisse der sogenannten Generation Y gewertet werden. Zu dieser Generation gehören die Geburtsjahrgänge zwischen 1980 und 2000. Kennzeichnend für diese Generation ist es, dass sie Hierarchien ablehnt und einen demokratisch strukturierten Arbeitsplatz fordert. In diesem Sinne stellt die Generation Y auch Autoritäten grundsätzlich infrage und hält akademische Titel für wenig bedeutend, während sie jedoch fachliche und soziale Kompetenz des Vorgesetzten akzeptiert und wertschätzt. Im Arbeitsalltag lässt sich die Generation Y durch Coaching und regelmäßiges Feedback besonders gut motivieren, wobei sie an den Vorgesetzten den Anspruch stellt, dass sie von ihm für ihre Arbeit verhältnismäßig viel Aufmerksamkeit und Anerkennung bekommt. Insgesamt ist deutlich erkennbar, dass die Generation Y anspruchsvollere Bedürfnisse artikuliert als die vorherigen Generationen [18].
Im Klinikalltag versteht der leitende Arzt häufig nicht, mit diesen veränderten Bedürfnissen der neuen Generation von Jungärzten umzugehen. Bei so manchem leitenden Arzt manifestiert sich das Bild, dass es sich bei der Folgegeneration um „Weichlinge“ handelt, „die sich dem notwendigen Druck zur Formung eines chirurgischen Edelsteins entziehen.“[19]. Andere Chefärzte erachten das Verhalten ihrer Assistenzärzte für respektlos und verweisen darauf, dass so etwas früher undenkbar gewesen wäre [20]. Neben diesem regelrechten „Clash of Cultures“ kommt es zudem noch zu einer bislang unbekannten Machtverschiebung. Aufgrund der akuten Ärztemangelproblematik in den deutschen Kliniken tritt die neue Generation an Jungärzten selbstbewusst und fordernd auf. Deren Devise lautet mitunter: „Wenn wir gehen, haben sie keinen anderen!“[21].
Das Konzept der empathischen Führung kann dem leitenden Arzt Hilfestellung geben, mit der neuen Generation von Jungärzten umzugehen. Allerdings stehen der Anwendung dieses neuen Führungsstils die zeitlichen und wirtschaftlichen Zwänge der leitenden Ärzte gegenüber. Selbst wenn sie wollen, sind die gegenwärtigen Rahmenbedingungen nicht gerade förderlich für die Umsetzung der Handlungsmaxime von empathischer Führung. Dies soll jedoch nicht als Argument gegen die empathische Führung missverstanden werden, sondern unterstreicht vielmehr die gemeinsame Aufgabe von leitenden Ärzten und Mitarbeitern, diesen Führungsstil als notwendigen Gegenpol zu etablieren, um den gestiegenen Belastungen im Klinikalltag in Zukunft standzuhalten. Kliniken, denen es gelingt, „eine Führungskultur zu etablieren, die Mitarbeiter positiv motiviert und für die anstehenden Veränderungen begeistert, legen den Grundstein dafür, diese Herausforderungen zu meistern. (…) Zudem geht von einem solchen Arbeitsumfeld eine Magnetwirkung auf gute Nachwuchskräfte aus, die heute die Wahl haben, ihren Tätigkeitsbereich auch nach solchen Kriterien zu bestimmen [22].
Literatur
- Pfaff H, Neumann M, Kuch C, Hammer A, Janßen C, Brinkmann A et al.: Grundlagen der Führung. Zeitschrift für Evidenz, Fortbildung und Qualität im Gesundheitswesen 2009; 103: 197 – 192.
- Tannenbaum R, Schmidt W: How to choose a leadership pattern. Harvard Business Review 1958; 36: 95 – 102 (hier: 96).
- Staehle WH: Management. Eine verhaltenswissenschaftliche Perspektive. 8. Auflage. München: Vahlen 1999; 337.
- Franken S: Verhaltensorientierte Führung: Handeln, Lernen und Diversity in Unternehmen. Wiesbaden: Springer 2010; 270.
- Northouse PG: Leadership: Theory and Practice. 5. Auflage. New York: Sage 2010; 91 – 94.
- Hersey P, Blanchard KH: Management of Organizational Behavior, 7. Auflage, London 1996 (1. Auflage Englewood Cliffs 1969); 195.
- Bass B M, Avolio B: Improving Organizational Effectiveness Through Transformational Leadership. Thousand Oaks et. al. 1994; 3 – 4.
- Siehe etwa: Rowold J, Heinitz K: Transformational and charismatic leadership: Assessing the convergent, divergent and criterion validity of the MLQ and the CKS. The Leadership Quarterly 2007; 18: 121 – 133. Kearny E: Age differences between leader and followers as a moderator of the relationship between transformational leadership and team performance. Journal of Occupational and Organizational Psychology 2008; 81: 803 – 811; Garcia-Morales; VJ, Lloréns-Montes FJ, Verdú-Jover AJ: The Effects of Transformational Leadership on Organizational Performance Through Knowledge and Innovation, in: British Journal of Management 2008; 19: 299 – 319.
- Goihl K: Transformationale Führung: Implikationen für die lernende Verwaltung. http://www.diss.fu-berlin.de/diss/receive/FUDISS_thesis_000000001089; 2003; 51 – 54.
- Pelz W: Transformationale Führung. Interview Magazin 2012; 4: 42 – 44 (hier: 43).
- Tunder R, Ruhl S: Führen mit Gefühl: Das Konzept der empathischen Führung. Management und Krankenhaus Juli 2011: 3.
- Krüttgen N, Ruhl, S, Eberts, E: Empathische Führung: Eine Frage der Haltung. Management und Krankenhaus. September 2011: 5.
- Im Sinne von: „A leadership brand is based on marketplace expectations for the behavior of a company`s representatives” Ulrich D, Smallwood, N: Building a Leadership Brand. Harvard Business Review 2007: 93 – 100 (hier: 96).
- Kopetsch T: Dem deutschen Gesundheitswesen gehen die Ärzte aus! Studie zur Altersstruktur- und Arztzahlentwicklung. Bundesärztekammer und Kassenärztliche Bundesvereinigung, Berlin 2010; 93 und 100.
- Wottawa H, Hittmann M, Mette C, Montei C, Zimmer, B: Was Frauen in Führungspositionen wirklich wolle. Motive, berufliche Ziele und Leistungspotenziale von Hochschulabsolventinnen. Personalführung 7/2011: 54 – 59.
- Roter DL, Hall JA, Aoki Y: Physican Gender Effects in Medical Communication. A Meta-analytic Review. Journal of the American Medical Association 2002; 756 – 764.
- Voltmer E, Spahn C, Westermann J: Psychosoziale Belastungen werden zu wenig thematisiert. Deutsches Ärzteblatt 20.02.2009; A365 – A366.
- Schmidt C, Möller J, Schmidt K, Gerbershagen M, Wappler F, Limmroth V et al.: Generation Y Rekrutierung, Entwicklung und Bindung. Der Anästhesist; 517 – 524 (hier: 518); Piper LE: Generation Y in Healthcare. Leading Millennials in an Era of Reform. Frontiers of health service management; 16 – 28 (hier: 18); Tulgan B: All Grown Up and Now Emerging as New Leaders: Journal of Leadership Studies; 77 – 81 (hier: 79); Kirchner H: Ärztemangel. Probleme bei der Stellenbesetzung. In: Kirchner H, Schroeter M, Flesch M (Hrsg.): Personalakquise im Krankenhaus, Berlin, Heidelberg: Springer Verlag 2012; 22 – 48; Kutscher P: Das Lob des Kollegen zählt viel. Deutsches Ärzteblatt 2012; 109 (33-34): C1379 – 1380.
- Steinau H-U: Chirurgie und Hierarchie. Rede auf dem 124. Kongress der Deutschen Gesellschaft für Chirurgie. München 1. – 4.05.2007: http://dgch.de/fileadmin/media/texte_pdf/Praesidentenrede2007.pdf.
- Klaffke M, Becker KA: Personalmanagement im Krankenhaus. Die Ansprüche der „Millennials“. Deutsches Ärzteblatt 18.05.2012; A1020 – A1022 (hier: A1020).
- Hucklenbroich C: Der alte Arzt hat ausgedient. Frankfurter Allgemeine Zeitung. 27.04.2012.
- Wetterauer U, Ruhl S: Empathische Führung: Veränderung positiv gestalten. Der Urologe 2011; 50: 1578 – 1583 (hier: 1579 – 1580).
Datum: 16.05.2013
Quelle: Wehrmedizinische Monatsschrift 2013/4