MODULARE HÜFT-ENDOPROTHETIK - FLUCH ODER SEGEN?
Modular Hip Endoprosthesis - Blessing or Curse?
Aus der Abteilung für Orthopädie und Unfallchirurgie (Leitender Arzt: Oberstarzt Dr. F. Rauhut) des Bundeswehrkrankenhauses Berlin (Chefarzt: Flottenarzt Dr. W. Titius)
David A. Back und Frank Rauhut
Modulare Endoprothesen haben sich in der operativen Therapie der Coxarthrose in den vergangenen Jahrzehnten zunehmend verbreitet. Dies ist auf verschiedene Vorteile zurückzuführen, wie auch auf die individuelle intraoperative Anpassung von Beinlänge, Anteversion oder Offset an die anatomischen Gegebenheiten jedes einzelnen Patienten.
Es haben sich jedoch einige spezifische Schwachstellen der Modularität gezeigt, die in diesem Artikel vor dem Hintergrund eigener Erfahrungen näher beleuchtet werden sollen.
Methoden:
In unserer Abteilung wurden von Juni 2006 bis Juni 2009 insgesamt 245 Patienten mit einer modularen Hüftendoprothese versorgt. Veränderungen in der Mobilität wurden prä- und postoperativ durch Erhebung des Harris-Hip-Scores bei einer repräsentativen Gruppe von 40 Patienten erfasst. Nach dem Auftreten von einzelnen, aber spezifischen, Komplikationen werden diese nach einer Literaturrecherche hier in den Kontext der aktuellen Forschungserkenntnisse gestellt.
Ergebnisse:
In sieben Fällen kam es zu Versagensbrüchen der modularen Halskomponenten. Wie in der Literatur beschrieben, waren dabei ein männliches Geschlecht mit erhöhtem körperlichen Aktivitätslevel und Körpergewicht (>100 kg) sowie ein langer modularer Hals entscheidende Faktoren. Übereinstimmend mit neueren Forschungsergebnissen kam wohl zudem dem Fretting und der Spaltkorrosion eine entscheidende Bedeutung zu, wonach diese zu einer Veränderung des physiologischen Mikroklimas um die Implantate beitragen.
Schlussfolgerungen:
Während die Endoprothetik selbst aus verschiedenen Gründen als wichtiger Bestandteil des Spektrums der orthopädisch- unfallchirurgischen Abteilungen der Bundeswehrkrankenhäuser zu werten ist, sollte aus unserer Sicht aktuell von der Verwendung von Primärimplantaten mit modularen Hälsen Abstand genommen werden. Es wird ein Ziel für die Forschung bleiben, effiziente Wege zur Verhinderung von Korrosionsvorgängen an modularen Prothesen zu identifizieren und zu etablieren.
Summary
Background:
Modular endoprostheses have become increasingly popular in total hip arthroplasties for osteoarthritis in recent years. This fact may be attributed to certain advantages as the intra-operative adoption of leg length, ante-version or offset to the individual anatomy of each patient. However, some specific drawbacks of modularity have also been shown which shall be highlighted in this article against the background of own experiences.
Methods:
245 patients received a modular endoprosthesis due to severe osteoarthritis in our department from June 2006 to June 2009. Changes in mobility were detected by preand post-operative evaluation of the indivi - dual Harris-Hip-Scores among a representative group of 40 patients. After the occurrence of single but specific complications, we present those following a review of the current literature in this field.
Results:
Seven cases of factures of the modular neck occurred among all operated patients. As described in current literature, key factors for failure were male sex, a high level of activity, elevated body weight (>100 kg) as well as a long modular neck. Corresponding with recent studies, fretting and crevice corrosion seemed to be crucial to the changes occurring in the physiologic microclimate around these implants.
Conclusions:
While elective arthroplasty should continue to be offered as an inherent surgical option within the orthopedic and traumatology departments of Bundeswehr hospitals, we would currently recommend caution in the primary use of modular femoral neck prosthesis. A goal for ongoing implant research will be to identify and establish efficient methods of preventing corrosion in modular endoprostheses.
1. Einführung
Über 5 % der deutschen Bevölkerung ab dem 60. Lebensjahr leiden unter den symptomatischen Auswirkungen einer Coxarthrose (1). Nach Ausschöpfung konservativer Maßnahmen hat sich die totale Hüftendoprothese (HTEP) seit über einem halben Jahrhundert als effiziente klinische Therapiemethode zur Wiederherstellung der Gelenkfunktion etabliert, um auch im höheren Alter eine deutliche Verbesserung der Lebensqualität zu erzielen (2). Nach letzten statistischen Angaben werden pro Jahr in Deutschland circa 200 000 Patienten mit einer H-TEP operativ behandelt (3). Diese Implantate müssen bei durchschnittlich 4 988 Schritten/Patient/Tag oft ein Vielfaches des Körpergewichts (KG) auffangen (4) – sowohl im täglichen Leben (Treppensteigen: 2,5 - 3faches KG) (5, 6) als auch bei sportlichen Aktivitäten (alpines Skilaufen: 3,5 - 9,3faches KG) (7).
Unter wehrmedizinischen Gesichtspunkten bieten die hohen Fallzahlen unserer Abteilung gezielte Möglichkeiten für die Ausbildung des chirurgischen Nachwuchses, Erfahrungen hinsichtlich chirurgischer Zugangswege zu vertiefen, die im Einsatz oft gebraucht werden. Somit ist die Endoprothetik eine chirurgische und teilweise auch interdisziplinäre Herausforderung, bei deren Management einsatzchirurgisch relevante Fähigkeiten trainiert werden.
Während die ersten Prothesen noch Monoblockprothesen waren, wurden schon seit den 1970ern zunehmend modular aufgebaute Implantate genutzt (2). Die Variationsmöglichkeiten bestanden hier zunächst in der Wahl unterschiedlicher Köpfe mit verschiedenen Durchmessern. In den 1990ern wurden zusätzlich modulare Halsadapter eingeführt, sodass Operateure schließlich zugunsten der individuellen Anatomie ihrer Patienten zum Erreichen eines bestmöglichen Offsets zwischen verschiedenen Schaftgrößen, Halsformen und Köpfen sowie Modifikationen bei der Einstellung zueinander wählen konnten.
Vor dem Hintergrund eigener Erfahrungen unserer Abteilung soll dieser Artikel einen Überblick über die Vorteile bieten, die der operativen Orthopädie durch die Einführung modularer Schaft- Prothesen erwachsen sind. Gleichzeitig sollen auch die Schwachstellen dieser Implantate und ihre mögliche Ätiopathogenese, vor allem in Bezug auf die Korrosion bei Versagensbrüchen, näher beleuchtet werden.
Vorteile der modularen H-TEP
Im klinischen Alltag versteht man heutzutage unter modularen Prothesen zumeist Implantate, die sich in Pfanne mit Inlay, Kopf, Halsstück (mit konischen Adaptern) und Schaft gliedern. Hierbei sind je nach Hersteller für jedes Bauteil Exemplare unterschiedlicher Größen und Formen erhältlich. Ihre Entwicklung und Verbreitung war ursprünglich vorangetrieben worden, da herkömmliche Prothesen bei generell hoher Verlässlichkeit doch noch verschiedene Defizite gezeigt hatten. Modulare Prothesen besitzen im Vergleich dazu vor allem folgende Vorteile:
- Höhere Flexibilität bei der Einstellung der Beinlänge und femoraler Anteversion (8),
- besserer Einfluss auf das erzielbare Offset (9),
- operative Vorteile durch Möglichkeit kleinerer Inzisionen und des Zusammensetzens der modularen Komponenten in situ (10),
- mehr Modifikationsmöglichkeiten für den Centrum-Collum-Diaphysen-Winkel (2).
Durch diese verschiedenen Aspekte ergibt sich eine bessere Anpassung und Wiederherstellung der biomechanischen Kräfte im Hüftgelenk (11). In der klinischen Praxis führte die dadurch erzielte Aufrechterhaltung der Stabilität (12) zu einer Reduzierung der Anzahl von Dislokationen und Impingement-Ereignissen (13). Nach eigenen Erfahrungen ist davon auszugehen, dass modulare Prothesen aufgrund der verbesserten tribologischen Eigenschaften längere Stehzeiten haben.
Beschriebene Komplikationen modularer H-TEP
Obwohl modulare Schaft-Prothesen schon seit den 1990er Jahren auf dem Markt sind, finden sich doch vor allem erst in der neueren Literatur Beschreibungen von Komplikationen. Von diesen ist ein Teil zu den allgemeinen Risiken der Implantatversorgung in der Orthopädie zu zählen wie periprothetische Frakturen, osteolytische Läsionen, aseptische Lockerungen, Luxationen, tiefe Infektionen und Brüche des Implantat- Schaftes (14). Daneben zeigen sich auch spezifische Komplikationen, die vermehrt bei den modularen Bestandteilen auftreten wie Frakturen von modularen Hälsen (15) oder eine vollkommene Dislokation der Schaft-Konus- Verbindung von anderen Prothesenbestandteilen (11, 16, 17).
2. Methoden
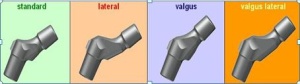
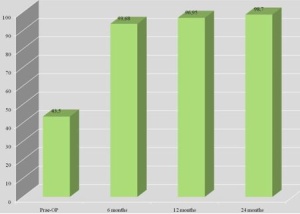
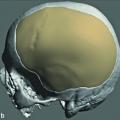
In unserer Abteilung wurde bei der Indikation zum endoprothetischen Hüftgelenkersatz seit 2006 ein Modular-System aus einer Titan- Legierung (Ti6Al4V, ISO 5832-3) implantiert (AnaNova-System, Fa. Intraplant GmbH). Vier verschiedene Halsstücke (Standard, lateral, valgus, valgus lateral) (Abb 1a) können dabei in fünf verschiedenen Positionen zum Erreichen der optimalen Antetorsion eingestellt werden (Abb 1b und c). In Verbindung mit drei verschiedenen Kopflängen lassen sich somit 60 verschiedene Konstellationen des Kopfes zur Hüftpfanne erreichen, was eine bestmögliche individuelle Anpassung der Prothesen an die anatomischen Gegebenheiten der einzelnen Patienten gewährleistet. Von 6/2006 bis 6/2009 wurden durch einen Operateur 245 modulare AnaNova-Implantate intraoperativ komplikationslos eingesetzt. Bei 40 vorab zufällig ausgewählten Patienten wurde dabei präoperativ zum Zeitpunkt der stationären Aufnahme und im postoperativen Verlauf nach 6, 12 und 24 Monaten der Harris- Hip-Score bestimmt, um die Auswirkung des Implantatsystems auf die körperliche Mobilität zu objektivieren. Im Zeitraum August-September 2011 wurde auf www.pubmed.com eine Literaturrecherche durchgeführt nach den Stichpunkten „Complications + hip + prosthesis“ und „Complications modular + hip + prosthesis“. Die Erkenntnisse aus letzterer Konstellation wurden mit unseren Erfahrungen verglichen (Abb 2).
3. Ergebnisse und Diskussion
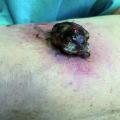
Bei den in unserer Abteilung mit dem modularen Hüft-System AnaNova versorgten Patienten traten postoperativ eine Luxation (0,4 %), zwei “Low-grade” Infektionen (0,8 %) und vier Fälle von deutlicher Beinlängendifferenz auf (1,6 %). Periprothetische Femurfrakturen, Gefäß- oder Nervenläsionen wurden nicht beobachtet. Fast alle Patienten waren subjektiv mit den erzielten Ergebnissen hinsichtlich Schmerzreduktion und Bewegungssteigerung überaus zufrieden. Diese Beobachtung konnte objektiv durch die Auswertung der Ergebnisse des Harris-Hip-Scores unterstützt werden (Abb 2) (18). Als unerwartete Komplikation ereigneten sich auch sieben Brüche von Halsadaptern (3 %, vor allem valgus-lateral), weshalb letztlich von einer weiteren Verwendung dieses Implantattyps Abstand genommen wurde (Beispiel in Abb 3a/b/c). Diese Brüche ereigneten sich nach einer durchschnittlichen Stehzeit von 2,3 - 2,5 Jahren post implantationem.
3.2 Gründe für das Versagen bei modularen Prothesen
Während unsere orientierende Literaturübersicht 6 767 Treffer zu den Stichpunkten „Complications + hip + prosthesis“ ergab, fanden sich nur 203 zu „Complications modular + hip + prosthesis“. Hier zeigen verschiedene Studien, dass ein Versagen modularer Prothesen zumeist multifaktoriell begründet ist. Vor allem für die im Halsbereich auftretenden Versagensbrüche können aufseiten der Patienten als ursächlich angesehen werden:
- Mehr männliches Geschlecht,
- hoher körperlicher Anspruch und Aktivitätslevel,
- erhöhtes Körpergewicht (>100 kg KG).
Im Bereich des Materials sind als Gründe zu nennen (10):
- Fretting und Spaltkorrosion,
- femoraler Kopf mit großem Durchmesser,
- langer modularer Hals,
- Verunreinigung der Konusverbindungen durch Partikel.
3.3 Mögliche Gründe für Versagensbrüche von modularen Implantaten
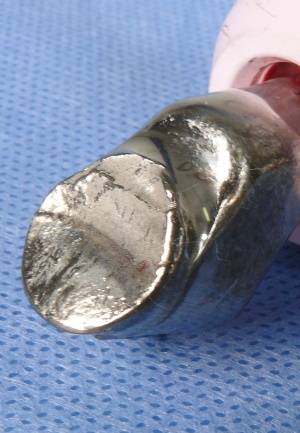
Bei der Untersuchung unserer explantierten gebrochenen Halsadapter zeigten sich bei allen signifikante Anzeichen für ein Fretting und eine Spaltkorrosion (Abb 4) im Konusbereich (19). Die metallografischen Untersuchungen wiesen eine verschleißinduzierte Korrosion im gesamten Konusbereich nach. Dabei kam es zunächst – ausgehend von Rissen in den Passivschichten – zur Ermüdungsausbreitung. Mit zunehmender Risslänge wurde das Fortschreiten des Risses durch Korrosionseinwirkung beeinflusst. Begünstigt wurde dieser Vorgang durch Mikrobewegungen zwischen den femoralen Verbindungssegmenten.
Auf zellulär-molekularer Ebene kommt dem Vorgang der Passivierung eine wichtige Rolle zu. Darunter wird im Allgemeinen das spontane Auftreten einer nichtmetallischen Schutzschicht auf einem Metallprodukt verstanden, durch die Korrosionsvorgänge verzögert oder gar nicht erst auftreten. Die gängigen, bei Implantaten verwendeten, Materialien (Titan- und Kobalt-Chrom- Legierungen) bilden normalerweise spontan eine Oxidschicht, die einen Korrosionsschutz bietet.
An der Konuskupplung modularer Implantate entwickeln sich nach dieser Vorstellung verstärkt Kräfte durch Mikrobewegungen, welche die Oxidschichten schädigen. Durch autochemische Vorgänge bei der spontanen Re- Passivierung des Metalls werden die Sauerstoffmoleküle vor Ort vermindert und Cl- -Ionen freigesetzt. Dies wiederum zieht ein Absinken des lokalen pHWertes nach sich. Das nun entstehende anaerobe und saure Klima begünstigt dann einen weiteren Abrasionsverschleiß mit Fretting und Spaltkorrosion. Im Bereich dieser Korrosionszonen kommt es zu kleinsten Brüchen der Integrität des Materials, die das Risiko eines Materialversagens potenzieren (2, 20, 21). In neuen biomechanischen Invitro- Testungen von Konus-Verbindungen ließen sich in Serummedien erstmalig Korrosionsprozesse nachbilden. Hierbei zeigte sich, dass neben der (täglichen) axialen Belastung der Implantate die intermittierende (Nacht) Ruhe seitens der Patienten als Wirkungszeit das Entstehen von Korrosionsprozessen entscheidend mit begünstigt (22).
Als zusätzlicher Grund für ein Implantatversagen werden Metallionen und Abriebpartikel diskutiert, die im Rahmen der Korrosion freigesetzt werden (23). Einerseits würde dadurch die Ermüdungsstärke des Metalls vermindert und so die Gefahr eines Bruches zusätzlich erhöht werden (24). Andererseits könnte die langzeitige Nutzung von Metall-Metall-Auflageflächen darüber hinaus auch die Osseointegration der Implantate beeinflussen. Metallpartikel, die in den Schaft-Hals- und Kopf- Hals-Verbindungsbereichen entstehen, könnten sich an Knochen-Implantat- Kontaktstellen anreichern und hier als Fremdkörper Osteolysen auslösen beziehungsweise fördern (20). Dieser Prozess würde dann die Stabilität von Gelenkersätzen reduzieren und das Ausmaß von Mikrobewegungen als Vorläufer von Ermüdungsbrüchen erhöhen (10, 25, 26). Eigene (nicht veröffentlichte) Daten lassen ferner vermuten, dass bei der Verwendung von unterschiedlichen Metallen Kriechströme auftreten könnten, deren elektrochemische Wirkung auf die Oberflächenionisierung pathologische Veränderungen der Metalloberflächen nach sich ziehen würden. Einen weiteren Punkt für eventuelle Schwachstellen könnten ferner die Legierungen darstellen, aus denen die jeweiligen Implantate gefertigt sind. Während einige Autoren beschrieben, dass die Korrosionsinzidenz bei physiologischen Aktivitäten für Implantate aus einer Legierung wie auch aus gemischten Legierungen ähnlich sei (10), wiesen andere Autoren darauf hin, dass gemischte Legierungen ein erhöhtes Korrosionsrisiko an den Metall-Verbindungsstellen aufweisen (21). Am Halskonus aus Titan zeigten sich ferner signifikant mehr Mikrobewegungen als an solchen aus Kobalt-Chrom (27). Hinsichtlich der Materialeigenschaften haben Untersuchungen ergeben, dass Kobalt-Chrom-Module zwar steifer, dafür aber belastbarer als Titan sind (2), wobei beide Materialien keine Unterschiede in der Korrosionsanfälligkeit aufwiesen (10). Als neuer Lösungsweg zum Vermeiden von Korrosionsprozessen werden seit einiger Zeit Beschichtungen mit korrosionsstabilen Verbindungen, wie zum Beispiel Tantal, in vitro erprobt (28). Für deren Wirksamkeit gibt es allerdings noch keine belastbaren klinischen Daten (Abb 5a und b).
Modulare Hüftgelenkimplantate zeichnen sich zum einen durch eine intraoperativ gute Führbarkeit und zum anderen durch eine Potenzierung der Möglichkeiten für den Operateur aus, Kinematik und biomechanische Kräfte im Hüftgelenk durch Modifikation verschiedenster Parameter wie unter anderem Beinlänge, Offset oder Anteversion wiederherzustellen (29). Diese Vorteile haben zu einer weiten Akzeptanz und Verbreitung solcher Implantate geführt.
Die wehrmedizinische Relevanz dieser Thematik sollte nicht unterschätzt werden. Auch wenn die Inzidenz der Coxarthrose mit notwendigem Gelenkersatz unter aktiven Soldaten sicherlich gering ist (mit steigender Tendenz in den letzten Jahren), muss gerade bei den meist jüngeren Patienten eine bestmögliche anatomische Versorgung zur optimalen Wiederherstellung der Verwendungsfähigkeit erfolgen (30, 31). Modulare Prothesen stellen in derartigen Fällen die optimale Versorgungsoption dar. Der Fortbestand von Eingriffen zum Gelenkersatz im Operationsspektrum der Bundeswehrkrankenhäuser kann aber noch weitere positive Effekte haben. Aufgrund der potenziell zu erreichenden hohen Fallzahlen können die operativen Fertigkeiten des Einsatzchirurgen gestärkt werden, zum Beispiel für operative Zugänge zum Hüftbereich. Hinzu kommt, dass dieses Diagnosespektrum von evidenter Wichtigkeit ist, um die vom Dienstherrn geforderte Wettbewerbsfähigkeit der Bundeswehrkrankenhäuser gegenüber zivilen Kliniken zu verstärken.
Im Verlauf der Jahre haben sich jedoch mit kontinuierlicher Verwendung dieser Implantate auch teilweise spezifische Probleme herauskristallisiert. Hierzu gehört das Auftreten von Implantatbrüchen, die auf Korrosionsschäden (Reibe- und Spaltkorrosion) zurückzuführen sind. Vor allem die Bereiche der Verbindungsstellen zwischen den einzelnen modularen Komponenten haben sich hierbei als potenzielle Schwachpunkte erwiesen (11, 14 - 17).
Es hat sich gezeigt, dass sowohl bestimmte Implantateigenschaften wie unter anderem Halsform oder Metalllegierung als auch Patientenfaktoren, zum Beispiel starkes Übergewicht und hohes Aktivitätsniveau, ungünstige Prädispositionen darstellen können. Durch Provokation von Mikrobewegungen im Bereich der Implantate kommt es zu Belägen, die als Repassivierung bezeichnet werden, und zur Korrosion. Diese Vorgänge verbrauchen Sauerstoff zur Bildung der Oxidbeläge, was letztendlich ein Absinken des pH-Wertes in der Konus-Kupplung bewirkt. Dicke Beläge können abgelöst werden, wodurch freiliegende Areale der Spaltkorrosion ausgeliefert sind, die dann zum Bruch führen (10).
Entstehung und Verlauf von Korrosionsvorgängen an modularen Implantatverbindungen sind sicherlich multifaktoriell bedingt. Zusätzlich spielt die Zeit als wichtiger Faktor für die Veränderungen an den Metallflächen eine bedeutende Rolle (23). Die oben geschilderten Veränderungen am Oxid-Schutzfilm der Implantatmetalle treten erst im längeren Verlauf unter ko-faktoriell einwirkenden Belastungen des Alltags auf. Somit dürfte es sehr schwierig sein, sämtliche Korrosionsvorgänge bei lasttragenden, modularen Verbindungen vollkommen zu verhindern (23).
In der Zukunft sollte es deshalb am ehesten das Ziel sein, vor allem Mikrobewegungen zwischen den modularen Komponenten so weit wie möglich zu vermeiden. Die Modifikation und Stärkung der Metalloberflächen könnte hier ein vielversprechender Ansatz sein.
Zur Reduktion der Korrosionsanfälligkeit von Ti-6Al-4V/Ti-6Al-4V-Gelenkflächen gibt es bereits Vorschläge, um die Oberflächen der Legierungen zu modifizieren (32). So lassen zum Beispiel bisherige Erkenntnisse vermuten, dass unbeschichtete Ti-6Al-4V-Legierungen nicht für Hals-Adapterstellen genutzt werden sollten. Daher werden verschiedene Bearbeitungsformen untersucht, wie zum Beispiel elektrothermale Härtungsverfahren. Ob letztlich die Entwicklung neuer Legierungen oder der Einsatz von speziellen Beschichtungen die Zukunft bestimmen wird, ist noch unklar. Das Material sollte zumindest bestmöglich gegen Korrosion geschützt sein und ein Abrieb so weit wie möglich hinausgezögert werden. Erste In-vitro-Versuche mit einer Tantalbeschichtung des Konus verliefen sehr Erfolg versprechend (nicht veröffentlichte Daten). Durch langzeitige klinische Studien wird geklärt werden müssen, inwieweit diese ermutigenden Ergebnisse bestätigt werden können.
5. Schlussfolgerungen
Zusammenfassend ist festzustellen, dass modulare Hüftprothesensysteme das anatomische Offset wiederherstellen können und damit die operativen Ergebnisse im Sinne der Patienten verbessern. Der Operateur muss sich aber dessen bewusst sein, dass es in Einzelfällen zu spezifischen Komplikationen dieser Implantate kommen kann. Für die primäre Implantation muss das „Für und Wider“ der einzelnen Prothesensysteme im Sinne des Patienten sorgfältig geprüft und abgewogen werden. Im Idealfall sollte ihr Einsatz jenen Fällen vorbehalten werden, in denen die Versorgung mit einem herkömmlichen Implantat bereits präoperativ absehbar nicht ausreichend sein dürfte (29). Unsere Erfahrungen zeigen, dass nur circa 20 % der Patienten eine anatomisch optimal angepasste modulare Prothese benötigen, während das Gros auch mit Standard-Implantaten versorgt werden kann.
Da trotz der unbestreitbaren Vorteile der modularen Prothese die Korrosionsund damit Versagensgefahr dieser Implantate nicht außer Acht gelassen werden kann, sollte aus unserer Sicht zum aktuellen Zeitpunkt von einer Verwendung modularer Prothesen noch Abstand genommen werden. Weitere klinische Erfahrungen und biomechanische Ergebnisse vor allem zu Korrosionsvorgängen bei beschichteten Prothesen bleiben abzuwarten.
Interessenkonflikte:
Die Autoren geben an, dass keine Interessenkonflikte bestehen.
Literatur
- Lühmann D, Hauschild B, Raspe H: Hüftgelenkendoprothetik bei Ostheoarthrose – Eine Verfahrensbewertung. Institut für Sozialmedizin, Medizinische Universität zu Lübeck. Nomos Verlagsgesellschaft 2000.
- Grupp TM, Weik T, Bloemer W, Knaebel HP: Modular titanium alloy neck adapter failures in hip replacement—failure mode analysis and influence of implant material. BMC Musculoskelet Disord 2010; 11: 3 .
- Qualitätssicherung bei Gelenkersatz: BVMed-Hersteller sagen G-BA Beteiligung am Endoprothesenregister zu. Erschienen am 13.01.2009 (Datenstand 19.01.2012): http://www.bvmed.de > themen > medizinprodukteindustrie-1 > Medizinprodukteindustrie > pressemitteilung).
- Schmalzried TP, Szuszczewicz ES, Northfield MR et al.: Quantitative assessment of walking activity after total hip or knee replacement. J Bone Joint Surg Am 1998; 80:54-59.
- Taylor SJ, Walker PS: Forces and moments telemetered from two distal femoral replacements during various activities. J Biomech 2001; 34: 839-848 .
- Bergmann G, Deuretzbacher G, Heller M et al.: Hip contact forces and gait patterns from routine activities. J Biomech 2001; 34: 859-871.
- Van den Bogert AJ, Read L, Nigg BM: An analysis of hip joint loading during walking, running, and skiing. Med Sci Sports Exerc 1999; 31: 131-142.
- Steppacher SD, Ecker TM, Timmerman I, Murphy SB: Managing length and stability: the role of the modular neck. Orthopedics 2008; 31: 900-902.
- Murphy SB, Rodriguez J: Revision total hip arthroplasty with proximal bone loss. J Arthroplasty 2004; 19: 115-119.
- Ellman MB, Levine BR: Fracture of the Modular Femoral Neck Component in Total Hip Arthroplasty. J Arthroplasty 2011; Epub ahead of print .
- Lakstein D, Eliaz N, Levi O et al.: Fracture of cementless femoral stems at the mid-stem junction in modular revision hip arthroplasty systems. J Bone Joint Surg Am 2011; 93: 57-65.
- Traina F, De Fine M, Tassinari E et al.: Modular neck prostheses in DDH patients: 11-year results. J Orthop Sci. 2011; 16: 14-20 .
- Chmell MJ, Rispler D, Poss R: The impact of modularity in total hip arthroplasty. Clin Orthop Relat Res 1995; 10: 77-84 .
- Ovesen O, Emmeluth C, Hofbauer C, Overgaard S: Revision total hip arthroplasty using a modular tapered stem with distal fixation: good short-term results in 125 revisions. J Arthroplasty 25: 348-354 .
- Dunbar MJ: The proximal modular neck in THA: a bridge too far: affirms. Orthopedics 2010; 33:640 .
- Shiga T, Mori M, Hayashida T, Fujiwara Y, Ogura T: Disassembly of a modular femoral component after femoral head prosthetic replacement. J Arthroplasty 2010; 25: e617-659.
- Koo KH, Ha YC, Jung WH et al.: Isolated fracture of the ceramic head after third-generation alumina-on-alumina total hip arthroplasty. J Bone Joint Surg Am 2008; 90:329-33.6
- Rieger H, Rauhut F: Erste Erfahrungen mit dem modularen Hüftendoprothesensystem AnaNova. 57. Jahrestagung der Vereinigung Süddeutscher Orthopäden 2009.
- Kop AM, Swarts E: Corrosion of a hip stem with a modular neck taper junction: a retrieval study of 16 cases. J Arthroplasty 2009; 24: 1019-1023.
- Urban RM, Jacobs JJ, Gilbert JL, Galante JO: Migration of corrosion products from modular hip prostheses. Particle microanalysis and histopathological findings. J Bone Joint Surg Am 1994; 76: 1345-1359.
- Gilbert JL, Buckley CA, Jacobs JJ, Bertin KC, Zernich MR: Intergranular corrosion-fatigue failure of cobalt-alloy femoral stems. A failure analysis of two implants. J Bone Joint Surg Am 1994; 76: 110-115.
- Fa. Intraplant (Hrsg.): Studienartikel: Der modulare Hals – Materialauswahl. 2011.
- Windler M: Korrosionsverhalten von modularen Verbindungen bei Hüftprothesen. Abhandlung zur Erlangung des Titels Doktor der technischen Wissenschaften der Eidgenössischen Technischen Hochschule Zürich. 2003.
- Lee EW, Kim HT: Early fatigue failures of cemented, forged, cobalt-chromium femoral stems at the neck-shoulder junction. J Arthroplasty 2001; 16: 236-238.
- Barrack RL: Modularity of Prosthetic Implants. J Am Acad Orthop Surg 1994; 2: 16-25.
- Jacobs JJ, Urban RM, Hallab NJ, Skipor AK, Fischer A, Wimmer MA. Metal-on-metal bearing surfaces. J Am Acad Orthop Surg 2009;17:69-76.
- Jauch SY, Huber G, Hoenig E et al.: Influence of material coupling and assembly condition on the magnitude of micromotion at the stem-neck interface of a modular hip endoprosthesis. J Biomech 2011; 44: 1747-1751.
- Braun W, Walter U, Holbein R, Thull R: Electrochemical properties of biocompatible material hardness modifications on titanium and steel under mechanical loads. Biomed Tech (Berl) 2005; 50: 100-106.
- McCarthy JC, Bono JV, O'Donnell PJ: Custom and modular components in primary total hip replacement. Clin Orthop Relat Res 1997; 344: 162-171.
- Kuklo TR, Heekin RD, Temple HT, Islinger RB, Horan PJ: A review of total joint replacement in active duty soldiers. Mil Med 1997; 162: 201-204.
- Tormes FR, Webster DE: Return to flight status following total hip replacement: a case report. Aviat Space Environ Med 2002; 73: 709-712.
- Dalmiglio M, Schaaff P, Holzwarth U, Chiesa R, Rondelli G: The effect of surface treatments on the fretting behavior of Ti-6Al-4V alloy. J Biomed Mater Res B Appl Biomater 2008; 86: 407-416.
Datum: 22.08.2012
Quelle: Wehrmedizinische Monatsschrift 2012/2-3