MEDIZINISCHE MAßNAHMEN IN EINER A-SCHADENSLAGE
Institut für Radiobiologie der Bundeswehr in Verbindung mit der Universität Ulm, München (Leiter: Oberstarzt Prof. Dr. V. Meineke)
von Julia Hartmann, Tobias Knie, Harald Dörr und Viktor Meineke
Bei nuklearen und radiologischen Szenarien umfasst das zu erwartende Patientenspektrum die Akute Strahlenkrankheit, konventionelle Verletzungen bis hin zum Polytrauma oder Kombinationstrauma (konventionelle Verletzung in Kombination mit einer Strahlenexposition).
Unter Umständen kommt es auch zum Massenanfall von Verletzten.
Für behandelnde Ärzte vor Ort ist die Identifizierung von Patienten, die unmittelbar einer stationären Therapie bedürfen, ein vorrangiges Ziel, damit die knappen klinischen Ressourcen, zum Beispiel zur intensivmedizinischen Versorgung, sinnvoll genutzt werden.
Dieser Beitrag gibt einen Überblick über die zu ergreifenden medizinischen Maßnahmen im Falle einer A-Schadenslage. In diesem Zusammenhang wird auf das klinische Erscheinungsbild der Akuten Strahlenkrankheit und deren Verlauf eingegangen. Die relevanten therapeutischen Strategien werden ebenso beschrieben wie Anweisungen zum Eigenschutz, zum organisatorischen Vorgehen sowie zu physikalischen Grundlagen und möglichen radiologischen/ nuklearen Szenarien.
Medical Measures in the Event of a Nuclear Emergency Situation
Summary
In case of a nuclear or radiological event, the patient spectrum can range from acute radiation syndrome, conventional injuries and polytrauma to combination traumata (conventional injuries in combination with exposure to radiation). Mass-casualty incidents are also likely. The primary objective of the physicians in charge is to identify people who need immediate in-patient treatment. This is necessary so that efficient use can be made of limited clinical resources (for example intensive care resources).
This article provides an overview of the medical measures to be taken in the event of a radiological or nuclear emergency situation. The clinical signs and symptoms of acute radiation syndrome and its course are addressed. Relevant treatment strategies are provided, instructions for self-protection and for organisational approaches are given, and physical principles and possible radiological/nuclear scenarios are described.
1. Einleitung
Durch die verheerende Naturkatastrophe in Japan mit starkem Erdbeben und nachfolgendem Tsunami kam es zu einem Schaden am Kernkraftwerk Fukushima Daiichi mit Ausfall der Kühlung. Es resultierte eine Freisetzung von Radionukliden.
Der Kernkraftwerk-Unfall von Fukushima verdeutlicht die Notwendigkeit einer vorbereitenden - speziell medizinischen - Planung für den Fall einer Strahlenexposition und/oder einer Freisetzung von Radionukliden.
Dieser Artikel gibt einen Überblick über die Themen Strahlenexposition, Strahlenunfälle und erforderliche medizinische Maßnahmen bei strahlenexponierten Patienten.
2. Physikalische Grundlagen
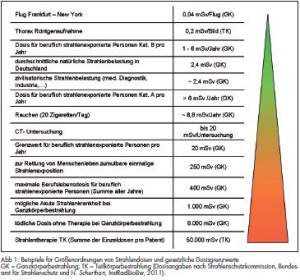
Radioaktivität beschreibt die Eigenschaft instabiler Atomkerne, unter Freisetzung von Kernstrahlung spontan zu zerfallen. Die bei diesem natürlichen Prozess entstehende ionisierende Strahlung ist eine Mischung aus mehreren, sehr energiereichen, Strahlenarten. Im Bereich der ionisierenden Strahlenarten sind die a-, b-, g- und Neutronenstrahlung zu unterscheiden. Die Reichweiten und Eindringtiefen hängen von der jeweiligen Strahlenart und -energie ab. Für alle Strahlenarten gilt, dass abhängig von der absorbierten Dosis in biologischem Gewebe akute Schäden und Spätschäden, zum Beispiel Tumorgenese, auftreten können [1, 2]. Um im Folgenden Dosis-Werte richtig einordnen zu können, sind in der Abbildung 1 einige Beispiele gegeben.
3. Unfallszenarien
Exposition mit ionisierender Strahlung kann entweder aus radiologischen oder nuklearen Szenarien resultieren. Als mögliche radiologische Szenarien kommen in Betracht:
- Unkonventionelle Spreng- und Brandvorrichtungen mit radioaktiver Beiladung (USBV-A), Radiological Dispersal Devices (RDD), zum Beispiel „schmutzige Bombe“,
- Radiological Exposure Devices (RED), zum Beispiel eine an einem öffentlichen Ort versteckte Strahlenquelle,
- vagabundierende Strahlenquellen, zum Beispiel technische oder medizinische Strahlenquellen,
- Transportzwischenfall, zum Beispiel Straßen-, Schienen-, See- und Lufttransporte,
- abgestürzte Satelliten.
Nukleare Szenarien umfassen:
- Militärische Nuklearwaffe oder Improvised Nuclear Devices (IND) in den Händen von Terroristen,
- Reaktorzwischenfall/Kritika litäts - unfall.
4. Strahlenschäden
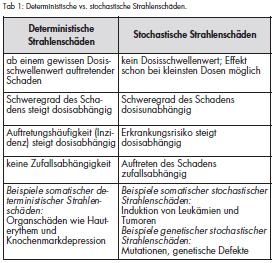
Bei der Exposition mit ionisierender Strahlung werden über eine Bildung von hochreaktiven Radikalen Schäden auf molekularer Ebene in den betroffenen Zellen hervorgerufen. DNA-Schäden spielen hierbei eine besonders wichtige Rolle. Die Induktion von DNAReparaturmechanismen wird schon im Bereich sehr niedriger Dosen eingeleitet. Zusätzlich können epigenetische Modulationen an der DNA auftreten. Der Strahlenschaden kann bei gleicher absorbierter Dosis interindividuell große Unterschiede aufweisen. Die Strahlenart, die Strahlenqualität, der Expositionszeitraum und damit die absorbierte Dosis sowie die Differenzierung zwischen Teil- und Ganzkörperbestrahlung sind Variablen, die zur Quantifizierung der Strahlenexposition herangezogen werden müssen. Tabelle 1 zeigt eine Gegenüberstellung von möglichen deterministischen und stochastischen Strahlenschäden. Grundsätzlich kann eine Strahlenexposition zu einer Teilund/ oder Ganzkörperbestrahlung mit deterministischen Strahlenschäden bis hin zur Akuten Strahlenkrankheit führen [1, 2]. Strahlenschäden können resultieren aus:
- Externer Strahlenexposition ohne Kontamination, zum Beispiel durch eine umschlossene Strahlenquelle,
- externer Strahlenexposition durch/ mit Kontamination, zum Beispiel radioaktive Ablagerungen auf der Haut oder in Wunden durch USBVA/ RDD,
- interner Strahlenexposition durch Inkorporation, zum Beispiel Ingestion oder Inhalation von radioaktivem Jod im Falle eines Kernkraftwerkunfalls oder eine Reihe anderer Radionuklide bei USBV-A/RDD.
4.1. Akute Strahlenkrankheit
Die Exposition mit einer hohen Strahlendosis (> 1Gy) innerhalb eines kurzen Zeitraumes kann zu deterministischen Strahlenschäden und zur Akuten Strahlenkrankheit führen. Die initial auftretenden Krankheitssymptome werden als Prodromalsymptome zusammengefasst [10]. Zu den Prodromalsymptomen gehören:
- Gastrointestinale Symptome: Übelkeit, Erbrechen, Durchfall, Abdominalschmerzen und –krämpfe, oropharyngeales Syndrom (Mucositis, Xerostomie, Parotitis),
- dermatologische Symptome: Früh - erythem, Juckreiz,
- neurovaskuläre Symptome: Schwäche, Müdigkeit, Abgeschlagenheit, Fieber, Hypotension, Kopfschmerzen, Bewusstseinsstörung bis hin zum Koma.
Hinsichtlich des Verlaufs der Akuten Strahlenkrankheit werden laut Lehrbuch Prodromal-, Latenz- und Manifestationsphase unterschieden. In der klinischen Praxis kann die genaue Abgrenzung der verschiedenen Verlaufsphasen der Strahlenkrankheit allerdings schwierig sein. Darüber hinaus wird in der Literatur auch über atypische Verläufe berichtet. Dennoch gibt diese grobe klinische Einteilung vor allem dem im Umgang mit Strahlenschäden weniger erfahrenen Arzt einen sehr guten Anhalt.
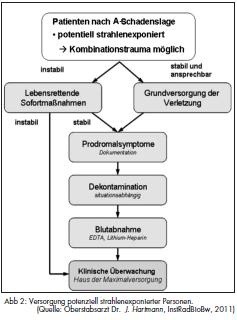
Der Beginn, die Häufigkeit und die Ausprägung der Prodromalsymptome sind die Grundlage einer Abschätzung des individuellen Strahlenschadens und können einen Anhalt für das zu erwartende Krankheitsbild der Akuten Strahlenkrankheit geben. Das Auftreten von Prodromalsymptomen erlaubt eine erste Einschätzung der zu erwartenden Strahlenschäden und dient als Grundlage für das weitere diagnostische und therapeutische Vorgehen (Abb 2). Die sich anschließende Latenzphase beschreibt einen Rückgang der Prodromalsymptome bis hin zur Symptomfreiheit für Stunden bis zu Wochen. Durch eine hohe Strahlendosis (> 1Gy) werden die zellulären Kompensationsmöglichkeiten zur DNA- Reparatur überschritten und die Fähigkeit des betroffenen Stammzellverbandes zur Proliferation beeinträchtigt. Organsysteme mit einer hohen Proliferationsrate, zum Beispiel Knochenmark, zeigen daher eine größere Vulnerabilität. In Abhängigkeit von der absorbierten Dosis schließt sich an die Latenzphase die Manifestationsphase mit den inTabelle 2 dargestellten unterschiedlichen Krankheitsbildern an.
Die Diagnose „Akute Strahlenkrankheit“ erfordert ein striktes Behandlungs- und Pflegeregime des Patienten. Die supportive Gabe von Antiemetika (5-HT3-Antagonisten) und Analgetika (Opiate), Flüssigkeits- und Elektrolytersatz sowie gegebenenfalls eine gezielte systemische antibiotische, antivirale und antimykotische Therapie stellen hierbei allgemeine therapeutische Prinzipien dar. Eine Ganzkörperexposition mit Strahlendosen ab 1Gy kann zu einer Beeinträchtigung der Blutbildung bis hin zur kompletten Aplasie des blutbildenden Knochenmarks führen. Die frühestmögliche Therapie mit hämatopoetischen Faktoren wird bei strenger Indikationsstellung empfohlen.
Die Transplantation hämatopoetischer Stammzellen (HSCT) muss bei kompletter Aplasie des Knochenmarks oder fehlender Erholung der Hämatopoese nach Zytokintherapie erwogen werden [9]. Eine Multi-Organ-Interaktion mit Auftreten von strahlenbedingter Multiorganbeeinträchtigung (Multi Organ Dysfunction Syndrome: MODS) bis hin zum Multiorganversagen (Multi Organ Failure: MOF) ist stets zu beachten [3]. Im Rahmen des kutanen Strahlensyndroms ist die operative Sanierung im Gesunden früh indiziert, um durch den Fortschritt der Strahlenkrankheit resultierende Wundheilungsstörungen zu vermeiden. Stochastische Strahlenschäden erhöhen das Risiko für eine Erkrankung an soliden Tumoren sowie Leukämien. Diese Erkrankungen können mit einer Latenzzeit von mehreren Jahren bis hin zu Jahrzehnten auftreten.
Die in Tabelle 2 genannten Strahlendosen stellen einen Dosisanhalt dar. Abhängig vom Unfallszenario und der resultierenden Ungleichmäßigkeiten der Strahlenexposition können Schwankungen in beiden Richtungen auftreten.
4.2 Kombinationstrauma
Im Rahmen radiologischer oder nuklearer Ereignisse kann es zur Kombination der Strahlenexposition mit einer konventionellen Verletzung, zum Beispiel Fraktur, Weichteilverletzung oder Verbrennung, kommen. Im Vordergrund der unmittelbaren Versorgung stehen die Algorithmen zur Durchführung lebensrettender Sofortmaßnahmen und die Traumaversorgung nach den jeweils geltenden Richtlinien (Abb 2). Dekontaminationsmaßnahmen zur Verringerung der Kontamination erfolgen zeitnah zur Vermeidung der Verschleppung oder auch der Inkorporation (Wunde, oral) von Radionukliden. Die definitive chirurgische Versorgung ist bei Strahlenunfallpatienten möglichst innerhalb von 36 Stunden vorzunehmen, da eine Panzytopenie und damit verbundene behinderte Wundheilungsstörung zu erwarten sind.
Kombinationsschäden führen bei Strahlenunfallopfern zu einer insgesamt deutlich schlechteren Prognose [8].
5. Das radiologische/nukleare Ereignis
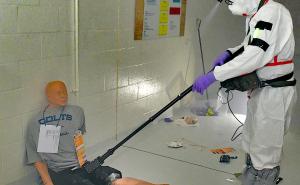
Am Einsatzort gelten weitestgehend dieselben Richtlinien für die Sichtung bei einem Massenanfall von Verletzten (MANV) wie ohne Radionuklidbeteiligung [8]. Ein wesentlicher Schwerpunkt wird zu Beginn die Aufklärungsund Informationsarbeit der Rettungskräfte über die Gefährdung durch ionisierende Strahlung und den Umgang mit kontaminierten Patienten darstellen. Zusätzlich ist bei einer A-Schadenslage mit psychologischen Stressreaktionen bis hin zur Massenpanik zu rechnen. Die Dekontamination im Schleusenverfahren und die medizinische Versorgung sind im Wesentlichen von der Höhe der absorbierten Strahlendosis und der Anzahl der zu evakuierenden Patienten abhängig. Die Reduktion der vom Patienten ausgehenden Dosisleistung ist insbesondere bei einem MANV für den Strahlenschutz der Rettungskräfte von besonderer Bedeutung. Eine allgemeine Vorgehensweise für die Versorgung strahlenexponierter Patienten ist in der Abbildung 2 dargestellt. Im Folgenden wird auf die wesentlichen Aspekte eingegangen, die darüber hinaus Beachtung finden sollten.
5.1 Gefahren an der Einsatzstelle
Die Abschätzung der eigenen Gefährdung und die der eingesetzten Rettungskräfte ist die Grundlage jeglicher Handlungsmöglichkeit. Zum Einsatz kommen Strahlenmess-/-spürgeräte die unter anderem bei den Feuerwehren, den regionalen Strahlenschutzzentren sowie im Bereich der Bundeswehr verfügbar sind. Zusätzlich zu diesen Strahlenmess- und Spürgeräten verfügt der Task Force-Anteil Med A des InstRadBioBw über Geräte zur hochauflösenden Gamma-Spektrometrie, die eine Identifizierung von Radionukliden erlauben. Grundsätzlich gilt bei der Rettung von Menschenleben die Verhältnismäßigkeit des Risikos zum Schutz der Einsatzkräfte. Eine effektive Dosis von bis zu 250 mSv ist nach derzeit gängiger Auffassung zur Rettung von Menschenleben vertretbar (Abb 1).
Eine Gefährdung durch ionisierende Strahlung kann ausgehen von:
- Umschlossenen oder offenen radioaktiven Quellen,
- der Umgebung (Boden, Luft, Gebäude, Fahrzeuge) durch versprengtes radioaktives Material, zum Beispiel „Dirty Bomb“, Fallout,
- den Verletzten bei Kontamination und Inkorporation von Radionukliden.
5.2 Allgemeine Schutzmaßnahmen
Durch das Einhalten allgemeiner Schutzmaßnahmen kann die Gefährdung wesentlich reduziert werden. Zu diesen gehören das Tragen einer geeigneten Persönlichen Schutzausrüstung (PSA), die sich zusammensetzt aus einem partikelfilternden Atemschutz (Schutzklasse FFP 3), 2 Paar Handschuhen übereinander und einem Einmaloverall. Ziel ist es, das Kontaminations- und Inkorporationsrisiko zu verringern. Nach Verlassen des kontaminierten Bereiches wird diese PSA abgelegt, um eine Verschleppung der Kontamination zu verhindern. Zum Vermindern der effektiven Dosis sind die Aufenthaltszeit im Gefährdungsbereich zu minimieren und der Abstand zur Strahlenquelle beziehungsweise zum kontaminierten Bereich zu maximieren [5, 6]. Das Tragen von amtlichen Personenfilmdosimetern dient der Dokumentation der Strahlenbelastung der eingesetzten Person. Die zusätzliche Verwendung von Personendosimetern mit digitaler Anzeige erlaubt ein jederzeitiges Ablesen der absorbierten Strahlendosis.
5.3 Spezielle Präventivmaßnahmen
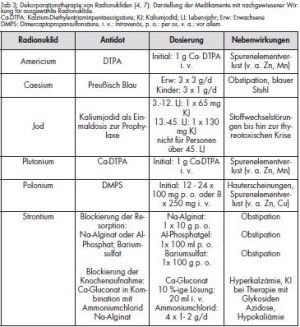
Kaliumjodid
Bis zu acht Stunden nach erstmaliger Exposition mit radioaktivem Jod ist eine Behandlung mit 130 mg/d Kaliumjodid für 13 - 45jährige zur Sättigung der Schilddrüsenspeicher empfohlen. Ältere Personen erhalten keine Prophylaxe, da das Lebenszeitrisiko, nach Exposition einen soliden Schilddrüsentumor zu entwickeln, sehr klein ist. Zusätzlich steigt mit dem Lebensalter die Gefahr einer thyreotoxischen Krise. Kinder erhalten die halbe Dosis (Tab 3) [5].
Radioprotektiva
Die Suche nach effizienten Radioprotektiva und deren Einsatz wird bislang noch erforscht. Beispielsweise wird das aktuell im Bereich der Strahlentherapie eingesetzte Zytoprotektivum Amifostin aus dem Körper schnell eliminiert und müsste in großen Mengen verabreicht werden. Entwickelt wurde Amifostin von der amerikanischen Armee bereits vor Jahrzehnten unter der damaligen Bezeichnung WR 2721. Es zeichnete sich jedoch durch ausgeprägte Nebenwirkungen aus, welche die Arbeitsfähigkeit am Einsatzort beeinträchtigen können. Die grundsätzliche Problematik beim Einsatz von Radioprotektiva ist, dass diese in der Regel unmittelbar nach der Strahlenexposition oder am besten sogar zuvor erfolgen muss, um einen signifikanten klinischen Effekt, den sogenannten Dosisreduktionsfaktor, zu erzielen. Bei der Versorgung von Strahlenunfallopfern ist diese Zeitspanne in der Regel zu lang. Die Radioprotektivagabe an Einsatzkräfte vor einer Strahlenexposition stellt dagegen eine ethisch nicht unkritische Maßnahme dar. Praktisch wird durch die Gabe von Radioprotektiva eine spätere Krebsentstehung nicht verhindert.
5.4 Präklinische Maßnahmen zur Patientenversorgung
1) Lebensrettende Sofortmaßnahmen
- Sie erfolgen auf der Grundlage aktueller Richtlinien und Algorithmen zur Traumaversorgung.
- Radiologische oder nukleare Ereignisse fordern in besonderem Maße auf Selbstschutz zu achten, da ionisierende Strahlung mit den menschlichen Sinnen nicht wahrgenommen werden kann.
2) Sichtung
- Die Verletzungen und die Ausprägung des Kombinationstraumas der Patienten sind Grundlage für die Sichtung.
- Früher Therapiebeginn ist für die Prognose entscheidend.
3) Dekontamination (nur im Falle einer Kontamination!)
- Dekontaminationsmaßnahmen sind so schnell wie möglich einzuleiten.
- Betroffene Kleidungsstücke sind abzulegen (→auf Wärmeschutz achten!).
- Kontaminierte Stellen sind unter fließendem Wasser abzuwaschen (→schonende Vorgehensweise, um die natürliche Schutzbarriere der Haut nicht zu verletzen!).
- Die Verschleppung der Kontamination auf andere Körperteile oder die Umwelt ist zu vermeiden (→ Kleidungsstücke und Waschwasser separat sammeln!).
- Bei der Dekontamination des Kopfes kommt es beim Waschvorgang leicht zu einer Inkorporation (→ ggf. Atemschutz, Schwimmbrillen und wasserabweisende Ohrtamponaden verwenden!).
- Wisch-, Schneuz-, und Sputumproben sind zu asservieren.
4) Dekorporation (nur im Falle einer Inkorporation!)
- Bei Verletzungen sollte bereits präklinisch die Entfernung der Splitter/Verschmutzung (z. B. durch Spülung mit physiologischer NaCl-Lösung) erfolgen (→ Gefährdung des weiterbehandelnden Krankenhauspersonals reduzieren!).
- Bei Verdacht auf Inhalation oder Ingestion von Radionukliden muss frühestmöglich eine Dekorporationstherapie erfolgen.
5) Symptomatische Therapie
- Bei Prodromalsymptomen ist nach Ausprägungsgrad und Verletzungsmuster eine symptomatische Therapie einzuleiten.
- Bei Bedarf sind Antiemetika (5-HT3- Antagonisten) und Analgetika (Opiate) zu verabreichen.
- Auf ausreichenden Elektrolyt- und Flüssigkeitsausgleich ist zu achten. 6) Krankenhaustransport
- Der Transport kontaminierter Patienten hat räumlich getrennt zu erfolgen.
- Entsprechend dem Schweregrad der Prodromalsymptome und der Begleitverletzungen ist ein geeignetes Krankenhaus auszuwählen (siehe Abb 1) [5, 6, 8].
6. Schlussfolgerungen
Die Planung der medizinischen Versorgung von strahlenexponierten Patienten ist stets von der Höhe der Strahlenexposition der Patienten abhängig. Beispielsweise kann eine geringe Strahlenexposition eine große Anzahl von Personen betreffen. Evakuierungsmaßnahmen, Dekontamination und gegebenenfalls weitere Maßnahmen wie eine Verteilung von Jodtabletten (Jodprophylaxe) sind hierbei unter Umständen in großem Umfang durchzuführen. Im Falle einer hohen Strahlenexposition stellen sich gänzlich andere medizinische Probleme und Anforderungen. Bei der Versorgung von erheblich strahlenexponierten Patienten muss unverzüglich eine intensive und interdisziplinär angelegte medizinische Behandlung erfolgen. Der Aspekt einer strahlenbedingten Multiorganbeteiligung ist hier unbedingt zu berücksichtigen [3]. Gegebenenfalls müssen frühzeitig alle Vorbereitungen für eine eventuell notwendige Transplantation von hämatopoetischen Stammzellen getroffen werden. Weiterhin ist damit zu rechnen, dass die adäquate Versorgung von schwer strahlenexponierten Patienten medizinische Ressourcen in erheblichem Umfang erfordert und über Wochen bis Monate binden kann.
Literatur:
- Bay. Ministerium für Umwelt, Gesundheit und Verbraucherschutz (Hrsg.): Radioaktivität und Strahlungsmessung (8. überarbeitete Auflage), München, 2006
- Bay. Ministerium für Umwelt, Gesundheit und Verbraucherschutz (Hrsg.): Radioaktivität, Röntgenstrahlen und Gesundheit, München, 2006
- Meineke V, Fliedner TM: Radiation-induced multi-organ involvement and failure: challenges for radiation accident medical management and future research.BJR Suppl. 2005;27:196-200.
- Frenzel N, Pieper B, Abend M: Antidottherapie nach Radionuklid-Inkorporation bei radiologischen Bedrohungsszenarien. Wehrmedizinische Monatsschrift 53 (2009): 301-304
- Meineke V, Dörr HD: A-Gefahren, In: Scholz J, Sefrin P, Wenzel V.(Hrsg.): Notfallmedizin, 620-623 Stuttgart Thieme, 2007
- Sohns T, Szinicz L, Finke E-J et al.: Gesundheitsschäden durch ABC-Kampfmittel und ähnliche Noxen. In: Hempelmann G, Adams HA, Sefrin P (Hrsg): Notfallmedizin, 612–625. Stuttgart: Thieme, 1999
- Hormann V, Fischer H.: Materialsammlung zur internen Radiodekontamination von Personen - Studie im Auftrag des Bundesamts für Strahlenschutz, Salzgitter, 2009
- U.S. Department of Health and Human Services: Radiation Emergency Medical Management, URL: http://www.remm.nlm.gov/ (10.05.2011)
- Fliedner TM, Chao NJ, Bader JL et al.: Stem cells, multiorgan failure in radiation emergency medical preparedness: a U.S./European Consultation Workshop. Stem Cells. 2009;27:1205-11.
- Fliedner TM, Friesecke I, Beyrer K (eds): Medical Management of Radiation Accidents: Manual on the Acute Radiation Syndrome, British Institute of Radiobiology, London, 2001
Datum: 09.09.2011
Quelle: Wehrmedizinische Monatsschrift 2011/8-9