TUBERKULOSE
Die Tuberkulose ist nicht erst durch Erscheinen des Zauberbergs von T. Mann eine der großen klassischen Krankheiten der Welt, sondern diente auch Komponisten als Stoff für berühmte Opern: La Traviata, Hoffmanns Erzählungen und La Boheme sind zu nennen. Viele berühmte historische Persönlichkeiten sind an ihr gestorben.
So litten an Tuberkulose Rembrandt, die Geschwister Bronte, Goethe, Schiller, Chopin, Paganini, Boccherini, Dostojewski, Grieg, Orwell, Kafka, Camus, Bebel, Santana. Bis heute ist sie als Stigma angesehen und nur wenige Prominente haben ein „coming out“ gewagt. Viele Synonyme sind bekannt, neben Schwindsucht (Phtisis) sind Tabes pulmonalis, King´s evil, Scrofeln und Asthenie einige Namen.
Geschichte
Die Tuberkulose ist nicht erst durch Erscheinen des Zauberbergs von T. Mann eine der großen klassischen Krankheiten der Welt, sondern diente auch Komponisten als Stoff für berühmte Opern: La Traviata, Hoffmanns Erzählungen und La Boheme sind zu nennen. Viele berühmte historische Persönlichkeiten sind an ihr gestorben. So litten an Tuberkulose Rembrandt, die Geschwister Bronte, Goethe, Schiller, Chopin, Paganini, Boccherini, Dostojewski, Grieg, Orwell, Kafka, Camus, Bebel, Santana. Bis heute ist sie als Stigma angesehen und nur wenige Prominente haben ein „coming out“ gewagt. Viele Synonyme sind bekannt, neben Schwindsucht (Phtisis) sind Tabes pulmonalis, King´s evil, Scrofeln und Asthenie einige Namen. Als Potts Disease wird seit 1796 die Wirbelsäulentuberkulose bezeichnet, Lupus vulgaris ist Hauttuberkulose. Zeichen einer Wirbelsäulentuberkulose in Form eines Gibbus Abb. 1 finden sich schon bei ägyptischen Mumien die Sklaven, die unter schlechtesten Bedingungen beim Bau der Pyramiden eingesetzt waren, wurden die „Huster“ genannt und Diodors Bericht von den Zuständen unter den Sklaven, die in nubischen Goldbergwerken schuften mussten, erinnert an die Zustände, wie sie später aus den südafrikanischen Bergwerken berichtet werden, die noch heute ein großes Problem haben. Hippokratischen Ärzten waren die Auskultationsphänomene (der Brustkorb wurde mit dem bloßen Ohr behorcht) der trockenen und exsudativen Pleuritis wohl vertraut, wenn sie diese auch noch nicht wirklich anatomisch und pathophysiologisch zuordnen konnten. Im Mittelalter war es der Veroneser Arzt Girolamo Fracastoro (1483-1553), der eine bewundernswert exakte und auf Sektionsbefunden der Lunge aufbauende Beschreibung der Krankheit lieferte und versuchte, ihre offensichtliche Vererblichkeit und Kontagiosität zu klären. Eine starke Zunahme der Tuberkulose war mit der zum Ende des 18. Jh. in England einsetzenden Industrialisierung zu verzeichnen: Besonders Kinder mussten in den von der neuerfundenen Dampfmaschine betriebenen Fabriken unter schlimmsten Bedingungen arbeiten und waren auf engstem Raum sowohl in den Fabriken als auch in den elenden Massenquartieren der Ansteckung ausgesetzt. Die Infektiosität der Erkrankung wurde dann 1856 durch den französischen Militärarzt Villemin bewiesen: Er inokulierte tuberkulöses Material von Leichen in Kaninchen und erzeugte so charakteristische Veränderungen. Von ihm stammt auch der bildhafte Satz: „Der lungenkranke Soldat ist für seine Stubenkameraden das, was das rotzkranke Pferd für seine Stallgefährten ist“. 1882 entdeckte und beschrieb Robert Koch dann den Tuberkelbazillus, der dem Genus der Mykobakterien zugeordnet und Mycobacterium tuberculosis benannt wurde.
Epidemiologie
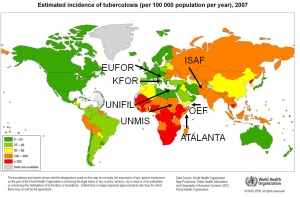
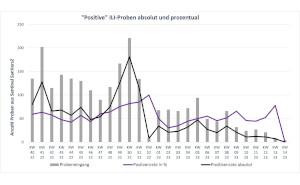
Tuberkulose gehört mit HIV und Malaria zu den drei großen weltweiten Killern – jährlich erkranken etwa 8,7 Millionen und es sterben 2 Millionen Menschen. Die Bekämpfung der Tuberkulose wird daher auch vom Global Fund nachdrücklich gefördert. Von 2006 - 2015 sieht der Finanzierungsplan der WHO 56 Milliarden Dollar zu ihrer Bekämpfung vor; bis 2050 soll sie eradiziert sein (nach WHODefinition ist hiermit eine Inzidenz von < 1: Million gemeint). Faktoren, die die Ausbreitung der Tuberkulose begünstigen sind Armut, Hunger, Krieg und politische Instabilität mit mangelnder Funktion des öffentlichen Gesundheitswesens und fehlender stabiler langfristiger Finanzierung und Durchführung der Tuberkulosebekämpfungsprogramme. Die zum Teil hohen Koinfektionsraten mit HIV sind das Hauptproblem der Länder im südlichen Afrika, wo auch die Resistenzentwicklung der Tuberkulosebakterien - wie in anderen Teilen der Welt - zu einem schwer lösbaren Problem geworden ist. Die weltweite Koinfektionsrate von HIV und Tuberkulose liegt bei ca. 2‰. In der WHO Region Europa wurden 2006 knapp 500.000 neue Fälle gemeldet, die meisten in Osteuropa : Kasachstan hatte eine Inzidenz von 282 / 100.000, Schweden von 5,5 / 100.000. In Deutschland wurden 2007 5020 Fälle gemeldet, dies entspricht einer Inzidenz von 6,1/100.000. Die Soldaten der Bundeswehr waren und sind inzwischen weltweit im Einsatz - die Operationen UNMIS, Enduring Freedom, ISAF und UNMEE finden in Gebieten mit hoher Inzidenz statt. Im Kosovo beträgt sie 50,9 : 100.000, in Bosnien 55,3 : 100.000 und in Afghanistan 150 : 100.000, im Sudan 120 : 100.000 und in Djibouti ca. 420 : 100.000 (Abb. 2). Soldaten mit engen und wiederholten Kontakten zur einheimischen (Dorf)-Bevölkerung, Wachtruppen und Angehörige des Sanitätsdienstes dürften zu den bevorzugten Risikogruppen gehören. In Deutschland ist der Anteil der Tuberkulosepatienten, die im Inland geboren sind, immer noch höher als der der im Ausland geborenen Patienten, aber es liegt der Anteil der resistenten Tuberkulose bei den im Ausland geborenen Patienten deutlich höher. So finden sich in infektiologisch ausgerichteten Abteilungen insbesondere bei HIV positiven Patienten mit Immundefekt und mit Migrationshintergrund schwere Verläufe mit einem hohen Anteil auch extrapulmonaler Manifestationen.
Bakteriologie
Tuberkelbakterien sind aerobe, amotile, nichtsporenbildende, meist leicht gekrümmte Stäbchen mit einer Länge von 2-4 µm und einer Dicke von 0,3 – 0,5 µm. Ihre wachsartige Hülle retiniert Farbstoffe auf der Basis mineralischer Säuren, daher der Begriff der Säurefestigkeit. Naher Verwandter von M. tuberculosis ist das bei Rindern isolierte M. bovis. Eine Gruppe von Mykobakterien mit unterschiedlichen Eigenschaften, aber dem gemeinsamen Vorkommen in Subsahara-Afrika wird unter M. africanum zusammengefasst. Nahe Verwandte mit geringerer Bedeutung für den Menschen sind M. microti und M. canettii. Alle diese verwandten und obligat pathogenen Bakterien werden unter dem Begriff M. tuberculosis complex zusammengefasst und von den etwa 80 verschiedenen nicht-tuberkulösen Mykobakterienspezies (MOTT = mycobacteria other than tuberculosis) und von M. leprae unterschieden.
Infektion und Determinanten der Tuberkulose
Die Infektion erfolgt über Inhalation von Tröpfchen, Ingestion von Milch oder Milchprodukten und direkte Inokulation infektiöser Materialien. Die höchsten Infektionsraten gehen von den unbehandelten, im Ausstrich positiven Patienten aus; sie haben einen Keimgehalt von mindestens 10 / 4 / ml im Sputum und sind damit mikroskopisch offen. Diese Patienten stecken in 12 Monaten circa 10 – 15 Menschen an; Dauer der Exposition, Distanz, Ventilationsverhältnisse der Umgebung beeinflussen die Infektionsrate; daher sind nahe Verwandte und beengte Lebensumstände bedeutsam und damit sozioökonomische Faktoren. Schwere und wiederholte Exposition führt in bis zu 10% (maximal 25 %) der Infizierten zur Erkrankung – wesentliche Kofaktoren sind noch nicht alle bekannt, aber Vitamin D- Mangel, HIV-Infektion und genetische Faktoren spielen eine Rolle. In Gemeinschaften mit hoher jährlicher Infektionsrate ist nahezu jeder im Alter von 20 infiziert. In den Industrieländern hat sich die Rate der jungen Erkrankten zu Lasten der Alten verschoben, da deren Infektionsrate in der Jugend höher gewesen ist. Auch bei medizinischen Eingriffen besteht grundsätzlich ein Infektionsrisiko – in erheblichem Maße auch für atypische Mykobakteriosen.
Erkrankung
10 % der Infizierten entwickeln in ihrem Leben eine klinisch signifikante Tuberkulose, die Hälfte von ihnen entwickelt Tuberkulose in den ersten Jahren nach Infektion, bei den anderen liegen möglicherweise Dekaden dazwischen. Entscheidender Faktor für die Erkrankung ist eine inadäquate zelluläre Immunantwort assoziiert mit Alter, Mangelzuständen, genetischer Disposition, immunsuppressiver Therapie, Diabetes mellitus, Zustand nach größeren gastrointestinalen Eingriffen, Lymphomen, Niereninsuffizienz und vor allem HIV. In den ersten Jahren nach der Infektion sinkt dass Erkrankungsrisiko exponentiell, um dann für den Rest des Lebens auf niedrigem Niveau zu verharren. Kinder und Jugendliche, darunter vor allem die jungen Frauen, sind besonders gefährdet. Der Hauptgrund für ein globales Wiederaufflammen der Tuberkulose, nachdem in den 70er und frühen 80 Jahren die Zahlen gesunken waren, ist die Präsenz von HIV. Eine HIVassoziierte Immunsuppression führt zu einem Erkrankungsrisiko von 5-10 % pro Jahr statt pro Leben. Armut und niedriger sozioökonomischer Status sind eindeutig mit Tuberkulose assoziiert, in den USA sind es vor allem die Obdachlosen der inner urban ghettoes, die von Tuberkulose betroffen sind. Auch enges Zusammenleben z.B. auf Schiffen, in Gefängnissen, Heimen, Kliniken ist ein belegter Faktor für hohe Transmissionsraten. So waren bei einem Ausbruch auf einem US-amerikanischen NAVYSchiff je nach Situation wo die Matrosen schliefen und wie die Ventilationsverhältnisse waren, zwischen 20 % – 80 % der Kameraden positiv im später durchgeführten Tuberkulinhauttest (THT).
Latente Tuberkulose
Das Konzept wurde entwickelt, nachdem kurze Zeit nach der Entdeckung des Erregers durch Koch in selbst gesund erscheinenden Menschen in normalen Lymphknotentuberkulose Erreger isoliert wurden, wenn die Personen, die aus anderen Gründen zu Tode gekommen waren, einer Sektion zugeführt wurden. Definitionsgemäß versteht man unter latenter Tuberkulose die Tatsache, dass wenige vitale Erreger in einem Kompartiment des Körpers ruhen. Das Konzept der Latenz ist unzureichend geklärt, besonders die Frage, ob ruhende Tuberkulosebakterien stoffwechselaktiv sind oder nicht. Die Diagnose wurde bisher anhand eines positiven THT gestellt, man ging von einem Infektionsrisiko von etwa 5 bis maximal 10 % aus, wenn die Patienten einem signifikanten Expositionsrisiko ausgesetzt waren. Die offenbar sensitiveren und spezifischeren IGRA Teste liefern ein deutlich höheres Ergebnis (s. u.).
Klinische Manifestationen und Pathologie
Nach der Infektion bildet sich ein Primärkomplex in den mittleren und unteren Lungenabschnitten aus, er ist meist pleuranahe lokalisiert und wurde schon von Laennec als <feucht-halbtrockene Kreidepaste> beschrieben, entsprechend unserem Begriff der verkäsenden Nekrose. Besonders bei Kindern kann der PK progressiv werden mit ausgedehnter Nekrose der drainierenden Lymphknoten (LK). In der Folge kann es zur Miliartuberkulose kommen. Sie ist Folge hämatogener Disseminierung und nach der Größe und Form der kleinen Infiltrate benannt: Milium ist lateinisch für das Hirsekorn. Die Veränderungen können auch latent ruhend und/oder verkalkt sein. Sie sind kleine Foci nekrotisierender granulomatöser Entzündung, die in der Lunge je 4-5 Alveolen ausfüllen. Vor allem in Milz, Leber, Lunge und Knochenmark, weniger in anderen Organen, sind sie anzutreffen. Größere miliare Infiltrate in der Lunge sind dagegen eher kompatibel mit Histoplasmose, CMV, Legionellen, Lymphom. Es kann zur Ausheilung oder Organisation / Verkalkung kommen; die Gefahr einer späteren Reaktivierung bleibt. Entweder direkt im Anschluss oder – häufiger – nach Jahren der Latenz kann es dann zur postprimären Tuberkulose der Lunge oder aller anderen infizierten Organe kommen. Die klassische Lungentuberkulose manifestiert sich eher in den oberen Lungenabschnitten oder hilusnahe. Sie ist meist die Folge einer Reaktivierung und seltener Folge einer primären oder Re-infektion. Es handelt sich um einen akuten nekrotisierenden pneumonischen Prozess, ein- oder beidseits, der sich auf weitere Lungenanteile ausbreiten kann. Solitäre Knoten in der Lunge werden als Granulome bezeichnet, es handelt sich um oft tumorähnliche, häufig kavernöse Knoten, in denen in der Hälfte der Fälle säurefeste Stäbchen nachweisbar sind. Th2 Helferzellen sezernieren Zytokine, die zur TNF-induzierten Nekrose des infizierten Gewebes führen. Das Zentrum des einschmelzenden Tuberkuloms ist sauerstoffarm und hat einen sauren pH, sodass in diesem Milieu nur wenige Bakterien überleben können, dies ist einer der Gründe, wenn bei Punktionsmaterial kein positives Ergebnis erzielt wird. Bei länger gehendem Verlauf kann es zu Granulombildung mit Verkalkung, Kavernenbildung, mit Blutung oder Aspergillom als Komplikation kommen. Die Infiltrate können vielfältige Gestalt annehmen, die klassischen radiologischen Charakteristika eines tuberkulösen Geschehens sind die einschmelzende Verkäsung, die fibrosierenden narbigen Veränderungen oder auch nur dezente flau-weiche Infiltratbildung bei Anergie durch HIV, Malnutrition oder Malignom. Narbenkarzinome sind Karzinome, die im Gefolge einer dokumentierten, mehrjährig bestehenden tuberkulösen Narbe entstehen, wie sie nach anderen Narben auch (Schussverletzungen, Messerstiche) entstehen können. In allen Fällen einer Granulom- oder Infiltratbildung spielen komplexe Immunmechanismen und besonders die T4 Zellen die entscheidende Rolle. Für Details muss auf die umfangreiche Literatur verwiesen werden. Typisch und pathognomonisch für Tuberkulose ist die oft enorme Diskrepanz zwischen den ausgedehnten bildgebenden Befunden und dem noch relativ stabilen Allgemeinzustand des Patienten, der oft schon jahrelang mit seiner Erkrankung lebt.
Extrapulmonale Manifestationen der Tuberkulose
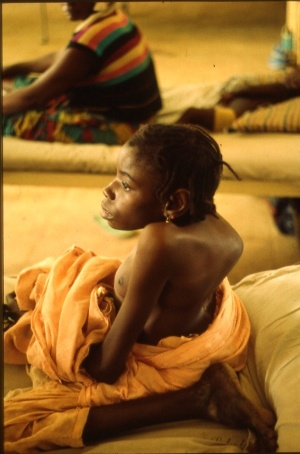
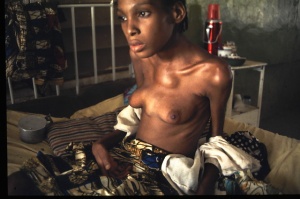
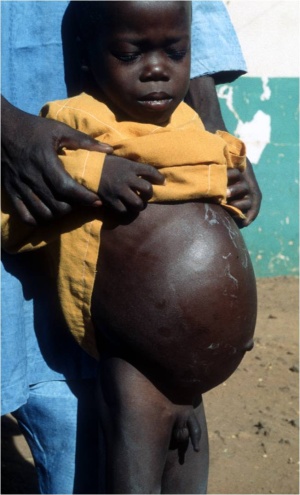
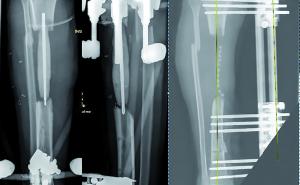
Es darf niemals vergessen werden, dass die Tuberkulose eine Multiorganerkrankung ist, die einerseits disseminiert viele Organe befallen kann und dann in der Regel nicht schwer zu diagnostizieren ist, dass es aber andererseits auch zum singulären Befall einzelner Körperteile oder Organe kommen kann. Hierbei wird dann häufig die Tuberkulose nicht in das differenzialdiagnostische Spektrum mit einbezogen oder aber an diese Diagnose nicht geglaubt, wenn die durchgeführten Untersuchungen den Nachweis von säurefesten Stäbchen nicht erbringen und auch ein pulmonales Infiltrat nicht vorliegt. Einer meiner wichtigen tropenmedizinischen Lehrer, Oberarzt Dr. M. G. Hartmann aus der Klinischen Abteilung des Bernhard-Nocht-Instituts für Tropenmedizin, prägte den für mich sehr eindrucksvollen Satz <Alles, was sich vorwölbt, ist Tuberkulose…>. In der Tat hat sich dieser Spruch in vielen Fällen bewahrheitet und kann ohne weiteres als einer der Leitsätze für die Diagnostik unklarer Weichteilschwellungen, Knochenveränderungen oder unklar bleibender Abszesse dienen. Ein eindrucksvolles Beispiel hierzu zeigt Abb. 3, eine junge Patientin aus Nigeria, die mit im Sternalbereich lokalisierten, später fluktuierenden Schwellungen langfristig im Krankenhaus behandelt wurde und gleichzeitig querschnittsgelähmt war durch eine Beteiligung der Wirbelsäule an ihrer Tuberkulose.
Periphere Lymphknoten
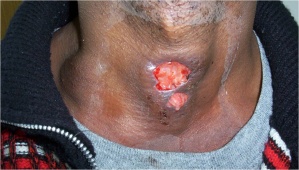
Die klassische LK-Tuberkulose der Jugendlichen ist heute in Deutschland selten geworden, wird aber bei Migranten vor allem aus Afrika und Indien gesehen und kann vor allem bei HIV-Koinfektion zu einem langwierigen und schwer zu lösenden differenzialdiagnostischen Problem werden (Abb. 4).
Weichteile und Gastrointestinaltrakt
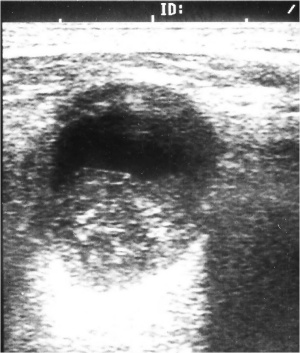
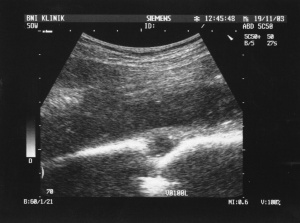
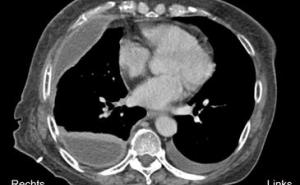
Eindrucksvolle Kasuistiken kommen zur oropharyngealen Tuberkulose aus Indien und Südostasien. Hier sind auch seltene Manifestationen der Tuberkulose, z.B. in der Speiseröhre mit Fistelbildung zur Aorta hin oder in das Mediastinum hinein, beschrieben. Ulzerierende, hypertrophische Schleimhautläsionen im mittleren Oesophagus gelten als verdächtig und müssen einer entsprechenden Diagnostik zugeführt werden. Da der Nachweis von säurefesten Stäbchen in der konventionellen histologischen Aufarbeitung der Präparate selten gelingt, muss unbedingt auch an die Entnahme von Frischmaterial zur entsprechenden PCR-Diagnostik und Kultur gedacht werden. In der oberen Körperhälfte betroffen sein können ebenfalls die Schilddrüse und die Parotis. Histologische Untersuchungen zeigen häufig nur eine granulomatöse Entzündung ohne Nachweis von säurefesten Stäbchen. Im eigenen Patientengut war eine Duodenalperforation bei einem immunsupprimierten HIV-positiven Patienten, der mit unklarem Fieber aus Afrika zurückkam, eine differenzialdiagnostisch interessante Beobachtung. Endoskopisch sah man ein tiefes, eitrig belegtes Ulkus im Bulbus duodeni, bei Instillation von Kontrastmittel in diesen Befund konnte mittels Computertomographie und Abdomen-Übersicht eine gedeckte fistelnde Perforation nachgewiesen werden. Weitere Manifestationen der Tuberkulose im GIT können ulzerierende, eine CED nachahmende Entzündungen im Bereich der Bauhinschen Klappe sein, langstreckige Darmwandveränderungen des Kolons und besonders auch des Dünndarms mit auch multiplen Perforationen und Blutungen. Die Beteiligung des Pankreas im Rahmen einer Tuberkulose kann zu einer Kompression des Gallenganges, zu ulzerierenden Veränderungen des anliegenden Duodenums und zu großen Lymphknoten-Pakten im Bereich des Pankreaskopfes führen. Große Lymphknotenpakete im Bereich der Leberpforte können zu einer mechanischen Cholestase führen und müssen gelegentlich mittels Stent drainiert werden. Abszedierende, einschmelzende Lymphknoten, die (Abb. 5) nahezu eine Sedimentation von Material zeigen, sind immer hochverdächtig auf Tuberkulose und sollten einer entsprechenden Punktion zugeführt werden. Nicht vergessen werden sollte, dass einschmelzende, im Sonogramm echoarme disseminierte Herde, aber auch einzelne echoreiche Läsionen, z.B. in der Leber und der Milz, die an sich wie Metastasen imponieren, ebenfalls einer Tuberkulose zugeordnet werden können. Differenzialdiagnostisch stellt sich hier neben malignen Veränderungen, wie z. B. bei Leukämie, Lymphom oder Kaposi Sarkom gesehen, auch die Differenzialdiagnose einer disseminierten Pilzinfektion. Seltene Manifestation einer Tuberkulose ist in der Gallenblase, insbesondere in Südostasien soll eine Beteiligung der Gallenwege häufiger sein.
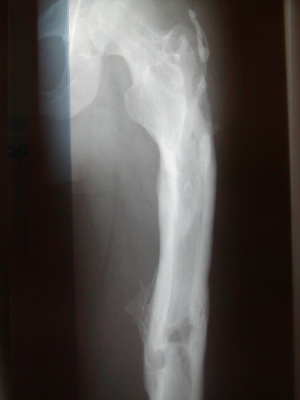
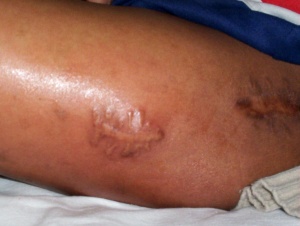
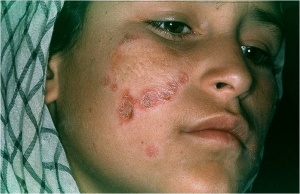
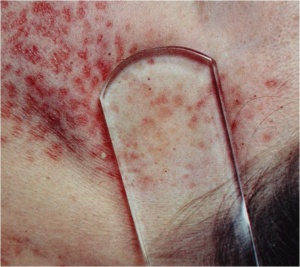
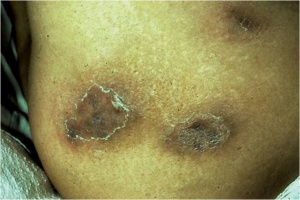
Auch die Weichteile und der Knochen können im Rahmen einer extrapulmonalen Tuberkulose betroffen sein. Sonografisch lassen sich diese Befunde gelegentlich gut darstellen (Abb. 7a und b) und somit ohne großen Aufwand gezielt punktieren. Die Unterbrechung der Kortikalis bzw. das Sichtbarwerden der Gegen-Kortikalis der langen Röhrenknochen ist immer ein Zeichen für einen nekrotischen, manchmal auch malignen, Knochenprozess. Sehr selten – auch in tropischen Ländern etwa nur 0,1 % des Patientengutes in großen Hautambulanzen – ist die HautTuberkulose, die eine mannigfache Manifestation und klinische Morphologie annehmen kann (Abb. 8 und 9). Wichtige Differenzialdiagnosen sind hier atypische Bakteriosen, die Sarkoidose, die Leishmaniose, Pilzinfektionen und letztlich auch maligne Erkrankungen der Haut. Insbesondere bei der Haut-Tuberkulose gelingt in vielen Fällen der Nachweis von säurefesten Stäbchen gar nicht oder nur mittels der Polymerase-Ketten-Reaktion, die dann aber möglichst in spezialisierten und mit Liebe arbeitenden Speziallaboren durchgeführt werden sollte. Bei einer zugrunde liegenden HIV-Infektion können gerade die Hautveränderungen, die durch Tuberkulose hervorgerufen werden, ein sehr vielfältiges und untypisches Aussehen annehmen (Abb. 10). Aus Studien ist bekannt, dass in der Regel ein Ansprechen auf eine probatorische Behandlung – wenn also der Nachweis von säurefesten Stäbchen nicht gelungen ist, oder auch Kulturergebnisse negativ bleiben – nach etwa sechs Wochen einer konsequenten Vierfachtherapie zu erwarten ist.
Differenzialdiagnose
Differenzialdiagnostisch wichtige Krankheiten sind die Sarkoidose, Lymphome, importierte Histoplasmose und Melioidose – sie alle sind zusammen mit der Tuberkulose differenzialdiagnostisch oft schwer zu erfassende, immer aber spannende Chamäleons. An Tuberkulose muss bei Erythema nodosum gedacht werden, immer bei allen chronischen Fiebern, bei lokalisierten (granulomatösen) entzündlichen Herden, bei granulomatöser Hepatitis, nichtmalignen Lymphadenitiden. Der Begriff Poncet´s Syndrom beschreibt eine assoziierte Arthritis und Morbus Bazin ist eine Bezeichnung für entzündliche subkutane Knotenbildung im Sinne einer Pannikulitis bei zu Grunde liegender Tuberkulose.
Diagnostik
Alle Untersuchungsmaterialien werden nativ versandt, mit Ausnahme von Magensaft (mit Phosphatpuffer versetzen), Venenblut (in Citrat- oder Heparinröhrchen verschicken, NICHT in EDTA) und Gewebsproben und Abstriche (in ca. 1ml Kochsalzlösung geben). Gerade für die PCR sind nur kleine Materialmengen nötig, daher ist diese Technik auch bei Gewinnung von Biopsaten, die primär zur histologischen Aufarbeitung gehen, durch Verwendung von ganz kleinen Gewebspartikeln („Stecknadelkopf“) einsetzbar. Die Mikroskopie ist trotz modernster Verfahren bezüglich Schnelligkeit, Aussagekraft und Kosten eines der wichtigsten Verfahren in der Diagnostik der Tuberkulose. Ein mikroskopischpositiver Befund (Abb. 11) korreliert mit der potentiellen Infektiosität und damit der Isolierungsbedürftigkeit der Patienten. Neben der Fluoreszenzmikroskopie wird weltweit die Färbung nach Ziehl-Neelsen, die als Standardverfahren gilt, durchgeführt. Einige Labore setzen eine Acridinorange-Färbung ein, die als sensitiver, aber weniger spezifisch gilt. Eine Unterscheidung zwischen atypischen, auch apathogenen ubiquitären Mykobakterien und typischen ist nicht möglich. Mit Hilfe der Nukleinsäureamplifikationstechniken (NAT, Polymerasekettenreaktion, PCR) ist es möglich, DNA oder RNA von Bakterien nachzuweisen; das bedeutet gerade für die langsamwachsenden Mykobakterien einen deutlichen Zeitgewinn. Allerdings kann und darf z. Zt. eine Diagnostik nicht ausschließlich mit Hilfe der NAT erfolgen, da: 1. auch mit dieser Methode keine 100 %ige Spezifität (95 – 98 %) und Sensitivität (80 – 90 %) erreicht werden kann; 2. kein Material für die Empfindlichkeitsprüfung zur Verfügung steht; 3. kein Nachweis von nichttuberkulösen Mykobakterien (NTM) möglich ist, da nahezu alle käuflichen Testkits ausschließlich Tuberkulosebakterien detektieren. Es müssen daher immer parallel Kulturverfahren eingesetzt werden. Dies gilt besonders auch, wenn mit Resistenzen zu rechnen ist. Die Resistenz für Rifampizin und Isoniazid lässt sich schnell routinemäßig molekularbiologisch erfassen, die Diagnose von Resistenzen gegenüber Zweitlinienmedikamenten ist Sache von Speziallaboren. Neben den Tuberkulosebakterien sind noch über 100 nichttuberkulöse Mykobakterienspezies beschrieben (NTM), die gerade bei immunsupprimierten Patienten eine Rolle spielen. Ihre Differenzierung erfolgt in erster Linie über molekularbiologische Verfahren wie Gensonden.
Indirekte Testverfahren
Tuberkulin-Haut-Test / Mendel-Mantoux Test
Nach intrakutaner Applikation einer in I. U. definierten Menge von Tuberkulose - Antigen (Purified Protein Derivative,PPD) kommt es nach 48 - 72 Stunden zu einer Hautreaktion unterschiedlicher Ausprägung. Ihr Ausbleiben kann ein Hinweis auf fehlenden Antigenkontakt sein, aber auch für komplette Anergie zum Beispiel bei zellulärem Immundefekt sprechen. Positive Reaktionen gehen mit einer fühlbaren Erhabenheit einher. Eine überschießende lokale „Starkreaktion“ muss als hochverdächtig für eine Infektion angesehen werden. Falsch positive Reaktionen kommen bei Infektion mit atypischen Mykobakterien und Geimpften vor und schränken die Spezifität stark ein. Erfahrungsgemäß ist die standardisierte Durchführung, Ablesung und korrekte Dokumentation ein Problem auch in der Bundeswehr. Diese unbefriedigende Situation hat zur Entwicklung moderner indirekter Verfahren geführt, die als IGRA (Interferon Gamma Releasing Assay) bezeichnet werden. Die neuen Testverfahren zur Diagnose besonders der latenten Tuberkulose machen sich die Tatsache, dass durch einen Erregerkontakt vorstimulierte Patientenlymphozyten bei Stimulation in antigenbeschichteten Probenröhrchen mehr Interferon freisetzen als nicht vorsensibilisierte, zu Nutze (QuantiFERONTUBERKULOSE GOLD / GOLD in Tube Test); ein ähnliches Verfahren misst die Zahl der Gamma- IF-produzierenden Lymphozyten (T Spot TUBERKULOSE). Es bedarf einer Blutentnahme und gewisser Transportkautelen, der Test ist aber nicht subjektiv ableser-abhängig wie der MMT, nicht falsch positiv bei vorangegangener Impfung und nur durch wenige atypische Mykobakterienspezies störbar. Allerdings sollte eine Mitogenkontrolle immer mitgeführt werden, was den Aufwand und die Kosten erhöht. Kreuzreaktionen sind möglich mit atypischen Mykobakterien. Eine 2008 publizierte Metaanalyse kommt zu dem Schluss, dass die Sensitivität dieser Verfahren (beeinflusst durch Testtechnik und Patientenkollektive) zwischen 76 % und 90 % liegt bei einer Spezifität zwischen 87 % und 98 %. Unabhängig vom eingesetzten Verfahren bedeutet ein positives Ergebnis entweder latente Infektion, eine durchgemachte oder auch aktive Erkrankung - es kann nicht zwischen diesen Zuständen allein mithilfe des IGRAs unterschieden werden. Bei zellulärer Immunsuppression (z.B. bei HIV Infektion mit Helferzellzahlen zwischen 100 und 200/µl) sind die Resultate, besonders wenn negativ, nur mit Vorbehalt zu verwenden.
Bedeutung des IGRA für die Prognose
Zwei Studien haben eine Erkrankungsrate von 14 % bzw. 16 % bei Patienten mit positivem IGRA gezeigt, wenn eine Exposition vorangegangen war. Damit ist der Test nicht nur deutlich spezifischer als der MMT, sondern auch sensitiv, was seine höheren Kosten wett machen dürfte. Im Bundeswehralltag wird dieser Test zur Zeit noch relativ ungeregelt eingesetzt; die Phase der Erfahrungsgewinnung des einzelnen Arztes muss in Bälde durch eine Verfahrensanweisung zur Indikation, Kontrolle, weiteren diagnostischen Maßnahmen und zum therapeutischen Vorgehen bei positivem Befund ersetzt werden. Vorschläge hierzu liegen vor. Mit einer neunmonatigen INH-Gabe kann die Rate der tatsächlichen Erkrankungen nach Exposition mit positivem Testausfall minimiert werden. Für die BW stellt sich zusätzlich die Frage nach der Auslandsverwendungsfähigkeit bei positivem Test allein und bei prophylaktischer INH-Einnahme. Eine Reihe von offenen Fragen müssen in der nahen Zukunft noch beantwortet werden: So ist unklar, wann und ob ein Test nach Behandlung oder spontan im Zeitverlauf negativ wird. Interessant ist die Beobachtung, dass die Teste in tuberkulösen Exsudaten hochpositiv auch im Vergleich zu den Resultaten aus dem peripheren Blut sein können.
Radiologie
Das einfache Thoraxübersichtsbild in zwei Ebenen hat noch immer seine Berechtigung; schließt doch ein negativer Befund eine fortgeschrittene offene Lungentuberkulose weitgehend aus. Die klassischen Befunde sind oben bereits erwähnt worden. Neu aufgetretene flaue Verdichtungen neben alten fibrotischen Veränderungen sind verdächtig auf eine Reaktivierung. Paratracheale, mediastinale und hiläre Lymphknotenvergrößerungen sind vor allem bei Patienten aus Asien und Afrika häufig. Natürlich ist eine kontrastmittelgestützte CT des Thorax heute eine zumindest in den Industrieländern schnell verfügbare, viele Details zeigende Zusatztechnologie. In den hauptbetroffenen Ländern in den Tropen und unter einfacheren Verhältnissen wird man sich aber häufig mit einer radiologischen Behelfstechnik begnügen müssen, die aber auch eindrucksvolle Befunde liefern kann (Abb. 11).
Therapie
Historische Zahlen zeigen bei unbehandelten Patienten eine Chronifizierung bei 18 %, eine Heilung in 33 % und einen tödlichen Verlauf in 49 %. Die Therapie erfolgt gemäß international gültigen Leitlinien (WHO, British Thoracic Society, Deutsches Zentralkomitee zur Bekämpfung der Tuberkulose DZK) und im Rahmen staatlicher Tuberkulosebekämpfungsprogramme. Grundsätzlich sollte eine tuberkulostatische Therapie nur von erfahrenen Ärzten zusammengestellt und betreut werden. Der Schlüssel zu einer erfolgreichen Behandlung ist der gute Rapport zwischen Arzt und Patient, der sich einer immer mindestens sechsmonatigen (manchmal aber auch über Jahre nötigen) kontrollierten Medikamenteneinnahme unterziehen muss, der einem langfristigen Follow-Up unterliegt und Anlass für oft weitreichende Umgebungsuntersuchungen ist. In vielen Ländern ist der Weg ins Krankenhaus und die Beschaffung der Medikation mit Kosten verbunden, die die finanziellen Möglichkeiten der Patienten weit übersteigen. DOTS (directly observed treatment (Abb. 12) bezeichnet die von der WHO entworfene erfolgreiche Strategie der Einnahme der Tabletten unter den Augen einer oft selbstgewählten Vertrauensperson (Dorfältester, Verwandter) was eine ambulante und damit vereinfachte Behandlungsweise bedeutet. Klare Kriterien für stationär behandlungsbedürftige Patienten sind vom DZK erarbeitet worden. Zum Einsatz kommt bei fehlender Resistenz eine klassische Vierfachkombination ausgewählt aus den Substanzen Rifampizin, Isoniazid, Ethambutol, Pyrazinamid, Streptomyzindieses hat in den letzten Jahren auf Grund der Notwendigkeit der parenteralen Gabe und wegen zunehmender Resistenz in den Tropen klar an Bedeutung verloren. Es sollten feste Kombinationen eingesetzt werden; die Dosierung folgt dem Körpergewicht und muss bei bestehenden Organschäden kundig angepasst werden. In Deutschland ist eine Substitution von Vitamin B 6 a priori Standard, da unter INH durch vermehrte Ausscheidung von Pyridoxin eine Polyneuropathie auftreten kann. Nach einer vierfachen Induktionstherapie über zwei Monate folgt bei unkompliziertem Verlauf und fehlender Resistenz in der Regel eine viermonatige zweifache Erhaltungstherapie mit INH und Rifampizin. Komplizierte Verläufe - die eine Verlängerung der Behandlungsdauer bedingen können - sind vor allem beim Auftreten von Leberfunktionsstörungen zu erwarten, aber auch Nieren – und Augenkomplikationen kommen vor. Vor allem bei ausgedehnten extrapulmonalen Tuberkulosen der Knochen, des ZNS, bei Miliartuberkulose und bei schweren Immundefekten sind verlängerte Behandlungszeiten nötig – das Maximum lag nach eigenen Erfahrungen bei vier Jahren. ZNS – Tuberkulosen und schwerwiegende Einschränkungen der Lungenfunktion bei pulmonaler Tuberkulose können mit der Zugabe von Prednison positiv beeinflusst werden wie auch rezidivierende Ergüsse; kontrollierte systematische Studien hierzu fehlen aber. Langwierige Pleuraexsudate bedürfen zusätzlich einer konsequenten drainierenden und physikalischen Behandlung.
Resistenzen
Durch Studien ist belegt, dass ein sechsmonatiges Therapieregime nur dann ausreichend effizient ist, wenn Rifampizin und INH zusammen eingesetzt werden. Bei Vorliegen einer Monoresistenz gegenüber Rifampizin wird traditionell (z.B. Guidelines der British Thoracic Society) INH mit Ethambutol oder Pyrazinamid über einen Zeitraum von 18 Monaten gegeben. Bei INH Resistenz werden Rifampizin und Ethambutol eingesetzt. Resistenzbildung ist immer mit der vorangegangenen Exposition gegenüber Antibiotika verknüpft. Wildtyp-Bakterien zeigen so gut wie nie Resistenzen. Tabelle 3 zeigt die wesentlichen Faktoren, die zu ihrer Entstehung beitragen:
• inkomplette tuberkulostatische Vorbehandlung,
• Herkunft aus MDR-Tuberkulose- Hochprävalenzregionen oder Kontakt zu MDR-Tuberkulosepatienten,
• Gefängnisaufenthalte,
• möglicherweise HIV-Infektion.
Seit 2008 berichtet die WHO über die deutliche Zunahme medikamentenresistenter Tuberkulosefälle. Resistente Tuberkulosen finden sich besonders in den Ländern, in denen in den vergangenen Jahren Tuberkulose Kontrollprogramme fehlschlugen oder inkonsequent durchgeführt wurden – wie zum Beispiel in der ehemaligen SU, wo schon über 10% der Patienten mit einer primären Tuberkulose mit einem multiresistenten (MDR-resistent mindestens gegenüber Isoniazid und Rifampizin, den beiden wichtigsten Medikamenten in der Therapie) Stamm infiziert sind. Weitere Länder sind Israel, Teile Chinas, Indien – sie bildeten 2006 mit 261.362 Fällen 62 % der weltweiten Fälle. Besonders hohe Prozentsätze von MDR Tuberkulose bei Neuerkrankten finden sich in Myanmar, Bangladesh, den Philippinen, China. In Indien sind bereits 30 % der Tuberkulose Stämme resistent gegen Chinolone der 2. Generation. Dreizehn Länder aus der Europäischen Region der WHO führen die Liste der weltweit höchsten Prävalenzzahlen für multiresistente Tuberkulose an. Nach Schätzungen treten in der Region jährlich 70 000 Fälle multiresistenter Tuberkulose auf, 95 % davon im Osten. Damit machen sie in diesem Teil der Region durchschnittlich 15 % aller Fälle aus, wobei in einigen Ländern Raten zu verzeichnen sind, die weltweit zu den höchsten Werten zählen. Die Behandlung der multiresistenten Tuberkulose mit Zweitrangmedikamenten dauert länger, ist teurer und mit mehr Nebeneffekten verbunden. Immerhin haben mehrere Länder durch erfolgreiche Programme 50– 60 % der Menschen mit multiresistenter Tuberkulose heilen können. Seit 2006 tritt nun auch <extensively drug-resistant tuberculosis> (XDR-Tuberkulose) auf - dabei liegt eine MDR-Tuberkulose mit zusätzlichen Resistenzen gegenüber mindestens einem der Fluorchinolone und einem der drei injizierbaren Zweitrangantituberkulotika Amikacin, Kanamycin oder Capreomycin vor. Zwei erste Fälle einer extrem resistenten Tuberkuloseform (XXDRTuberkulose) sind in der Europäischen Region nachgewiesen worden. Diese Form der Tuberkulose ist resistent gegen alle Erst- und Zweitrangmedikamente und damit praktisch unheilbar.
Zusammenfassung und Hinweise für die klinische Praxis
Bei allen unklaren generalisierten oder lokalisierten entzündlichen Krankheitsprozessen: think Tuberculosis< ! (Abb.13). Negative PCR oder negative Mikroskopie und Kultur schließen Tuberkulose nie aus. Vorbehandlung mit Chinolonen sollte unterbleiben, da dies Kulturergebnisse gefährdet. IGRA sind moderne und zukunftsweisende Verfahren besonders zur Diagnostik der latenten Tuberkulose, aber Kreuzreaktionen sind auch bei ihnen möglich. Die Therapie der Tuberkulose sollte nur von Erfahrenen durchgeführt werden.
Datum: 14.10.2010
Quelle: Wehrmedizin und Wehrpharmazie 2010/3