BRAUCHT DER ZENTRALE SANITÄTSDIENST DER BUNDESWEHR QUALITÄTSMANAGEMENT?
Der zivile Gesundheitssektor und der Zentrale Sanitätsdienst der Bundeswehr mussten in den letzten Jahren große Veränderungen bewältigen. Einige der Veränderungen betrafen aufgrund der Vernetzung des zivilen Gesundheitsmarktes und des Zentralen Sanitätsdienstes beide Gesundheitssektoren andere Veränderungen betrafen ausschließlich den Zentralen Sanitätsdienst der Bundeswehr.
Mit der Einführung der pauschalierten Abrechnung nach DRGs im Jahr 2004 in Deutschland mussten sich Akutkrankenhäuser neu ausrichten. Die neue Abrechnungsform erhöhte den wirtschaftlichen Druck auf die Krankenhäuser. Ein politisch gewollter Bettenabbau in Deutschland begann und jede Klinik in Deutschland, die ihre Betten- und Behandlungszahlen halten oder steigern will, muss um Patienten werben, um freie Krankenhausbetten und damit freie Behandlungskapazitäten zu füllen. Zu dem steigenden wirtschaftlichen Druck soll durch eine unabhängige externe Qualitätssicherung die Behandlungsqualität in Krankenhäusern transparent werden, um dem Kunden „Patient“ im Gesundheitswesen mehr Autonomie zu verleihen. Alle Behandlungseinrichtungen im deutschen Gesundheitswesen stehen seitdem vor dem Problem die Faktoren Kosten, Zeit und Qualität bestmöglich in ihrer medizinischen Behandlung zu vereinen. Seit circa 4 Jahren erschwert des Weiteren ein Fachkräfte- und inbesondere ein Ärztemangel die medizinische hochqualitative Leistungserstellung.
Zusätzlich leidet der Sanitätsdienst der Bundeswehr unter einem Attraktivitätsverlust aufgrund häufigerer, intensiverer und gefährlicherer Auslandseinsätze. Dies um so mehr als weder im Politischen noch in der Bevölkerung Aufklärung über die Notwendigkeit der Auslandseinsätze herrscht und so auch zivile, an den Dienst in den Streitkräften interessierte Ärzte, nicht für den Sanitätsdienst gewonnen werden können. Hinzukommen lange bürokratische Wege, fehlende praxisnahe IT-Unterstützung für medizinische Prozesse und schnelle tatkräftige Umsetzung der im zivilen bereits vorhandenen Behandlungsstrukturen. Das erfolgreich praktizierte Modellprojekt „Sektorenübergreifender Behandlungspfad Knietrauma“ zwischen dem Fachsanitätszentrum
Zieldefinition
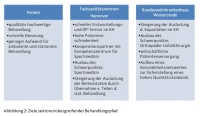
Am Anfang erarbeiteten beide Einrichtungen eine Zieldefinition für den sektorenübergreifenden Behandlungspfad aus Sicht des Patienten und beider medizinischen Einrichtungen (siehe Abbildung 2). Im Fokus für den Patienten steht dabei eine qualitativ bestmögliche medizinische Behandlung mit dem Ziel einer schnellen Genesung. Für das Fachsanitätszentrum Hannover und das Bundeswehrkrankenhaus Westerstede standen eine hohe Patientenzufriedenheit, eine gute Auslastung der medizinischen Einrichtungen sowie eine Schwerpunktbildung für Sportmedizin, Orthopädie und Unfallchirurgie im Mittelpunkt.
Erstellen einer Prozesslandschaft und Schnittstellendarstellung
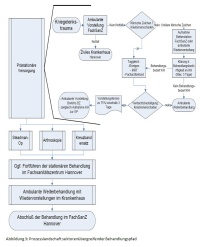
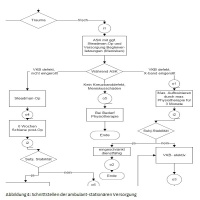
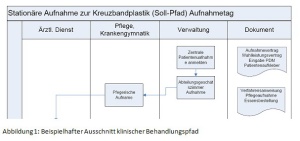
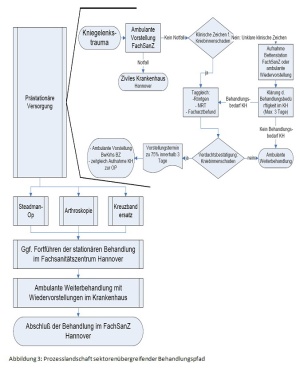
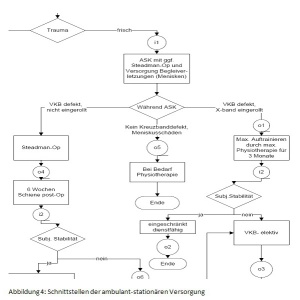
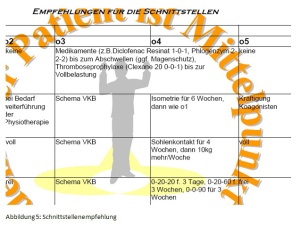
Als zweiter Schritt wurde dann eine Prozesslandschaft erstellt. Kernziel der Prozesslandschaft ist, die Zeiten vom Auftreten eines Kniegelenktraumas bis zur Diagnosesicherung und schließlich Operation zu verkürzen (siehe Abbildung 3). Patienten mit einem akuten Kniegelenkstrauma werden dafür nach Ausschluss einer Notfallindikation taggleich einem Facharzt vorgestellt und erhalten notwendige radiologische Diagnostik wie zum Beispiel ein MRT des betroffenen Kniegelenkes. Bei unklarem Befund wird innerhalb von 3 Tagen stationär oder ambulant die Diagnose im Fachsanitätszentrum Hannover gesichert. Im Bundeswehrkrankenhaus Westerstede wird dann anhand 3 klinischer Behandlungspfade vorgegangen und die Behandlung wird mit einer standardisierten Nachbehandlung im Fachsanitätszentrum Hannover abgeschlossen. Besonderen Wert wurde dabei auf die Gestaltung der Schnittstellen gelegt (siehe Abbildung 4 und 5). Für jeden Übergang zwischen den medizinischen Behandlungseinrichtungen ist hier dargestellt, welche Informationen das Fachsanitätszentrum dem Krankenhaus sowie das Krankenhaus dem Fachsanitätszentrum liefern muss damit eine verzugsfreie Behandlung möglich ist. Die klinischen und ambulanten Behandlungspfade schaffen dabei eine Transparenz des Behandlungsablaufes in der erstellenden Einrichtung sowie in der Kooperationseinrichtung, die gemeinsamen erstellten Schnittstellenvereinbarungen sparen dem Patienten unnötige Wartezeiten durch fehlende Dokumente. Behandlungspfade und Schnittstellenempfehlungen schaffen einen gemeinsamen Behandlungsstandard und der Patient wird von der guten Kooperation überzeugt.Als zweiter Schritt wurde dann eine Prozesslandschaft erstellt. Kernziel der Prozesslandschaft ist, die Zeiten vom Auftreten eines Kniegelenktraumas bis zur Diagnosesicherung und schließlich Operation zu verkürzen (siehe Abbildung 3). Patienten mit einem akuten Kniegelenkstrauma werden dafür nach Ausschluss einer Notfallindikation taggleich einem Facharzt vorgestellt und erhalten notwendige radiologische Diagnostik wie zum Beispiel ein MRT des betroffenen Kniegelenkes. Bei unklarem Befund wird innerhalb von 3 Tagen stationär oder ambulant die Diagnose im Fachsanitätszentrum Hannover gesichert. Im Bundeswehrkrankenhaus Westerstede wird dann anhand 3 klinischer Behandlungspfade vorgegangen und die Behandlung wird mit einer standardisierten Nachbehandlung im Fachsanitätszentrum Hannover abgeschlossen. Besonderen Wert wurde dabei auf die Gestaltung der Schnittstellen gelegt (siehe Abbildung 4 und 5). Für jeden Übergang zwischen den medizinischen Behandlungseinrichtungen ist hier dargestellt, welche Informationen das Fachsanitätszentrum dem Krankenhaus sowie das Krankenhaus dem Fachsanitätszentrum liefern muss damit eine verzugsfreie Behandlung möglich ist. Die klinischen und ambulanten Behandlungspfade schaffen dabei eine Transparenz des Behandlungsablaufes in der erstellenden Einrichtung sowie in der Kooperationseinrichtung, die gemeinsamen erstellten Schnittstellenvereinbarungen sparen dem Patienten unnötige Wartezeiten durch fehlende Dokumente. Behandlungspfade und Schnittstellenempfehlungen schaffen einen gemeinsamen Behandlungsstandard und der Patient wird von der guten Kooperation überzeugt.
Qualitätsindikatoren
Möglich wird eine reibungslose Zusammenarbeit beider Einrichtungen durch die Zusicherung einer definierten Prozessqualität, die in Abbildung 6 dargestellt wird. Nur durch eine vollständige und standardisierte Voruntersuchung der Patienten im Fachsanitätszentrum Hannover nach Vorgabe der Fachärzte des Bundeswehrkrankenhaus werden Patienten sofort behandelt. Die verzugsfreie Behandlung im Krankenhaus kann dabei garantiert werden, da der Patient aufgrund der Voruntersuchungen bereits vor Eintreffen in das Krankenhaus zum Beispiel im Operationsplan berücksichtigt werden kann.
Erfahrungen
Der sektorenübergreifende Behandlungspfad „Knietrauma“ stellt einen gelungenen Auftakt zur Abstimmung regionaler Sanitätseinrichtungen und Bundeswehrkrankenhäuser dar und könnte bei breiter Ausfächerung den betreuten Soldaten eine Behandlungsqualität bieten, die das zivile Gesundheitssystem ihren Versicherten zur Zeit noch nicht bieten kann. Erfolgsfaktoren für die Erstellung des sektorenübergreifenden Behandlungspfades sind:
- Erarbeiten eines gemeinsames Behandlungsstandards durch Ärzte beider Einrichtungen auf „Augenhöhe“,
- Erfahrung mit der Erstellung von klinischen Behandlungspfaden und Prozess- sowie Changemanagementwissen,
- Moderation und Abstimmung durch Mitarbeiter einer Abteilungen für Controlling und Qualitätsmanagement,
- Innovationsbereitschaft in beiden Einrichtungen,
- dauerhafter Verbleib von Schlüsselpersonal ohne Unterbrechung in Ihrer Verwendung,
- Incentivierung aller an der Erstellung beteiligten Soldaten sowie
- Incentivierung von Personal für Einhalten des sektorenübergreifenden Behandlungspfades.
Durch sektorenübergreifende Behandlungspfade binden Bundeswehrkrankenhäuser Einweiser aus regionalen Sanitätseinrichtungen und Überweisungen in zivile Kliniken werden vermindert. Neben der Einweiserbindung nimmt auch die Patientenbindung zu dem Bundeswehrkrankenhaus und der regionalen Sanitätseinrichtung zu und ein positives Image der medizinischen Einrichtungen kann aufgebaut werden. Als „First-Mover“ im Gesundheitsmarkt kann der zentrale Sanitätsdienst so wichtige Erfahrungen im sektorenübergreifenden Prozessmanagement sammeln.
Braucht der zentrale Sanitätsdienst der Bundeswehr Qualitätsmanagement?
Ja, der zentrale Sanitätsdienst der Bundeswehr braucht ein effizientes Qualitätsmanagement und hier besonders ein effizientes Schnittstellenmanagement beim Übergang zwischen den Versorgungsbereichen im Inund Ausland. Im Inland wird eine starke Marktposition für den zentralen Sanitätsdienst nur bei nachgewiesener hoher Qualität erreichbar sein. Private Klinikkonzerne investieren seit Jahren in Management und hier besonders in den Aufbau von Prozessmanagementstrukturen und schaffen so einen konzerninternen Wissensvorsprung.
Auch der Sanitätsdienst muss nun zügig, unbürokratisch und tatkräftig diese Prozessmanagementstrukturen aufbauen: Besonders im Auslandseinsatz bei der Versorgung von Verwundeten hat der Zentrale Sanitätsdienst der Bundeswehr nämlich mit einer Vielzahl von Schnittstellen zu kämpfen: von der Erstversorgung durch einen beweglichen Arzttrupp, die Weiterversorgung im Feldlager, während einer Repatriierung im MedEvac-Flugzeug bis zur Anschlussversorgung im Bundeswehrkrankenhaus. Erschwerend kommt im Auslandseinsatz hinzu, dass die Beteiligten einer Rettungskette ständig wechseln können. Hier minimieren Prozess- und Schnittstellenstandards das Risiko von Fehlern und geben den Beteiligten Handlungssicherheit. Nachdem diese abgestimmten Behandlungsstrukturen zwischen Versorgungsbereichen geschaffen sind, müssen individuelle und praxisnahe EDV-Lösungen die neuen Strukturen unterstützen und damit Ärzte und Fachpersonal entlasten. So steigt dann auch die Attraktivität des Sanitätsdienst.
Fazit
Das Erstellen von Qualitätsmanagementstrukturen wie zum Beispiel sektorenübergreifenden Behandlungspfaden ist ressourcenintensiv und nicht ohne größere Anfangsinvestition zu bewältigen. Hierfür muss unter anderem gut ausgebildetes und entsprechend dem zivilen Standard entlohntes Personal für Controlling- und Qualitätsmanagementaufgaben im Haupt- und nicht im Nebenamt zur Verfügung stehen und vorhandene erfolgserprobte Einzellösungen müssen nach individueller Anpassung auf das Ganze übertragen werden. So entsteht automatisch eine Symbiose aus Effizienz- und Attraktivitätssteigerung durch Beteiligung der Mitarbeiter. Neuen Prozessstrukturen müssen durch EDV-Lösungen unterstützt werden, um Ärzte und anderes Fachpersonal von administrativen Aufgaben zu entlasten. Der Sanitätsdienst muss jetzt handeln, um zukünftig den Patienten weiter eine sehr gute Versorgung bieten zu können. Maßstab darf dabei nicht der zivile Gesundheitssektor sein, sondern das Bestreben muss sein, diesen Maßstab zu übertreffen.
Datum: 18.10.2009
Quelle: Wehrmedizin und Wehrpharmazie 2009/3