EXPERTENSTANDARD ENTLASSUNGSMANAGEMENT
Implementierung am Bundeswehrzentralkrankenhaus Koblenz
Im Jahr 2003 wurde der Expertenstandard „Entlassungsmanagement“ (EM) durch eine Expertengruppe des Deutschen Netzwerks für Qualitätsentwicklung in der Pflege verabschiedet und offiziell bundesweit in Kraft gesetzt. Dieser Expertenstandard wurde auf Initiative und im Auftrag des Bundes mit dem Ziel einer qualitativen Steigerung im Gesundheitswesen entwickelt. Das Deutsche Netzwerk für Qualitätsentwicklung in der Pflege (DNQP) ist ein bundesweiter Zusammenschluss von FachkollegInnen in der Pflege, die sich mit dem Thema Qualitätsentwicklung auseinandersetzen. Übergreifende Zielsetzung des DNQP ist die Förderung der Pflegequalität auf der Basis von Praxis- und Expertenstandards in allen Einsatzfeldern der Pflege. Die inhaltliche Steuerung des DNQP erfolgt durch einen Lenkungsausschuss, dessen Mitglieder in unterschiedlichen Aufgabenfeldern der Pflege tätig sind und sich dort mit Fragen der Qualitätsentwicklung in der Pflege befassen. Es handelt sich um VertreterInnen aus Pflegewissenschaft, -management, -lehre und -praxis. Für die Durchführung wissenschaftlicher Projekte und Veröffentlichungen steht ein wissenschaftliches Team an der Fachhochschule Osnabrück zur Verfügung.
Das DNQP führt einen kontinuierlichen Fachdialog über aktuelle Qualitätsthemen mit Partnerorganisationen auf europäischer Ebene. Auf nationaler Ebene besteht eine enge Kooperation zum Deutschen Pflegerat e.V. (DPR). Kontakte werden zu allen qualitätsrelevanten Institutionen im Gesundheitswesen und der Altenhilfe unterhalten. Zentrale Aufgabenschwerpunkte des DNQP sind:
• Entwicklung, Konsentierung und Implementierung evidenzbasierter Expertenstandards
• Beforschung von Methoden und Instrumenten zur Qualitätsentwicklung und -messung.
Beständiges und Gewohntes galt es bei Implementierung des Expertenstandards „Entlassungsmanagement“ daraufhin zu verändern, neue Wege zu gehen, sowie neue Gedanken und Strukturen, insbesondere in der Zusammenarbeit berufsgruppenübergreifender Bereiche im Gesundheitswesen, zu etablieren. Die Erfahrung zeigt, dass gewohnte zugeordnete Bereiche, die dem persönlichen Einfluss einer oder mehrerer Personen direkt unterstehen, von diesen höchst ungern für notwendige Veränderungen zugänglich gemacht werden. Veränderungen und übergreifende Zusammenarbeit erhalten ein anderes Gesicht, da die Öffnung von Grenzen der Einflussbereiche mit der Gefahr einher geht, eigenen Einfluss zu verlieren.
Gerade in der Etablierung dieses übergreifenden Expertenstandards bedarf es der Einsicht und Überzeugungsarbeit der Notwendigkeit zur Veränderung. Dies wiederum bedeutet einen investiven hohen Zeitaufwand und Energie. Doch ohne diesem Aufwand ist jede neue Entwicklung dem Scheitern sehr nahe.
Im Bundeswehrzentralkrankenhaus Koblenz ist das Entlassungsmanagement mit den hierzu notwendigen Veränderungen erfolgreich umgesetzt und im Dezember 2008 abgeschlossen worden.
Wozu der Expertenstandard „Entlassungsmanagement“ (EM)
Das Entlassungsmanagement dient der Vermeidung von Versorgungsbrüchen bei der Entlassung eines Patienten nach dem Krankenhausaufenthalt. Versorgungsbrüche führen zu unnötiger Leidbelastung der Betroffenen und ihrer Angehörigen, aber auch durch die damit oftmals verbundenen „Drehtüreffekte“ wiederholter Aufnahmen und Entlassungen zur Verschwendung knapper Ressourcen im Gesundheitswesen. Der im Expertenstandard EM gewählte Patientenbegriff bezieht sich primär auf Personen mit einem poststationären Pflege- und Unterstützungsbedarf. In der Mehrzahl handelt es sich dabei um ältere Menschen sowie multimorbide Patienten mit meist chronischen Erkrankungen. Der Expertenstandard regelt nicht das organisatorische Vorgehen des Entlassungsmanagements innerhalb der jeweiligen Einrichtungen (Absprachen in direkter Form zwischen allen Beteiligten oder Einsatz einer koordinierenden Vermittlungsinstanz). Er stellt vielmehr in Rechnung, dass viele Einrichtungen bereits über Ansätze einer systematischen Patientenentlassung verfügen, die sich mit Hilfe des Expertenstandards weiter optimieren lassen. Gleichwohl geht der Standard mit Bezug auf internationale Studien davon aus, dass im Entlassungsprozess die Pflegefachkraft aufgrund ihrer Nähe zu Patienten und Angehörigen die entscheidende Koordinationsfunktion einnimmt. Das heißt jedoch nicht, dass sie alle Schritte des Entlassungsmanagements selbst durchführt. Ein gelungenes Entlassungsmanagement kann nur in multidisziplinärer Zusammenarbeit erreicht werden, in der auch die anderen Berufsgruppen aus Medizin, Sozialarbeit, Physiotherapie, Ergotherapie und Psychologie ihren Anteil wahrnehmen.
Die Ausgangssituation bei der Entlassung von stationären Patienten
Anfang 2005 entschied die Leitung des Pflegedienstes im Bundeswehrzentralkrankenhaus Koblenz die Entlassung von stationären zivilen und militärischen Patienten nach den Vorgaben des Nationalen Expertenstandards „Entlassungsmanagement“ für das Krankenhaus zu regeln.
Grundlage stellte nicht allein die Existenz eines nationalen Expertenstandards dar, sondern dass die Entlassung von stationären Patienten mit Versorgungsbedarf nicht ausreichend geregelt bzw. immer wieder problembehaftet war. Die verkürzte Verweildauer der Patienten in heutiger Zeit erforderte eine bessere Organisation benötigter Pflegehilfsmittel und eine verbesserte Überleitung der Patienten nach Extern. Die Entlassung des Patienten wurde relativ spät, manchmal sogar erst am Tag der Entlassung und dann nicht einheitlich organisiert vorgenommen. Es wurde eine Ist-Erhebung durchgeführt, die nachfolgend als Ausgangssituation beschrieben wird.
Entlassungen wurde intern durch den jeweiligen stationären Bereich selbst geregelt. Jede Station hatte ihre eigenen externen Partner in der Zusammenarbeit für Wundversorgung, Stomaversorgung oder andere Versorgungsbereiche.
Die Entlassung von Patienten mit Versorgungsbedarf wurde schon schwieriger, wenn es z.B. um Heimbeatmungen im häuslichen Bereich handelte. Der Gedanke bzw. die Sensibilisierung zur Regelung, die Entlassung schon bei der Aufnahme zu planen existierte noch nicht. Grundlegend finden Mitarbeiter es schön, wenn alles gut funktioniert, jedoch ist der Weg zum Ziel der Funktionalität in der Regel von wenigen Initiatoren mit einer gewissen Hartnäckigkeit abhängig. Über Entlassungen aus stationärer Behandlung wurde zwar gesprochen, allerdings wurden sie nicht wirklich zufriedenstellend geplant und umgesetzt. Verantwortlichkeiten waren ebenfalls nicht überall klar definiert. Die Entlassung von stationären Patienten stand regelmäßig in Interdependenz mit den elektiv geplanten Aufnahmen und den stetig vielen, nicht planbar aufzunehmenden Notfällen von Extern. Dies bedeutete, dass über Entlassungen häufig kurzfristig entschieden wurden und die Planung der Entlassung der Patienten mit Versorgungsbedarf nach Extern in direkter Abhängigkeit zu der Erfahrung der Mitarbeiter auf der jeweiligen Station und des Engagements des Stationsarztes stand. Oft wurden für die Patientenversorgung nach Extern notwendige Voraussetzungen nicht erfüllt, sie wurden vergessen oder erfolgten durch unterschiedliche Aktionen redundant. Es entstand ein Bruch in der Versorgung bei Patienten mit Versorgungsbedarf, sei es durch Vergessenheit von Sachinhalten, mangelnden internen Absprachen zwischen Arzt und Pflege oder anderen Schnittstellen oder aus anderen Gründen. Häufig verlängerte sich unnötigerweise der stationäre Aufenthalt. Unzufriedenheit bei Patienten, Angehörigen, externen Einrichtungen und auch Hausärzten wurden zurückgemeldet. Ebenfalls registrierten wir einige Wiederaufnahmen als Folge des Versorgungsbruchs, der in der Regel zu Unsicherheiten bei Patienten und Angehörigen führt. Jeder Mitarbeiter agierte entsprechend seinem Erfahrungswerten und Wissenstand bei der Entlassung von Patienten mit Versorgungsbedarf. So ergaben sich unkoordinierte zeitaufwändige Sachverhalte. Telefonate zur Kontaktaufnahme mit anderen notwendigen Berufsgruppen haben erhebliche Zeitressourcen in Anspruch genommen.
Bei der Ist-Erhebung vor Einführung des Expertenstandards EM wurde die Verlegung in weiterversorgende Einrichtung als schlecht und unbefriedigend beurteilt. Eine Bewertung der Situation des Patienten durch das Krankenhaus nach Entlassung wurde nicht vorgenommen. Hierfür fühlte sich keiner zuständig. Es war an der Zeit die Entlassung übergreifend zu regeln. Es sollten dabei mehrere Ziele verfolgt werden. Die Verweildauer sollte verkürzt und der „Drehtüreneffekt“ ausgeschlossen werden. Es sollte die Kontinuität der Versorgung des Patienten aus dem Krankenhaus in den externen Bereich ohne einen Bruch in der Versorgung gewährleistet werden. Fachgerechte Schulungen und Beratung der Patienten und Angehörigen waren zur Gewährleistung zu implizieren. Darüber hinaus sollte bei jeder externen Entlassung mit Versorgungsbedarf eine nachträgliche Evaluation durch einen Anruf der Mitarbeiter des Entlassungsmanagements durchgeführt werden. Patienten und Angehörige sollten eine Steigerung der Qualität, Sicherheit und Zufriedenheit als Output erfahren. Ein wirtschaftlicher Nutzen durch geregelte, einheitliche und nachvollziehbare Abläufe sollte sich etablieren. Die Mitarbeiter sollten im stationären Betrieb und Ablauf zur Erfüllung originärer Pflegeaufgaben wie z.B. Erhebung der Pflegeanamnese, adäquater Durchführung notwendiger Prophylaxen, mehr Ruhe und Zeit zu den wichtigen speziellen Pflegemaßnahmen, Begleitung beim Sterben, Zeit für die notwendigste Dokumentation und einiges mehr entlastet werden.
Wer was bei dem Prozess der Entlassung bei Patienten mit Versorgungsbedarf wann machte oder zu machen hat, war zunächst nicht geregelt.
Projektplanung und Vorbereitung
Die Planungen zur Einführung des Entlassungsmanagement wurden im Januar 2005 begonnen. Wichtig war den Initiatoren das Ergebnis der durchgeführten Ist-Analyse zum Entlassungsprozedere, die durch Befragung des Pflegepersonals und der Ärzte im Bundeswehrzentralrankenhaus erhoben wurde. Dieses Ergebnis hatte ausgereicht, die leitenden Führungskräfte unserer Klinik zu überzeugen, das Entlassungsmanagement nach dem Expertenstandard des Deutschen Netzwerk für Qualitätsentwicklung in der Pflege (DNQP ), einzuführen, da nur im Miteinander der Erfolg der Umsetzung gegeben schien. Als vorbereitende Maßnahmen wurde die Projektleitung geschult und Hospitationen an Kliniken mit eingeführtem Entlassungsmanagement durchgeführt. Die Projektleitung erstellte dem Chefarzt ein Konzept zur Einführung des Entlassungsmanagement, welcher das Projekt am 18.Mai 2005 in Auftrag gab. Der Projektauftrag beinhaltete eine Kick-Off- Veranstaltung für das gesamte Personal des Hauses als Auftakt zur Einführung des Entlassungsmanagements. Zunächst wurde eine Arbeitsgruppe gebildet. Diese sollte den Entlassungsstandard erstellen, innerbetrieblichen Prozesse strukturieren, internes und externes Netzwerk aufbauen und alle am Patienten tätigen Berufsgruppen vernetzen sowie die Patientendokumentation an die Erfordernisse eines systematischen Entlassungsmanagements anpassen. Die Umsetzung sollte in einem folgenden Projektauftrag festgelegt und in Auftrag gegeben werden. Am 23. August 2005 startete die Einführung in das Projekt Entlassungsmanagement in der Aula des Bundeswehrzentralkrankenhauses durch eine Kick-Off-Veranstaltung.
Dabei wurde sich externer Referenten bedient, welche sowohl die pflegerischen als auch ärztlichen und gesetzlichen Rahmenbedingungen zu dem Expertenstandard sehr gut darstellen und präsentieren konnten. Mitglied der Arbeitsgruppe waren zwei Ärzte, ein Apotheker, zwei Mitarbeiter des Sozialdienstes und vier Pflegekräfte aus den Fachabteilungen Innere, Unfallchirurgie, HNO und Allgemeinchirurgie. Es folgte die Auswahl der Pilotstationen. Diese sollten überwiegend Patienten abbilden, die nach der Entlassung einen Pflege- und Unterstützungsbedarf aufwiesen, so dass projekterprobtes Personal in der Lage sein würde, das Entlassungsmanagement zu etablieren. Beides traf auf die Stationen Innere 1 Kardiologie und HNO/Au gen station zu. Sie wurden als Pilotstationen benannt.
Nachdem die Auswahl der Arbeitsgruppenmitglieder und der Pilotstationen erfolgt war, nahm am 12. September 2005 mit der ersten Sitzung die Arbeitsgruppe ihre anspruchsvolle Arbeit auf und traf sich alle 14 Tage bis zum Beginn des Probelaufs.
Projektleitung eine Teilzeitkraft als Projektbegleitung und die Pflegeberater des Hauses als fachliche Beratung zur Seite. Begleitet wurde das Projekt primär durch die Pflegedienstleitung mit Unterstützung des Qualitätsmanagements.
Zielsetzung
Das Projekt verfolgte Ziele für die Patienten, für die Nachversorger und für das Bundeswehrzentralkrankenhaus Koblenz. Für die Patienten sollte erreicht werden: eine frühzeitige Information über den Unterstützungs-, Beratungs- und Schulungsbedarf, die Vorbereitung auf veränderte Versorgungsund Pflegeerfordernisse durch Schulung und Beratung des Patienten und seiner Angehörigen, eine kontinuierliche Begleitung während des Klinikaufenthaltes in Bezug auf das Entlassungsmanagement, die Förderung der Eigenverantwortung und Selbstständigkeit, eine geplante und sichere Entlassungssituation, die Vermeidung von Versorgungs- und Finanzierungslücken und die Organisation von Heil- und Hilfsmitteln sowie weiterer bedarfsgerechter Maßnahmen.
Für den Nachversorger sollte erreicht werden: die Weiterführung der eingeleiteten Therapie im kontinuierlichen Verlauf, eine frühzeitige, vollständige und strukturierte Information über den aktuellen Stand des pflegerischen und medizinischen Versorgungsbedarfs, der Kooperationsaufbau mit dem Krankenhaus, die zeitnahe Information über erfolgte Hilfeund Beratungsleistungen und deren Beantragung.
Für das BwzKrhs Koblenz wurden als Ziele formuliert: die Förderung der Patientenzufriedenheit, die Vermeidung von Drehtüreffekten unter Beachtung der DRG-Systematik, ein einheitliches Vorgehen bei der Entlassung mit Klärung der Kompetenzen, die Sicherung der Außendarstellung und eine Steigerung der Mitarbeiterzufriedenheit.
Die eigentliche Aufgabe bestand nun in der Definition eines Angebots für den Patienten und die Festlegung der internen Zusammenarbeit mit gleichzeitiger Festlegung der Verantwortlichkeiten. Dies sollte durch ein Ablaufdiagramm mit den dazugehörigen Dokumentationsinstrumenten festgelegt werden.
Definierte Aufgaben und Start des Projektes
Als Ergebnis der Arbeitsgruppe wurde das Angebot für den Patienten über ein individuelles Entlassungsmanagement mittels eines klaren Standards im Bundeswehrzentralkrankenhauses sowie einer schriftlichen Verfahrensanweisung des multidisziplinären Entlassungsmanagement mit Festlegung der Verantwortlichkeiten der einzelnen Berufsgruppen entwickelt:
Die Ärzte tragen die Verantwortung für die medizinische Versorgung. Sie treffen unter DRG - Kriterien die Entscheidung über die notwendige stationäre Verweildauer und legen bei der Aufnahme den voraussichtlichen Entlassungstermin fest.
Der Sozialdienst als Experte für Beratung und Unterstützung in persönlichen Lebensfragen sucht nach Weiterversorgern im externen Bereich und klärt finanzielle Hilfeleistungen ab.
Die Arbeitsgruppe erstellte Einschätzungskriterien, Dokumentation- und Evaluationsinstrumente sowie Anforderungsformulare. Dabei wurde die Verpflichtung unserer Klinik zum Datenschutz, sowie zum Patientenwahlrecht und zur Autonomie des Patienten festgelegt.
Vor dem Start der Pilotphase mussten noch einige notwendige Aufgaben erledigt werden. Hierzu gehörte die Kontaktaufnahme mit den Krankenkassen, dem Medizinischen Dienst der Krankenkassen (MDK) und verschiedenen externen Anbietern mit dem Ziel des Aufbaus eines externen Netzwerkes.
Hierzu wurden die drei wichtigsten Krankenkassen kontaktiert, deren Mitglieder unser häufigstes stationäres Patientengut abbildet. Wir wollten wissen, wie das Entlassungsmanagement in der Zusammenarbeit mit den Krankenkassen/ Pflegekassen funktioniert, was die Kassen vom Entlassungsmanagement erwarten und wer bei Fragen unser Ansprechpartner sei. Das gleiche Anliegen wurde mit dem Medizinischen Dienst und vielen externen Anbietern im Gespräch erörtert. Es folgten Gespräche mit Vertretern der Pflegeheime, ambulanter Pflegedienste, Rehabilitationskliniken, Sanitätshäuser und von Homecare - Unternehmen um Partner für ein Netzwerk zu gewinnen, mit denen wir die Überleitung aus dem Krankenhaus in die nachstationäre Versorgung gewährleisten könnten. In einer Referenzliste wurden die externen Partner festgelegt und konnten so von den Akteuren auf Station angefordert werden. Es etablierte sich ein externes stabiles Netzwerk im gesamten Verlauf.
Als besondere Information zur Implementierung des Pilotprojektes „Entlassungsmanagement“ erstellten wir für den Patienten und deren Angehörige einen Ratgeber in Form einer Informationsbroschüre und für die Pilotstationen einen Flyer (Abb. 1). Der Inhalt dieser Informationenträger sollte Patienten, deren Angehörige, Besucher und Beschäftigte auf das Entlassungsmanagement aufmerksam machen. Es folgten Informationsveranstaltungen für die Mitarbeiter des Hauses und gezielte Schulungen für Pflegekräfte, Ärzte, Sozialdienst und alle an der Therapie Beteiligten.
Pilotphase der Implementierung
Die Umsetzung der Pilotphase sowie die Implementierung des Entlassungsmanagements wurden in einem weiteren Projektauftrag festgelegt und beschrieben. Der Projektauftrag zur Umsetzung beinhaltete die Dauer der Pilotphase von ca. sechs Monaten. Nach Evaluation der Ergebnisse, nach evtl. durchzuführenden Modifikationen sowie Präsentation der Ergebnisse für die gesamte Klinik sollte die praktische Umsetzung der neu hinzukommenden Stationen nach dem gleichen Prinzip mit jeweils zwei Stationen im drei Monatsrhythmus erfolgen. Als Aufgaben des Projektteams und für die Projektleitung wurden festgelegt:
Die Projektleitung führt den Erstkontakt mit allen Nachversorgern, sorgt für die Kontaktpflege, evaluiert die Daten aus der Pilotphase, veranlasst entsprechend notwenige Modifikationen und erstattet Bericht an die Pflegedienstleitung, den Oualitätsmanagementbeauftragten und den Chefarzt.
Die Projektbegleitung evaluiert bis spätestens 72 Stunden nach Entlassung des Patienten durch telefonischen Rückruf, wertet die Rückmeldungen aus, begleitet aktiv de Pilotstationen und erstattet Bericht an die Projektleitung. Die Pflegeberater begleiten in Zusammenarbeit ebenfalls aktiv die Stationen während der Pilotphase.Der Qualitätsmanagementbeauftragte (QM) ist verantwortlich für die Einhaltung der DRG – Vorgaben und die internen Audits.
Im Juni 2006 wurde mit einer halbjährigen Pilotphase des Projektes „Implementierung des Entlassungsmanagements“ mit vielen Erwartungen und Hoffnungen auf den beiden Stationen Innere 1 und HNO/Augenstation begonnen. Zuvor gab es durch noch zu klärende Sachverhalte des Sozialdienstes eine zeitliche Verzögerung von drei Monaten. Die Erlasslage für die Arbeit des Sozialdienstes der Bundeswehr sah vor, dass im Rahmen der Pilotierung der Sozialdienst auch die Beratung und Betreuung von Personen übernimmt, die nicht unter die Adressatengruppe der Ziffer 1.1. des Bezugserlasses 1 fallen (zivile Patienten und Patientinnen des BwZKrhs Koblenz).
Dank der großen Unterstützung durch den Dienststellenleiter des Bundeswehrzentralkrankenhauses Koblenz und der vorgesetzten Dienststelle des Sozialdienstes bei der Wehrbereichsverwaltung (WBV), ist es gelungen für die interdisziplinäre Zusammenarbeit mit dem Sozialdienst die Klärung notwendiger Sachinhalte herbeizuführen.
In der Pilotphase wurden die Stationen sehr engmaschig durch die Projektbegleitung sowie der Pflegeberater angeleitet und begleitet. Als absolut sinnvoll gestalteten sich auf den Stationen die regelmäßigen Fallbesprechungen. Hier konnten Stationsarzt, Pflege und Sozialdienst zeitnah schwierige Überleitungsprobleme gemeinsam besprechen und lösen.
Während der Pilotphase fanden regelmäßige Feedbackrunden der Projektleitung statt, zu der die einzelnen Projektteilnehmer über den Verlauf berichteten. Die externe Netzwerkpflege beanspruchte einen hohen Zeitaufwand.
Nach dreimonatiger Pilotphase stellten wir fest, dass die Projektstationen nicht ausreichend das Patientengut auswiesen, welches zur Erprobung des multidisziplinären Projektes notwendig gewesen wäre. Vorzeitig fand die Sammlung gewonnener Daten und Abläufe statt um zwei weitere Stationen in das Projekt EM aufzunehmen. Zur Auswertung standen uns der Sachstandsbericht der Projektbegleitung und der Pflegeberater zur Verfügung. Für die beiden Projektstationen ergab dies folgendes:
• Die Dokumentationsinstrumente sind von Stationsteams akzeptiert und werden bis auf wenige Ausnahmen lückenlos eingesetzt
• Das gesamte Personal der Stationen verfügt über die notwendige Kenntnis des Entlassungsmanagements und setzt es in Kooperation mit dem Sozialdienst um
• Die Verfahrensregeln für die Durchführung des EM sind bekannt, der zeitgerechte Entlassungstermin wird jedoch nicht immer im vorgegebenen Zeitlimit vom Arzt bekannt gegeben
Es folgte ein Feedback – Gespräch am 23. August 2006, in dem alle Beteiligten der Projektstationen die Gelegenheit bekamen, durch eine Selbstbewertung zu dem Projekt Stellung zu nehmen. Die Beteiligten konnten sich ebenfalls zur Organisationsstruktur und zur Qualität der Anleitung äußern. Im Ergebnis konnte das Entlassungsmanagement auf beiden Stationen in einem Zeitraum von drei Monaten erfolgreich eingeführt werden. Eine aussagekräftige Evaluation war auf Grund der wenigen Fälle bis dahin noch nicht möglich. Eine tägliche Anwesenheit der Projektbegleitung war bald nicht mehr nötig. Bei Problemen und Klärungsbedarf stand die Projektbegleitung weiterhin zur Verfügung. Nach dem Probelauf sollte die bis dahin auf den Projektstationen gewonnen Ergebnisse für die gesamte Klinik präsentiert werden. Mangels aussagekräftiger Fälle wurde darauf verzichtet. Es folgte die sofort die praktische Umsetzung weiterer Stationen nach dem beschriebenen Prinzip in zweimonatigen Abständen auf den Stationen Innere 2, Innere 3 und Chirurgie 1 + 2.
Auswertung der Pilotphase
terschiedlichsten Therapiefelder, die sich aus gewachsenen Strukturen im Hause bereits entwickelt hatten bildeten ein echtes Problem. Für die enterale Ernährung, die Wund-, Tracheostoma- oder Stomaversorgung hatten wir entsprechend der Referenzliste unterschiedliche Anbieter. Auch die Zusammenarbeit mit unterschiedlichen Sanitätshäusern führte in der Praxis nicht nur für den Patienten, sondern auch für die Stationen zu Schwierigkeiten.
Hatte ein Patient den Nachsorgebedarf in mehreren Therapiefeldern so waren mehrere externe Anbieter zu informieren. Das war für den Patienten schwierig zu organisieren und überstieg auch die administrativen Möglichkeiten der Stationen. Hinzu kam eine aufwendige Netzwerkpflege. Deshalb beschloss die Projektleitung nach Rücksprache und mit Genehmigung des Chefarztes, nur noch einen Ansprechpartner für alle Therapiefelder zu nutzen. Im Januar 2007 fiel die Wahl auf nur einen einzigen Ansprechpartner, ein Homecare – Unternehmen, welches produktneutral die begonnene Behandlung des Krankenhauses in der Überleitung unter Beachtung der Patientenautonomie fortführen konnte. Als weiteres Problem erwies sich die Strukturierung des Entlassungsmanagements als dezentrale Organisationsform. Die schlechten Rahmenbedingungen im personellen Sektor und der Austausch erfahrener ziviler Mitarbeiter durch unerfahrene Soldaten im Rahmen der Transformation der Bundeswehrkrankenhäuser führten hinsichtlich der Prozesskenntnis zu fehlender Kontinuität. Die Konsequenz war eine wiederholt notwendige Schulung des Personals, die letztlich zur Entscheidung auf eine Umstellung auf ein zentrales Überleitungsmanagement führte und im Oktober 2007 erfolgte. Drei Pflegekräfte in Teilzeit wurden aus dem Bereich der allgemeinen Stationen herausgelöst, geschult und als Überleitungskräfte (FPÜ) im Wege der Schwerpunktbildung beschäftigt.
Soldaten im Entlassungsmanagement
Nach über einem Jahr Erfahrung im Entlassungsmanagement zeigten sich deutliche Unterschiede bei der Pflegeüberleitung von Soldaten und zivilen Patienten. Bei zivilen Patienten ist der Hausarzt oder dessen Vertreter als Ansprechpartner für Verordnungen im ambulanten Bereich regelmäßig erreichbar. Dagegen gestaltet sich bei militärischen Patienten die Kontaktaufnahme mit dem zuständigen Truppenarzt schwierig. Es zeigte sich in der Praxis, dass dieser häufig nicht eruierbar, nicht erreichbar oder durch Vertragsärzte vertreten war.
Durch die geringe Verfügbarkeit bzw. schwierige Erreichbarkeit der zuständigen Truppenärzte traten bei militärischen Patienten signifikant mehr Probleme im Bereich der Pflegeüberleitung auf als bei zivilen Patienten, insbesondere bei der Notwendigkeit weiterer Verordnungen für die Zeit nach dem Krankenhausaufenthalt. Dies führte bei schwerstkranken Soldaten zu Versorgungsnachteilen. Dieses Defizit musste abgestellt werden. Um eine Gleichbehandlung sicherzustellen ist die Erreichbarkeit eines (beauftragten) Truppenarztes zwingend erforderlich. Zu diesem Thema wurde beim SanKdo II beantragt, den Truppenarzt im BWZK Koblenz mit der Wahrnehmung der truppenärztlichen Aufgaben für Soldaten in stationärer Behandlung aus dem Versorgungsbereich Sanitätskommando II zu beauftragen, da nur so eine adäquate Versorgung von Soldaten im Rahmen der Pflegeüberleitung möglich erschien. Diesem Antrag wurde zugestimmt. Insbesondere bei der Nachsorge von komplexen Verletzungen bzw. schwerer internistischer Erkrankungen hat es sich bewährt, die Planung eventuell notwendiger Nachsorgemaßnahmen nicht durch den jeweils zuständigen Truppenarzt oder Standortarzt einzuleiten, sondern durch den Truppenarzt am Bundeswehrzentralkrankenhaus zu organisieren.
Weiterführung des Projekts
Nach Auswertung der Pilotphase folgte die weitere Implementierung des Entlassungsmanagement. In jeweils 2-monatigen Abständen sollte in nachfolgender Reihenfolge
1. Unfallchirurgie + Orthopädie 1,2,3
2. Herzchirurgie, Verbrennung - Intensiv + Nachsorge
3. Urologie, Neurochirurgie
4. Dermatologie, Innere Infektion
5. Neurologie / Psychiatrie, Mund/Kiefer/Gesichtschirurgie
6. Innere Intensiv , Interdiszipl. Intensiv das Entlassungsmanagement eingeführt werden.
Bis Dezember 2008 war die Einführung des Entlassungsmanagements auf alle Stationen umgesetzt. Alle mussten, obwohl für jeden im Gespräch als klar und selbstverständlich formuliert, die interdisziplinäre Zusammenarbeit erst lernen. Es ist nicht immer so einfach getan wie es ausgesprochen gesagt. Die Berufsgruppen der Ärzte und der Pflegekräfte hatten das Problem, dass bisweilen der Arzt die Entlassung des Patienten nach rein medizinischen Aspekten alleine bestimmte, nun aber die Pflege mit einbeziehen musste, um sicher stellen zu können, dass der Patient nach der Entlassung keinen Versorgungsbruch erlitt. Die Pflegekräfte hatte im Gegenzug zu Beginn das Problem, diese Verantwortung anzunehmen und umzusetzen.
Der Sozialdienst ist grundsätzlich im Sinne der Sozialarbeit und Sozialberatung aktiv und ergänzt die ärztliche und pflegerische Versorgung im Krankenhaus. Ein funktionierendes Entlassungsmangement erfordert heute bei Verkürzung der Verweildauer im Krankenhaus für viele der zu entlassenden Patienten die Organisation von Pflegeüberleitung, Rehabilitatsions- Maßnahmen und Anschlussheilbehandlungen.
Der Sozialdienst der Bundeswehr, der zuvor nur für Soldaten, Beamte und Arbeitnehmer der Bundeswehr und ihrer Familienangehörigen zuständig war, sollte nun in enger Zusammenarbeit mit allen handelnden Personen für alle zivilen und militärischen Patienten Experte für Beratung und Unterstützung sein. Dies stellte den Sozialdienst nicht nur vor eine quantitative, sondern auch vor eine qualitative Herausforderung. Durch die Umstellung der Organisationsstruktur zu einem zentralen Entlassungsmanagement entstanden Schnittstellenprobleme, die durch eine detaillierte Aufgabenabgrenzung mit dem Sozialdienst behoben werden konnten. Die berufsgruppenübergreifende Zusammenarbeit wurde in mehreren Gesprächen mit dem Sozialdienst gemeinsam neu strukturiert und definiert.
Unabdingbar für die Arbeit im Entlassungsmanagement erwies sich die notwendige Ausstattung mit PC, Internetanschluss, Faxgeräte, Telefon mit Anrufbeantworter und selbstverständlich geeignete Büro- und Besprechungsräume für die handelnden Personen, ohne die eine funktionierende Etablierung des Entlassungsmanagements nicht möglich war.
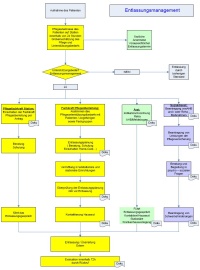
Das Entlassungsmanagement nach Abschluss des Projektes (Abb. 2)
Das Entlassungsmanagement beginnt bereits bei der stationären Patientenaufnahme. Wir unterscheiden dabei, ob ein Patient elektiv oder als Notfall aufgenommen wird. Bei Notfallpatienten ist eine initiale Bedarfsermittlung in der Regel erst im Anschluss an die Akutphase möglich. Bei Patienten, die elektiv aufgenommen werden, beginnt jedoch der Prozess der Entlassungsplanung direkt mit der Aufnahme. Durch unsere zentrale Organisationsstruktur des Entlassungsmanagement sind die Aufgaben auf die Pflegekraft der Station und der Fachkraft Pflegeüberleitung verteilt. Die Pflegefachkraft auf Station führt mit allen Patienten und ihren Angehörigen innerhalb von 24 h nach stationärer Aufnahme eine Pflegeanamnese und eine erste grobe Bedarfsermittlung (Assessment) des zu erwartenden Pflege – und Unterstützungsbedarfs nach dem stationären Krankenhausaufenthalt durch, nicht hingegen bei tagesklinischen und ambulanten Patienten. Der Pflegeanamnesebogen wird von der Pflegeperson unterzeichnet. Liegt ein Nachversorgungsbedarf vor, leitet sie die Entlassungsplanung mit dem voraussichtlichen Entlassungstermin mittels eines Anforderungsscheins an die Fachkraft Pflegeüberleitung (FPÜ) ein. Die Pflegefachkraft auf
Station berät, erläutert und schult zu Gesundheits- und Pflegefachfragen, zu Hilfsmitteln und Gesundheitsangeboten. Sie führt nach Absprache mit der Fachkraft Pflegeüberleitung (FPÜ) das Abschlussgespräch mit dem Patienten.Die Fachkraft Pflegeüberleitung im Entlassungsmanagement (FPÜ) stimmt in Kooperation mit dem Patienten und deren Angehörigen sowie den Pflegefachkräften und den Ärzten der Station rechtzeitig den voraussichtlichen Entlassungstermin ab und führt ein initiales Assessment unter Wahrung der vorhandenen Ressourcen des Patienten durch. Sie entwickelt in Abstimmung mit dem Patienten und deren Angehörigen, sowie den beteiligten Berufsgruppen eine individuelle Entlassungsplanung und Versorgung. Sie organisiert die Vermittlung in teilstationäre und stationäre Einrichtungen sowie die Versorgung durch ambulante Pflegedienste und gewährleistet dem Patienten und deren Angehörigen eine bedarfsgerechte Beratung und Schulung. Spätestens 24 h vor der Entlassung überprüft sie mit dem Patienten und seinen Angehörigen die Entlassungsplanung und teilt diese der Pflegefachkraft auf Station sowie den internen und externen Berufsgruppen und Einrichtungen mit.
Der hausärztliche Kontakt erfolgt durch Anruf oder Übermittlung des Pflegeüberleitungbogens. Die Evaluation erfolgt bis spätestens 72 Stunden nach Entlassung per Rückruf. Der Arzt führt mit allen Patienten die ärztliche Anamnese durch. Er definiert so früh wie möglich den voraussichtlichen Entlassungstermin, legt zeitnah die Indikation zur Anschlussheilbehandlung (AHB) oder Rehabilitation fest und verordnet diese über den AHB-Meldebogen. Er führt mit dem Patienten das Entlassungsgespräch und kontaktiert den Hausarzt per Anruf oder Arztbrief. Er organisiert die stationäre Verlegungen in andere Krankenhäuser, welche nicht dem Entlassungsmanagement zuzuordnen sind. Der Sozialdienst beantragt die Rehabilitations- und AHB – Maßnahmen. Er berät über Pflegestufen und beantragt diese, klärt finanzielle Hilfeleistungen ab und ist der Experte für Beratung und Unterstützung in persönlichen Lebensfragen. Er ist zuständig für die Antragsstellung zu Versicherungsleistungen. Der Homecare – Partner (externer Service- Dienstleister) ist Fachexperte für die notwendige weiterführende Wund-, Stoma- oder Inkontinenzversorgung, für die enterale/ parenterale Ernährung, Tracheostoma- und Sauerstoffversorgung nach Entlassung. Er beantragt die Hilfsmittelversorgung als Serviceleistung und klärt die Kostenübernahme mit der Krankenkasse. Er berät und schult Patienten, Angehörige und Pflegeeinrichtungen in den oben genannten Versorgungsfeldern. Ergebnisse des Entlassungsmanagement nach Einführung: Im Zeitraum vom 01.01.20008 bis 31.12.2008 waren die Mitarbeiter im Entlassungsmanagement in 1242 Fällen aktiv.
Die Vermittlung
Zu Ambulanten Pflegedienste = 112
In Kurzzeitpflege = 45
In Pflegeheime = 28
Vermittlung / Verlegung in Hospitz = 9
Vermitllung/Organisation amb. Hospitz für zu Hause = 2
Tätig als Pflegeexperte = 104
Einleiten / Versorgung mit Hilfsmitteln = 184
Die Beantragung von Pflegestufen = 71
Die Überleitung und Versorgung bei Soldaten = 7
Einsachalten der BeKo = 33
Durchführung von Beratungen = 631
Vermittlung Krankengymnastik = 3
Vermittlung in Betreutes Wohnen = 3
Organisation Hausnotrufe = 5
Vermittlung und Organisation Essen auf Rädern = 5
Inanspruchnahme gesamt = 1242
Nicht in allen Fällen erwiesen sich Rückrufe als notwendig. Der Sozialdienst beriet für AHB und Reha in 1159 Fällen.
Das BwzKrhs Koblenz nahm im Jahr 2008 ca. 18.000 stationäre Patienten zur Versorgung auf. Davon fielen 1782 Patienten mit einem entsprechenden Versorgungsbedarf in das Entlassungsmanagement. Das sind 10% aller stationären Patienten. Der Nutzen, insbesondere für den stationären Bereich und auch für die Ärzte auf Station wird immer mehr erkannt. Daraus resultierte eine steigende Tendenz jener Patienten, die mit einem Versorgungsbedarf nach extern dem Entlassungsmanagement gemeldet wurden. Vom 01.01.2008 bis 31.12.2008 erfolgten nach Entlassung in einem Zeitraum bis spätestens 72 Stunden nach Entlassung insgesamt 228 Evaluationsanrufe.
In 21 Überleitungsfällen wurden bei der Versorgung nach Extern Mängel festgestellt. In 11 Fällen war der Pflegeüberleitungsbogen mangelhaft ausgefüllt bzw. schlecht dokumentiert. In 13 Fällen wurde kein Pflegeüberleitungsbogen mitgegeben, obwohl das Einverständnis für die Übermittlung der Daten an Dritte bei jedem Patienten durch eine entsprechende Unterschrift dokumentiert wird.
Fazit
Zusammenfassend kann festgestellt werden, dass die Implementierung des Entlassungsmanagement in unserem Hause erfolgreich abgeschlossen werden konnte. Es ist uns gelungen, Patienten und deren Angehörigen aktiv am Entlassungsprozess zu beteiligen, die Pflegequalität zu steigern und die Verweildauer zu senken. Die Überleitungsqualität für unsere Patienten wurde erheblich verbessert. Das Angebot des Entlassungsmanagements (EM) vermittelt den Patienten und Angehörigen Sicherheit und Orientierung. Die Mitarbeiterzufriedenheit aller Beteiligten ist durch das EM deutlich gestiegen, da einerseits der eigene Anspruch an die Entlassung des Patienten besser umgesetzt werden konnte und andererseits ein positives Feedback der Patienten, Angehörigen und anderen Einrichtungen durch die Evaluationsanrufe den am Prozess Beteiligten zuteil wird. Als Arbeitsinstrumente zum Entlassungsmanagement dienen aktuell im BwzKrhs Koblenz eine schriftliche Verfahrensanweisung, ein Pflegeanamnesebogen, ein Einschätzungs- (Assessment) und Überleitungsbogen, ein Anforderungsschein für die Pflegeüberleitung, eine Checkliste mit Evaluation ( für die Pflegeüberleitung) und eine Datenschutzerklärung.
Datum: 13.10.2009
Quelle: Wehrmedizin und Wehrpharmazie 2009/3